Glaukoom on üks sagedasemaid pimedaks jäämise põhjuseid
 12. märtsil tähistati ülemaailmselt glaukoomi päeva, mille eesmärk oli juhtida inimeste tähelepanu haiguse varajase avastamise olulisusele, et vältida nägemisnärvi pöördumatut kahjustust.
12. märtsil tähistati ülemaailmselt glaukoomi päeva, mille eesmärk oli juhtida inimeste tähelepanu haiguse varajase avastamise olulisusele, et vältida nägemisnärvi pöördumatut kahjustust.
Glaukoom ehk roheline kae on silmahaigus, mille korral on silma siserõhk enamasti liiga kõrge ja selle tõttu tekib nägemisnärvi kahjustus. Tartu Ülikooli Kliinikumi silmakliiniku juhi dr Mikk Pauklini sõnul on haigus salakaval: „Normist natuke kõrgemat silmasiserõhku inimene ise ei tunne ja närvi kahjustus tekib aegamööda. Glaukoomi edasi arenedes hakkab vaateväli muutuma järjest kitsamaks ning lõppstaadiumis võib nägemine täiesti kaduda. Ka tänapäeval on glaukoom üks sagedasemaid pimedaks jäämise põhjuseid,“ selgitas dr Pauklin.
Glaukoom tekib enamasti pärast 40. eluaastat. Suurem risk selle tekkeks on inimestel, kelle lähisugulastel on glaukoom, kellel on tugev lühinägevus (miinusprillid üle -6D) ja kellel on olnud tõsisemaid silmatraumasid. Ka põletikuvastaste hormoonsilmatilkade pikaajaline kasutamine võib tõsta silmasiserõhku ja põhjustada nägemisnärvi kahjustust.
„Kõigil üle 40 aasta vanustel inimestel on soovitav käia 2–3 aasta tagant silmaarsti juures kontrollis. Eriti oluline on see nende patsientide puhul, kellel on lähisugulastel diagnoositud glaukoom,“ rõhutas silmakliiniku juht. Kui silmaarst leiab normist kõrgema silmasiserõhu, tehakse tavaliselt erinevaid täiendavaid uuringuid, et selgitada välja, kas nägemisnärv on juba kahjustustatud. „Esimeseks raviks on tavaliselt silmasiserõhku langetavad tilgad, aga vajadusel kasutatakse ka laserravi või silmarõhku langetavaid operatsioone,“ selgitas dr Pauklin.
Ta lisas, et glaukoomi puhul on oluline selle võimalikult varajane avastamine, kuna juba tekkinud nägemisnärvi kahjustus on pöördumatu ja ravi eesmärgiks on vältida kahjustuse süvenemist.
Kliinikumi Leht
HPV põhjustab lisaks emakakaelavähile vähkkasvajaid ka teistes kehapiirkondades
 4. märtsil tähistati rahvusvahelist inimese papilloomviiruse e HPV (human papilloma virus) teadlikkuse päeva. Enamasti räägitakse inimese papilloomiviirusega ehk HPV-ga seotud emakakaelavähist, kuid vähem teatakse, et sellega seostatakse ka pea- ja kaela kasvajaid ning häbeme-, tupe, anaalkanali-ja peenisevähki. Teadusuuringud näitavad seost ka kopsu-, söögitoru- ja nahakasvajatega, mille puhul HPV on riskifaktoriks.
4. märtsil tähistati rahvusvahelist inimese papilloomviiruse e HPV (human papilloma virus) teadlikkuse päeva. Enamasti räägitakse inimese papilloomiviirusega ehk HPV-ga seotud emakakaelavähist, kuid vähem teatakse, et sellega seostatakse ka pea- ja kaela kasvajaid ning häbeme-, tupe, anaalkanali-ja peenisevähki. Teadusuuringud näitavad seost ka kopsu-, söögitoru- ja nahakasvajatega, mille puhul HPV on riskifaktoriks.
Arvatakse, et umbes 5% kõikidest maailmas diagnoositud vähijuhtudest aastas on seotud mõne kõrgriski HPV-tüve nakkusega. Eestis diagnoositakse aastas umbes 300 HPV-st tingitud kasvajajuhtu aastas ning nende patsientide ravile kulub umbes 7 miljonit eurot Enim tekitavad vähke viirusetüved 16,18,31 ja 45.
Uuringud näitavad, et üle 90% emakakaelavähkidest, enamik pärakuvähkidest, ligi pooled peenise- ja suur osa suuneeluvähkidest on seotud HPV-nakkusega, ent protsendid varieeruvad ka riikide lõikes ja ajas. Näiteks, eeldatakse, et pea- ja kaelakasvajate esinemissagedus kasvab 2030. aastaks 30% (1,08 miljonit uut juhtumit aastas). Ameerika Ühendriikides oodatakse HPV-positiivsete haigete osakaalu märkimisväärset kasvu vähemalt aastani 2030 ning see juba ületab käesolevaks hetkeks HPVst tingitud emakakaelavähijuhtude arvu. Sellele, et Eestis on HPV ülimalt levinud, viitab ka väga sage haigestumine emakakaelavähki ning kui võrrelda Ameerika Ühendriikide ja Eesti haigestumustrende, on USA-s suuneelu HPV-positiivsete patsientide kontingent muutumas vanemaks ning Eestis pigem vastupidi – järjest nooremaks.
HPV-kandlus ei tähenda alati haigust ega vaja otseselt ravi. Üle 80% inimestest kannab mõnel eluetapil inimese papilloomiviirust, kuid 90%-l juhtudest taandub HPV-nakkus iseeneslikult kahe aasta jooksul. Paraku, umbes kümnendikul inimestest võib nakkus püsima jääda, millest tingituna on oht vähi kujunemiseks.
HPV-kasvajaid aitab ennetada vaktsiin
HPV vastu on võimalik vaktsineerida nakatumist ennetava vaktsiiniga, s.t et juba olemasolevate viiruskahjustuste vastu vaktsiin ei aita, vaid pakub kaitset tervetele rakkudele ja kudedele ning seda ainult kindlate viirusetüüpide vastu. Seega, ei kaitse vaktsiin kõigi 200 tüve eest, vaid olenevalt kasutatavast vaktsiinist ainult kahe, nelja või üheksa suurema vähiriski tüvega nakatumise eest. Enim tekitavad vähke viirusetüved HPV-16 ja HPV-18 ning nende tüvede vastu kaitsevad kõik kolm vaktsiini. HPV-ga varem mitte kokkupuutunutel on vaktsiini efektiivsus 97–99%. Seega ennetab HPV-vaktsiin üle 90% nendest kasvajatest, kus haigestumine on seotud kõrge riskiga tüvedega, mille vastu vaktsiin annab kaitset, sealhulgas vulva-, tupe-, pea- ja kaela-, anaalkanali- ning peenisevähke.
Eestis alustati 12–14aastaste tüdrukute vaktsineerimisega 2018. aastal, kuid vaktsiiniga hõlmatus sihtrühmas on jäänud alla soovitusliku piiri. Kui varasemalt oli HPV-vaktsiin suunatud ainult tüdrukutele, sest neil on kõige suurem HPV põhjustatud haiguskoormus, siis alates sellest aastast katab Tervisekassa ka poiste vaktsineerimist. Soovi korral vaktsineeritakse lisaks 15-18-aastaseid noori, kes pole veel HPV vastu vaktsineeritud, kuid sooviksid seda teha.
Sümptomid, mis võivad viidata HPV-st tingitud kasvajale
Ehkki vähk on enamjaolt vanemate inimeste haigus, ei tohiks kaotada valvsust just nooremapoolsete patsientide suhtes. Järjest enam diagnoositakse pahaloomuline kasvaja patsiendil, kellel puudub tüüpiline suitsetamise, alkoholi liigtarbimise, või muu riskikäitumise anamnees, mis omakorda vähendab kahtlusi pahaloomulisele kasvajale. Need tegurid võivad viia patsiendi uurimise ning vähidiagnoosi hilinemiseni. Varasem diagnoosimine paraku kajastub olulisel määral patsientide elulemuses ja elukvaliteedis, sest staadium diagnoosimisel määrab suuresti haiguse prognoosi ning raviviisi. Kahjuks on näiteks pea- ja kaelakasvajate elulemus Eestis suures pildis võrreldav Ida-Euroopaga, seda hoolimata modernsetest ravivõtetest ning ravi kättesaadavusest.
Sõeluuringul osalemine võimaldab haigust varakult avastada
Vähi varajane avastamine toimub kaebusteta patsientide läbivaatusel, kuna algstaadiumis vähk ja vähieelsed seisundid on enamasti sümptomiteta või põhjustavad ebaspetsiifilisi kaebuseid. Seega on sõeluuringutel osalemine haiguse ennetamisel ning varasemal avastamisel väga oluline. Eelnevatel aastatel on Eestis emakakaelavähi sõeluuringus osalenud umbes 40% uuringule kutsutud naistest. Erinevalt emakakaelavähist ei ole aga teistele HPV-ga seostavatele kasvajatele sõeluuringut pakkuda.
2024.aastal oodatakse emakakaelavähi sõeluuringule 30–65-aastaseid naisi sünniaastatega 1959, 1964, 1969, 1974, 1979, 1984, 1989 ja 1994. Lisainfot leiab veebilehelt https://soeluuring.ee/emakakaelavahk/
Dr Sandra Kase
Tartu Ülikooli Kliinikumi arst-õppejõud onkoloogia erialal
Tartu Ülikooli nooremteadur
Hambaarstiteaduse üliõpilased lühendavad hambaravi ooteaega
 Tartu Ülikooli Kliinikumi stomatoloogia kliiniku töötajate igapäevased kaaslased on Tartu Ülikooli hambaarsti teaduse üliõpilased, kelle ravitöösse kaasamine aitab lühendada pikki ootejärjekordi ning pakkuda ka soodsamat hambaravi juhendava arst-õppejõu suunamisel.
Tartu Ülikooli Kliinikumi stomatoloogia kliiniku töötajate igapäevased kaaslased on Tartu Ülikooli hambaarsti teaduse üliõpilased, kelle ravitöösse kaasamine aitab lühendada pikki ootejärjekordi ning pakkuda ka soodsamat hambaravi juhendava arst-õppejõu suunamisel.
Halb suutervis ning katkised hambad võivad põhjustada mitmete organite ja organsüsteemide häireid ja haigusseisundeid, muuhulgas võivad krooniliste põletikukolletega hambad olla ohtlikud reumahaigetele, südamehaigetele, seedeelundkonnale jne, mistõttu ei ole võimalik üle hinnata terveid hambaid.
Hambaarsti juurde vastuvõtuaja saamiseks võivad olla pikad järjekorrad ning kohe ei pruugi olla võimalik oma murele lahendust leida. Siinkohal on meie kliiniku hambaarstidel abis hambaarstiteaduse viimaste kursuste üliõpilased. 3.–5. kursuse õppurid konsulteerivad patsiente koos juhendava arst-õppejõuga suukirurgia osakonnas, kus igale patsiendile tehakse etapiviisiline raviplaan ja vajalikud uuringud. Nii lüheneb patsientide hambaravi ooteaeg, lisaks on üliõpilaste poolt pakutavad teenused soodsama hinnaga ning taskukohased ka väiksema eelarvega abivajajale.
Üliõpilaste juures saab juhendaja valvsa pilgu all eemaldada lootusetuid ja/või halva prognoosiga hambaid, samuti suhu lõikunud tarkusehambaid eemaldamise näidustusega, lisaks pakutakse esmaabi ägedate stomatoloogiliste seisundite korral nagu äge periodontiit, äge periostiit, furunklid näo piirkonnas. Sellele lisaks antakse nõu ka suulimaskesta haigusseisundite osas ning raskekujuliste põletike korral suunatakse patsiendid vajadusel edasi statsionaarsesse näo-lõualuude kirurgia osakonda.
Lisaks tavapatsientidele on osakond valmis aitama ka statsionaarsel ravil olevaid või operatsioonieelseid ettevalmistusi vajavaid patsiente, kellel on vaja suuõõs saneerida enne plaanilisi operatsioone. Näiteks endoproteesimise või südameklapi operatsioonide puhul. Ravi lõpus väljastatakse raviarstile vajadusel ka vastav teatise/tõend suuõõne saneerimise kohta. Koostöös radioloogiakliinikuga on meie juures võimalik teha saatekirja alusel ortopantomogrammi (OPTG) hammaste üldseisundi hindamiseks. L. Puusepa 1a radioloogiaosakonnas on patsientide jaoks ka CBCT uuringu tegemise võimalus ja ultraheli kabinet.
Hambaarstiteaduse üliõpilaste poolt tehtava töö eest tasumiseks saab kasutada hambaravihüvitist. Kui hüvitis on otsas, rakendub patsiendile tudengisoodustus ehk patsient maksab 60% tavahinnast (v.a röntgenuuringud radioloogiaosakonnas). Nii on raviarved taskukohasemad, samal ajal saavad tudengid kinnistada tulevaseks tööks vajalikke praktilisi ja teoreetilisi oskusi.
Hammaste ravimiseks üliõpilaste juures saab registreeruda stomatoloogia kliiniku registratuuri telefonil 731 9889, infot saab küsida telefonil 731 9282 või e-posti aadressil See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud.
Dr Aili Tuhkanen, Tartu Ülikooli hambaarstiteaduse instituut
Dr Leila Simberg, Tartu Ülikooli Kliinikumi stomatoloogia kliiniku suurkirurgia osakond
Kliinikumi panustab jätkuvalt keskkonna tegevustesse
 Kliinikum on seadnud oma arenguskavas eesmärgiks olla keskkonnahoidlik haigla. Jätkusuutlik tegutsemine on saanud oluliseks suunaks haigla igapäevastes tegevustes, edendades keskkonnateadlikkust nii oma töötajate, patsientide kui ka üldsuse seas.
Kliinikum on seadnud oma arenguskavas eesmärgiks olla keskkonnahoidlik haigla. Jätkusuutlik tegutsemine on saanud oluliseks suunaks haigla igapäevastes tegevustes, edendades keskkonnateadlikkust nii oma töötajate, patsientide kui ka üldsuse seas.
Kliinikumi keskkonna ja puhastuse osakonna juhi Triin Arujõe sõnul ei ole tänasel päeval haiglatele kohustuslikke keskkonnaalaseid eesmärke seatud, mistõttu on Kliinikumi keskkonnaalane initsiatiiv tulnud asutuse seest, mõistes valdkonna mõju olulisust ja liikuda Rohelisema Kliinikumi poole. Kliinikum on esimene ja ainus haigla Eestis, kellel on väljastatud Euroopa Liidu keskkonnajuhtimise ja -auditeerimise süsteemi (EMAS) registreering, mis kinnitab, et Kliinikumi keskkonnajuhtimise süsteem vastab kõrgeimale keskkonna standardile. EMASist lähtuvalt on Kliinikumis läbi aastate eesmärgiks võtta kasutusele ressursitõhusamaid lahendusi, suurendada keskkonnahoidlikke hankeid ning viia läbi erinevaid tegevusi. „EMAS annab haiglale raamistiku keskkonnajuhtimiseks ja võimaldab mõõta ning jälgida keskkonnamõjusid, mis omakorda aitab meil paremini suunata keskkonnasõbralikke tegevusi, et olla Rohelisem Kliinikum“ rääkis Arujõe.
Kliinikumi keskkonnategevuskava eesmärgid on suunatud nii haigla töötajatele, patsientidele kui ka avalikkusele suuremalt. „Keskkonnakava eesmärkideks on seatud energiatõhususe ja ressursitõhususe suurendamine, jäätmetekete vähendamine, ringlussevõtu edendamine ning keskkonnateadlikkuse suurendamine. Energia tarbimine on Kliinikumi üks olulisemaid keskkonnamõju kohtasid,“ selgitas Arujõe. Seetõttu investeeris Kliinikum möödunud aastal olemasolevate valgustite vahetamisesse energiasäästlike LED-valgustite vastu, mille tulemusel hoiti aastas kokku hinnanguliselt 1530 MWh elektrienergiat. Samuti on uuendatud meditsiini- ja olmeseadmeid vähem energiat tarbivate seadmete vastu.
Pidevalt otsitakse lahendusi ka ühekordsete tarvikute asendamiseks korduskasutatavate tarvikutega. „Alates 2022. aastast ei kasuta me ühekordseid toidunõusid ei patsientide toitlustamisel ega töötajate toitlustamisel. 2023. aastal alustati arutelu võtta sterilisatsiooniosakonnas kasutusele paberpakendamise asemel sterilisatsioonikonteinerid, alustati otsinguid plastmassist tabletitopside asendamiseks paberist topsidega ning hakati kasutama puhastamisel ühekordsete koristustekstiilide asemel mikrokiust koristustekstiile,“ lisas Arujõe.
Jätkusuutlikkuse valdkonnas on väga suur rõhk ka Kliinikumi töötajate teadlikkuse tõstmisel ning kaasamisel. Selleks korraldatakse erinevaid kampaaniaid suunamaks töötajaid energiat säästma, jäätmeid sorteerima, printimist vähendama ning samuti panustama teadlikkuse tõstmisesse kitsamates valdkondades – ühekordsete kinnaste kasutamise vähendamine olukordades kus neid ei pea kasutama, ühekordsete paberist aluslinade kasutamise vähendamine, ühekordsete papist neerukausside kasutamise vähendamine.
Lisaks osaleb Kliinikum Tartu ROHEringi projektis, mille eesmärk on tõsta elurikkust linnas, leevendada kliimamuutustest tulenevat mõju ning luua hea elukeskkond kõigile. Arujõe sõnul vähendati Kliinikumis 2023. aastal niitmissagedust kõigil aladel. “Vähese niitmisega toetame kohalikke taime- ja loomalikke. Elurikas linnaloodus pakub lisaks silmailule mitmeid hüvesid – puhtam õhk, madalam õhutemperatuur, vähem üleujutusi ja tolmendatud viljapuud.”
6. juunil korraldab Kliinikum järjekorras neljanda keskkonnakonverentsi, mille eesmärgiks on nii oma töötajate kui ka teiste tervishoiuasutuste seas teadlikkuse tõstmine. Sel aastal toimub konverents koostöös infektsioonikontrolli teenistusega, keskendudes infektsioonidele, mis kerkivad esile kliimamuutuste ajal. Keskkonnakonverentsi oodatuim ettekanne tuleb sotsiaalministeeriumi kantslerilt Maarjo Mändmaalt, kes tutvustab ministeeriumi praegu väljatöötamisel olevaid haiglatele seatavaid jätkusuutlikkuse eesmärke aastaks 2050.
Kertu Rannu
Rohelisema Kliinikumi kohta saad lugeda SIIT.
Amputatsioonijärgne taastusravi statsionaarse taastusravi osakonnas
 Tartu Ülikooli Kliinikumi spordimeditsiini ja taastusravi kliiniku statsionaarse taastusravi osakond pakub taastusravi kõigile alajäseme amputatsiooni järgsetele patsientidele, kelle üldseisund seda võimaldab ja kes soovivad parandada enda liikumis- ja tegevusvõimet. Eesmärgiks on iseseisva toimetuleku saavutamine, sealhulgas eksoproteesiga kõndimise võimekuse arendamine.
Tartu Ülikooli Kliinikumi spordimeditsiini ja taastusravi kliiniku statsionaarse taastusravi osakond pakub taastusravi kõigile alajäseme amputatsiooni järgsetele patsientidele, kelle üldseisund seda võimaldab ja kes soovivad parandada enda liikumis- ja tegevusvõimet. Eesmärgiks on iseseisva toimetuleku saavutamine, sealhulgas eksoproteesiga kõndimise võimekuse arendamine.
Amputatsioon on kirurgiline protseduur, mille käigus eemaldatakse kas haiguslikust või traumaatilisest protsessist kahjustatud jäse, selle osa või muu kehaosa. Täiskasvanutel põhjustavad enamikku jäseme amputatsioone südame-veresoonkonnahaigused nagu ateroskleroos ja diabeet, aga ka pahaloomulised kasvajad või trauma. Kliinikumi statsionaarse taastusravi osakonnas toimub patsientide ravi interdistsiplinaarse meeskonnatöö põhimõttel, mis tähendab seda, et kõik ravimeeskonna liikmed osalevad patsiendi hindamises, ravi eesmärgi püstitamisel, raviplaani koostamises ning ravis, et tagada patsiendikeskne terviklik käsitlus. Amputatsioonijärgsele füsioteraapiale on Kliinikumi statsionaarse taastusravi osakonnas spetsialiseerunud kaks füsioterapeuti, Triin Kukk ning Annika Veikesaar-Suur.
Alajäseme amputatsiooni järgselt keskendutakse haava paranemisele, valu kontrollile, iseseisvalt ratastooli siirdumisele, liigese liikuvuse säilitamisele, lihasgruppide tugevdamisele, köndi ettevalmistamisele eksoroteesiga kohanemiseks ja tasakaalukontrollile. „Äärmiselt oluline on patsiendi taastumisprotsessis tihe koostöö proteesimeistritega, kuna proteesi sobivus on ajas muutuv. Sageli on vajalikud korduvad kohandamised – proteesikomponentidel võib tekkida kulumisi või vajadus amputeeritu optimaalseks rehabiliteerimiseks,“ selgitas osakonna füsioterapeut Annika Veikesaar-Suur. Oluline on saavutada funktsionaalne iseseisvus igapäevastes tegevustes ning pakkuda psühholoogilist ja sotsiaalset tuge.
2022. aastast on statsionaarse taastusravi osakonnas olnud võimalus pakkuda taastusravi ka neile amputeeritutele, kellele on võimaldatud kõige kaasaegsemad ja kõrgeimate aktiivsustasemetega mikroprotsessoriga alajäseme eksoproteesid. „Tegemist on tehniliselt keerukate patsiendi isiklike abivahenditega, mis nõuavad füsioterapeutidelt oskusi ühendada füsioteraapia-alased teadmised konkreetsete proteeside funktsionaalsete võimalustega,“ rääkis füsioterapeut Triin Kukk. Ta tõi näiteks ühe liiklustraumajärgse patsiendi, kelle alajäseme protees võimaldab harrastada paljusid spordialasid ning kes saavutas taastusraviperioodi lõpuks võimekuse mitte ainult väga hästi kõndida, vaid ka joosta, liikuda erinevatel tasapindadel, matkata, sõita jalgrattaga, ronida redelil ja ületada kõrgeid takistusi. „Patsient naases füüsiliselt head vormi nõudvale erialasele tööle vaid mõne kuu möödudes proteesi saamisest,“ lisas Kukk.
Selliste eksoproteeside kasutama õppimiseks on interdistsiplinaarne taastusravi äärmiselt oluline, et kõrgtehnoloogilise proteesi multifunktsionaalseid võimalusi maksimaalselt rakendada, ka patsiendi edasises tööelus, huviharrastustes või sporti tehes. Tartu Ülikooli Kliinikumi spordimeditsiini ja taastusravi kliiniku statsionaarse taastusravi osakond asub aadressil Riia 167. Täpsemat infot statsionaarse taastusravi osakonnas toimuva amputatsioonijärgse taastusravi kohta saab osakonnajuhilt dr Ronald Rätsepalt.
Statsionaarsele taastusravile suunamiseks on vajalik eri- või perearsti saatekiri. Koha broneerimiseks tuleb helistada telefonile 731 8989 või saata e-kiri aadressile See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud..
Kliinikumi Leht
Kommentaar, dr Ronald Rätsep, statsionaarse taastusravi osakonna juht:
Nagu eelnevalt mainitud, on patsiendi käsitlus statsionaarses taastusravis komplekssel meeskonnatööl põhinev. Lisaks taastusarstile ning füsioterapeudile, saab amputatsioonijärgse patsiendi ravimeeskonda kaasata vajadusel ka kliinilise psühholoogi, tegevusterapeudi ning sotsiaaltöötaja. Seeläbi saame keskenduda lisaks funktsionaalse võimekuse ja igapäevatoimingute teostamise parandamisele ka psühhosotsiaalsetele probleemidele ning patsienti toetada igapäevaellu naasmisel. Veel üks väga oluline osa statsionaarses taastusravis on põhi- ja kaasuvate haiguste ravi. Vajadusel ka uuringute ning analüüside teostamine.
Naiste geeniriskidel põhineva ennetusprojekti tulemused näitasid, et 15% naisi vanuses 35-49 peaksid alustama rinnavähi sõeluuringut sel aastal
 Igal aastal haigestub Eestis rinnavähki üle 800 naise. Hetkel korraldatakse riiklikku mammograafilist sõeluuringut naistele vanuses 50–69, aga paraku võib rinnavähk tabada ka nooremaid naisi. „Kuna varakult avastatud rinnavähki on võimalik tõhusamalt ravida, aga kõiki nooremaid naisi ei ole otstarbekas sõeluurida, tuleb lähtuda naise individuaalsest geneetilisest vähiriskist, mis selgitatakse välja geenitestiga,“ rääkis Tartu Ülikooli Kliinikumi hematoloogia-onkoloogia kliiniku juht dr Kristiina Ojamaa.
Igal aastal haigestub Eestis rinnavähki üle 800 naise. Hetkel korraldatakse riiklikku mammograafilist sõeluuringut naistele vanuses 50–69, aga paraku võib rinnavähk tabada ka nooremaid naisi. „Kuna varakult avastatud rinnavähki on võimalik tõhusamalt ravida, aga kõiki nooremaid naisi ei ole otstarbekas sõeluurida, tuleb lähtuda naise individuaalsest geneetilisest vähiriskist, mis selgitatakse välja geenitestiga,“ rääkis Tartu Ülikooli Kliinikumi hematoloogia-onkoloogia kliiniku juht dr Kristiina Ojamaa.
Selleks, et uurida, kas varasem geneetilisel riskil põhinev ennetus aitaks vähendada rinnavähi suremust, algas 2022. aastal Kliinikumi osalusega BRIGHT projekt. Projekti kaasati Eestis 800 naist vanuses 35–49. Tartu Ülikooli Kliinikumist osalesid vastutava uurijana dr Kristiina Ojamaa hematoloogia ja onkoloogia kliinikust, naiste uuringusse kaasamise eest vastutasid ämmaemandad Anne Ilves, Irina Daveynis ja Triinu Adlas. Testijärgseid konsultatsioone viisid läbi dr Kersti Kallak ja dr Ave-Triin Tihamäe ning geneetikute konsultatsioone monogeensete leidude väljaselgitamiseks dr Neeme Tõnisson, dr Laura Roht ja dr Helen Lokke. Lõuna-Eesti uuritavate mammograafiauuringud viidi läbi Kliinikumi radioloogide dr Pilvi Ilvese ja dr Sulev Ulbi poolt. Uuringus osalejatel kasutati rinnavähi polügeense riskiskoori testi AnteBC, mis hindab naise personaalset geneetilist eelsoodumust rinnavähi tekkeks ning annab selle alusel meditsiinilised soovitused, millises vanuses ja kuidas peaks alustama mammograafilist sõeluuringut. Kõikidelt naistelt koguti ka vähi perekonnanamnees, mille alusel suunati osa naisi meditsiinigeneetikute konsultatsioonile ning teostati monogeensete riskivariantide analüüs.
Projekti esialgsed tulemused
Projekti esialgsed tulemused näitavad, et uuringus osalenud 124 (15,5%) naisel oli hinnanguliselt kõrgem rinnavähi risk, kui 50-aastastel naistel keskmiselt. „See tähendab, et need naised peaksid alustama rinnavähi sõeluuringut juba praegu ning nemad suunati saatekirjaga mammograafiasse. Projekti raames käis 154 naist mammograafias, mille käigus tuvastati 16 healoomulist muutust ja 8 naist vajasid täpsustavaid uuringud. 5 naisele tehti ka biopsia, mille käigus avastati üks 0 staadiumis rinnavähk. Lisaks suunati 146 (18.3%) naist ka geneetiku juurde, kellest uuringu näidustus kinnitus 80 isikul või pereliikmel ning 5.7% avastati haigusseoseline geenivariant,“ selgitas dr Ojamaa.
Projekti käigus koostati ka kaks tagasiside küsimustikku osalistele, mille käigus leiti, et 96% uuritavatest suudavad teadmisega oma geneetilisest riskist hästi hakkama saada. 99.6% naistest väljendas heameelt võimaluse üle BRIGHT projektis osaleda, neile oli uuringu info selge ja arusaadav ja nad tundsid end uuringuraporti kättesaamise järgselt rahulikena.
Tagasisidet uuringu kohta küsiti ka uurijatelt. 86% uurijatest leidsid, et geneetilise riski hindamine rinnavähi ennetuses on oluline ja nendest 57% sooviks kasutada seda oma kliinilises praktikas. Peamine põhjus, miks ollakse ebalevad kasutamise osas, on ajapuudus. Positiivsena saab veel välja tuua, et need naised, kes osalesid testijärgsel nõustamisel tundsid, et isegi, kui enne nõustamist oldi natuke mures/ärevad, siis see vähenes märgatavalt pärast nõustamist.
Põhjalikum analüüs uuringu tulemustest avaldatakse koos uuringu välispartneritega rahvusvahelises eelretsenseeritavas teadusartiklis. Projektide kaugema tulemusena loodavad uuringu läbiviijad tervikliku personaliseeritud rinnavähi sõeluuringu rakendumist, mis aitaks juurutada riskipõhist käsitust ning peaks vähendama rinnavähist põhjustatud surmajuhtumeid.
Lisaks Eestile viiakse BRIGHT uuring läbi Rootsis Uppsalas ja Portugalis Lissabonis. BRIGHT projekti Eesti partnerid on Tartu Ülikool, Tartu Ülikooli Kliinikum, meditsiinilabor Antegenes ja Tervisekassa.
Kliinikumi Leht
Suutervis on osa inimese üldisest tervisest
 20. märtsil tähistati ülemaailmset suutervise päev. Tartu Ülikooli Kliinikumi stomatoloogia kliiniku juhi dr Piret Vilborni sõnul on suutervis osa inimese üldisest tervisest ja sellele tähelepanu pööramisel on oluline roll nii inimestel endal ja tema lähedastel kui ka kõikidel tervishoiutöötajatel, kes patsiendi tervise eest hoolitsevad. Sealjuures on enamik suutervise probleeme ennetatavad regulaarse hambaarsti külastamisega.
20. märtsil tähistati ülemaailmset suutervise päev. Tartu Ülikooli Kliinikumi stomatoloogia kliiniku juhi dr Piret Vilborni sõnul on suutervis osa inimese üldisest tervisest ja sellele tähelepanu pööramisel on oluline roll nii inimestel endal ja tema lähedastel kui ka kõikidel tervishoiutöötajatel, kes patsiendi tervise eest hoolitsevad. Sealjuures on enamik suutervise probleeme ennetatavad regulaarse hambaarsti külastamisega.
„Suutervise esimene tugisammas on hea suuhügieen, mille eelduseks on hammaste pesemine vähemalt kaks korda päevas ja hammaste kontaktpindade puhastamine sobivate vahenditega, olgu selleks siis hambaniit, irrigaator või hambavahe harjad. Teiseks on oluline tasakaalustatud ja suhkruvaba toitumine, magusa tarbimine vähem kui korra päevas ning vähemalt kolmetunniste vahede jätmine toidukordade vahele, vältides sellel ajal näksimist. Janu kustutamiseks on kõige hambasõbralikum valik puhas mullivaba vesi. Ning kolmandaks on oluline, et suuhügieeni eest hoolitsemist alustatakse varakult peale hammaste suhu lõikumist ja sellega jätkatakse kogu elu. Laste suuhügieeni harjumused saavad alguse eelkõige kodust, kuid suur roll teadmiste edasi andmisel on ka lasteaedadel ja koolidel,“ loetles põhitõdesid dr Vilborn.
Regulaarne hambaarsti külastus võimaldab suurt osa probleemidest ennetada või diagnoosida ja ravida juba varases staadiumis. „Suutervis on seotud inimese üldise tervisega. Kontrollimatu bakterite vohamine suuõõnes ja nende sattumine sealt vereringesse mõjutab paljusid teisi organsüsteeme inimese kehas. Teadlased on leidnud seose igemepõletiku ja teiste hamba kinnituskudede haiguslike seisundite ning muude süsteemsete haiguste, nagu südame- ja veresoonkonna haiguste, Alzheimeri tõve, diabeedi ja hingamisteede haiguste vahel,“ selgitas stomatoloogia kliiniku juht.
Erilist tähelepanu tuleks pöörata suutervisele lapseootuse perioodil. „Ema halb suutervis võib olla enneaegse sünnituse, madala sünnikaalu ja preeklampsia üheks põhjuseks. Seega peaksid kõik tulevased lapsevanemad käima vähemalt korra hambaarsti visiidil suutervise seisundi hindamiseks ja vajadusel ka ravimiseks,“ rääkis dr Vilborn. Ta lisas, et kaaries on ühelt poolt infektsioonhaigus ja teiselt poolt elustiilihaigus, mille eest saab last kaitsta kõige paremini sellega, et vanematel on terved hambad ja head suuhügieeni harjumused.
„Lisaks sellele, et suurim roll enda ja lähedaste suutervise eest hoolitsemisel lasub inimestel, kutsume tänasel suuhügieeni päeval ka kõikide teiste erialade tervishoiutöötajaid patsientide suutervisele tähelepanu pöörama,“ lausus lõpetuseks dr Piret Vilborn.
Kliinikumi Leht
Haiglaapteegi päeval olid fookuses haiglaapteegi töötajad
 27. märtsil tähistati esimest korda haiglaapteegi päeva, et juhtida tähelepanu haiglaapteegi olulisele rollile tervishoiusüsteemi toimimise tagamisel.
27. märtsil tähistati esimest korda haiglaapteegi päeva, et juhtida tähelepanu haiglaapteegi olulisele rollile tervishoiusüsteemi toimimise tagamisel.
Tartu Ülikooli Kliinikumis asub Eesti suurim haiglaapteek, mis on loodud selleks, et varustada Kliinikumi kliinikuid ravimite, desinfitseerivate ainete ja ühekordsete meditsiiniseadmetega. Apteegi meeskonda kuuluvad proviisorid, kliinilised proviisorid, farmatseudid ja abilised, kes kõik koos tagavad apteegi sujuva toimimise.
Haiglaapteegid moodustavad suure ja olulise osa tervishoiusüsteemist. Tartu Ülikooli Kliinikumis on haiglaapteekide tegevused jagatud kolme suuremasse valdkonda, mis kõik omavad olulist rolli tervishoiuteenuste tagamisel ja patsientide heaolu toetamisel.
- Esimene valdkond on logistikaalane tegevus, mis tagab ravimite, desinfitseerivate ainete ja ühekordsete meditsiiniseadmete olemasolu ning nende kulutõhusa kasutamise.
- Teine oluline tegevusvaldkond on ravimite valmistamine ja manustamiseks ettevalmistamine, mille eesmärk on tagada ravimite kättesaadavus ja käitlemise ohutus. Siia alla kuulub nii ravimite doseerimine vastavalt patsientide individuaalsetele vajadustele kui ka nende valmistamine.
- Kolmas valdkond on kliiniline farmaatsia, mis keskendub ravimi- ja patsiendiohutuse suurendamisele läbi tervishoiutöötajate nõustamise, koolitamise ja kontrollimise. Haiglaapteegid pakuvad olulist tuge tervishoiutöötajatele, pakkudes neile vajalikke teadmisi ja juhiseid ravimite õige kasutamise ning võimalike kõrvaltoimete ennetamise osas.
Aitäh panuse eest, head haiglaapteegi töötajad!
Virtuaalreaalsuse prillid juhivad lastekliiniku patsientide tähelepanu mujale
Tartu Ülikooli Kliinikumi lastekliinikus on kasutusel uudsed virtuaalreaalsuse prillid, mida patsiendid saavad kasutada erinevatel protseduuridel tähelepanu eemale juhtimiseks.
„Tähelepanu juhtimine on laste puhul kõige sagedasem meetod valu ja ärevuse leevendamiseks. Erinevad uuringud on näidanud, et 30–70% lastest ja noortest võivad kogeda erineval tasemel ärevust seoses protseduuridega. Näiteks verevõtmisel, hambaravi protseduuridel, haavaravi või ka onkoloogilise ravi protseduuride juures,“ selgitas lastekliiniku õendusjuht Evelyn Evert.
Lastekliinikus kasutusel olev HypoVR prillide mudel on sobilik alates 7. eluaastast lastele. Väiksemate laste puhul kasutatakse muid tähelepanu juhtimise nippe, näiteks hologramme. „Meie välja valitud virtuaalreaalsuse prillid ongi loodud just ärevuse ja valu vähendamiseks. Valikus on nii kuni 13-aastaste laste programm kui ka täiskasvanute programm kokku kümnes keeles. Samuti saab valida sessioonide pikkust, näiteks 10 või 20 minutit või piiramatu kestusega. Kokku saab valida 11 virtuaalreaalsuse keskkonna vahel, kuhu prillide vahendusel sukelduda. Näiteks kosmos, veemaailm, paradiisirand ja muud keskkonnad. Veel on valikus mitu erinevat taustaheli ning võimalus otsustada, et kas näiteks hingamisharjutusi juhendab mees või naishääl. Sellesse valikusse kaasame ka oma lastest ja noortest patsiendid, et neil oleks otsustamisel võimalik tunda olukorra üle kontrolli. Lisaks saab veenipunktsiooni hetkel lisada ekstra tähelepanu tõmbavaid efekte – näiteks ilutulestik ja vajadusel saata sõnumeid,“ kirjeldas õendusjuht. Protseduuri läbiviijal on kogu aeg võimalik ka jälgida, mida laps parajasti prillide vahendusel näeb.
Virtuaalreaalsuse prillid on kasutusel lastekliiniku protseduuride toas, ent õendusjuhi Evelyn Everti sõnul võiks tulevikus olla need kasutusel igas laste ja noorte raviga seotud osakonnas.
Virtuaalprillide ostu finantseeris Ülenurme Lions Club summas 3800 eurot, kellele lastekliinik väga tänulik on. Tervishoiusüsteemi vajadusi arvestava prillimudeli ja tarkvara aitas välja valida Richard Jalakas informaatikateenistusest.
Kliinikumi Leht
Dr Norman Ilves kaitses doktoritööd
 14. veebruaril 2024 kaitses Tartu Ülikooli Kliinikumi radioloogiakliiniku arst-õppejõud Norman Ilves filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Risk factors and onset time of periventricular hemorrhagic infarction in preterm born children and periventricular venous infarction in term born children” (“Enneaegselt sündinud laste periventrikulaarse hemorraagilise infarkti ja ajaliselt sündinud laste periventrikulaarse venoosse infarkti riskitegurid ja tekkeaeg“).
14. veebruaril 2024 kaitses Tartu Ülikooli Kliinikumi radioloogiakliiniku arst-õppejõud Norman Ilves filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Risk factors and onset time of periventricular hemorrhagic infarction in preterm born children and periventricular venous infarction in term born children” (“Enneaegselt sündinud laste periventrikulaarse hemorraagilise infarkti ja ajaliselt sündinud laste periventrikulaarse venoosse infarkti riskitegurid ja tekkeaeg“).
Juhendajad: radioloogia kaasprofessor Pilvi Ilves (dr. med., TÜ kliinilise meditsiini instituut), lastehaiguste lektor Rael Laugesaar (dr. med. (arstiteadus), TÜ kliinilise meditsiini instituut) ja radioloogia teadur Mairi Männamaa (PhD (pedagoogika), TÜ kliinilise meditsiini instituut).
Oponent: dr Olga Romantsik (MD, PhD, Lundi Ülikool, Rootsi).
Kokkuvõte
Insult võib esineda kogu elu jooksul, sealhulgas ka vastsündinutel ja looteeas. Vastsündinueas esineb insulti ligikaudu ühel lapsel tuhande elussünni kohta. Insult loote- ja vastsündinuperioodil toob kaasa elukestva motoorse kahjustuse, kognitiivsed- ja käitumishäired, epilepsia ning sotsiaalsed probleemid, mis on sageli kombineeritud. Insult mõjutab nii lapsi kui ka nende lähedasi terve elu ja rehabilitatsiooniks kulub suur ühiskonna ressurss. Seetõttu on oluline insuldi ennetamine ja varajane avastamine.
Looteeas kujuneva insuldi tekkepõhjused pole selged, kuna insult on harvaesinev ja suhteliselt vähe uuritud. Lisaks on looteeas tekkinud insuldi korral lapsed sünnijärgselt tihti ilma sümptomiteta ja neuroloogilised sümptomid ilmnevad alles imikueas. Püsiva neuroloogilise häire leevendamiseks on aga oluline alustada varakult rehabilitatsiooniga.
Uurimistöö eesmärk oli uurida emade rasedus- ja sünnitusaegseid riskitegureid ning geneetilisi riske enneaegsetel lastel, kellel insult on välja kujunenud sünnimomendiks, ja ajalistel lastel, kellel looteea insuldi sümptomid avalduvad imikueas.
Uuringu tulemused näitavad, et rasedusaegne infektsioon on oluline riskitegur ajukahjustuse tekkimisel nii enneaegselt kui ajaliselt sündinud lastel. Neeruvaagnapõletik emal tõstab 43-kordselt insuldi tekkimise riski lootel. Tähtis on vältida ja kiirelt ravida rasedusaegseid kuse-suguteede põletikke, aga ka teisi ema bakteriaalseid infektsioone. Kuna ema rasedusaegne bakteriaalne infektsioon võib kahjustada loodet ning ka loote aju, siis seda infektsiooni tuleb kiiresti antibiootikumidega ravida. Ema infektsiooni järgselt on soovitav last jälgida ja vajadusel teha ultraheliuuring peast, et võimalikult varakult avastada lapsel insult ja alustada rehabilitatsiooniga. Leidsime, et kuna insuldiga lastel on geneetilised muutused sagedased, siis kõiki insuldiga vastsündinuid peaks geneetiliselt uurima. Kui insuldi põhjuseks on geneetiline muutus, on risk insuldi kordumiseks ning võimalikud on ka perekondlikud juhud. Uuringus saadud teadmised on olulised kõigile arstidele, kes puutuvad kokku rasedate ja vastsündinute jälgimise ja raviga.
Juhendaja, kaasprofessor Pilvi Ilves: Norman Ilvese töö on tähtis insuldiga laste vanematele, kellel siiani oli ebaselge, miks just nende lapsel tekkis insult. Normani teadustöös selgus, et vähemalt osadel lastel võib looteeas tekkinud insulti seostada ema rasedusaegse bakteriaalse infektsiooniga. Eelkõige oli tegemist urotrakti infektsiooniga, kuid ka teised bakteriaalsed infektsioonid võivad ravi edasilükkamisel kahjustada loodet. Teadmine, et raseda bakteriaalset infektsiooni tuleb kiiresti ja efektiivsest antibiootikumidega ravida, peab jõudma kõigi spetsialistideni, kes rasedatega kokku puutuvad: günekoloogid ja ämmaemandad, perearstid, EMO arstid ning kirurgid. Kõigil enneaegselt ja ajaliselt sündinud lastel insuldiga on olulised ka geneetilised uuringud, kuna insuldi põhjuseks võib olla geneetiline mutatsioon, mille avaldumine eri generatsioonides on erinev. Doktoritöö oli üks osa insuldiga laste pikaajalisest uuringust.
Vaktsineerimisbokside asukoht muutus
 Tartu Ülikooli Kliinikumi peamaja galeriis asunud vaktsineerimisbokside asukoht on muutunud. Kõik soovijad on oodatud jätkuvalt vaktsineerima erinevate haiguste vastu nii ette registreerides kui ette registreerimata peasissepääsu lähedal asuvasse sisekliiniku vaktsineerimiskabinetti.
Tartu Ülikooli Kliinikumi peamaja galeriis asunud vaktsineerimisbokside asukoht on muutunud. Kõik soovijad on oodatud jätkuvalt vaktsineerima erinevate haiguste vastu nii ette registreerides kui ette registreerimata peasissepääsu lähedal asuvasse sisekliiniku vaktsineerimiskabinetti.
Tartu Ülikooli Kliinikumi nakkushaiguste osakonna juhi dr Anne Kallaste sõnul jätkatakse Covid-19 pandeemia ajal loodud mugava ja kättesaadava vaktsineerimisteenusega. „Kui patsiendid pöörduvad Kliinikumi eriarsti ambulatoorsele vastuvõtule, on neil võimalik mugavalt sama käiguga pöörduda ka vaktsineerimiskabinetti õe vastuvõtule. Vaktsineerimisõde nõustab patsiente ning teeb ka vajalikud vaktsineerimised. Kui inimene ise ei tea, millise haiguse vastu vaktsineerimine vajalik on, annab samuti nõu vaktsineerimisõde, kaasates vajadusel ka infektsioonhaiguste arsti,“ rääkis dr Kallaste. Ta lisas, et lisaks patsientidele saavad kabinetti pöörduda ka nende lähedased.
„Vaktsineerimine kaitseb raske haigestumise eest ning oluline on tähelepanu juhtida eelkõige riskigrupi patsientide vaktsineerimise tähtsusele. Vaktsineerimisega ennetame lisaks konkreetse vaktsiini poolt ära hoitavale haigusele ka olemasoleva kroonilise haiguse halvenemist. Näiteks on hingamisteede viirushaiguste põdemise järgselt väga sageli probleemiks hoopis kroonilise kopsu- või südamehaiguse ägenemine,“ selgitas nakkushaiguste osakonna juht.
Dr Kallaste sõnul on talvistest viirushaigustest mõjutanud patsientide haiglaravile jõudmist gripp ja COVID-19, mille mõlema suhtes aitab rasket haigestumist ära hoida efektiivne vaktsiin. „Sealjuures ei ole veel hilja vaktsineerida ka gripi vastu, riskigruppide vaktsiini eest tasub Tervisekassa. Niisamuti tasub kindlasti üle vaadata immuniseerimise staatus leetrite vastu, mille vastu kaitstus on Eestis madalam kui varasematel aastatel. Leetrid muudab ohtlikuks nii haiguse võimalike tüsistuste oht kui ka asjaolu, et tegemist on äärmiselt nakkusohtliku viirusega,“ kirjeldas dr Kallaste.
Vaktsineerimiskabinetis on võimalik vaktsineerida väga erinevate haiguste vastu ning tagatud on kõik vaktsiinid peale kollapalaviku, mida tehakse vaid reisinõustamisel infektsioonhaiguste arsti vastuvõtul. Kui laste vaktsineerimist viivad enne nende kooliikka jõudmist peamiselt läbi perearstid ning kooliikka jõudes lisaks ka kooliõed, siis täiskasvanueas tuleb kaitsesüstide intervalle ise jälgida. Täiskasvanute vaktsineerimise soovitusi, mitu kaitsesüsti, kellele ja millal tuleb manustada, saab vaadata vaktsineerimise skeemilt.
Kliinikumi peamaja vaktsineerimiskabineti uueks asukohaks on L. Puusepa 8 maja J-korpuse 1. korrusel asuv kabinet nr 15. Kabinetti on mugavaim siseneda N. Lunini tänava poolsest sissepääsust. Vaktsineerimiskabinet on avatud ette registreeritud patsientidele igal tööpäeval kell 8:15–9:45 ja 15:00–15:40 ning ette registreerimata oodatakse patsiente igal tööpäeval kell 10:00–12:00 ja 12:30–14:00.
Niisamuti on kõigil soovijail võimalik jätkuvalt pöörduda ilma registreerimata Kliinikumi vaktsineerimiskabinetti Kvartali ostukeskuse I korrusele iga tööpäeva õhtul kell 16:00–18:00 ning 1. märtsist ka laupäeviti kell 11:00–14:00. Vaktsineerimise nõu on võimalik küsida esmaspäevast reedeni kell 8:00–18:00 vaktsineerimise infotelefonilt 731 7200.
Kliinikumi Leht
Kommentaar, nakkushaiguste osakonna juht dr Anne Kallaste
Nakkusohtlikud leetrid
Leetrid on tänu väga efektiivsele vaktsiinile ja heale vaktsineeritusele olnud seni Eestis harva diagnoositud haigus. Vaktsiini efektsiivsus on loonud ühiskonnas võltsturvalisuse tunde, mis võib olla üheks põhjuseks vaktsineerituse hõlmatuse vähenemisel.
Operatsiooniõde hoolitseb patsiendi eest tema kõige haavatavamal hetkel
 15. veebruaril tähistatakse kogu Euroopas õperatsiooniõdede päeva. Tartu Ülikooli Kliinikumis töötab 98 operatsiooniõde, kellel on täita operatsioonitoas väga vastutusrikas roll. Seda nii kirurge assisteerides kui ka patsiendi eest hoolitsedes tema kõige haavatavamal hetkel ehk narkoosis olles.
15. veebruaril tähistatakse kogu Euroopas õperatsiooniõdede päeva. Tartu Ülikooli Kliinikumis töötab 98 operatsiooniõde, kellel on täita operatsioonitoas väga vastutusrikas roll. Seda nii kirurge assisteerides kui ka patsiendi eest hoolitsedes tema kõige haavatavamal hetkel ehk narkoosis olles.
Tartu Ülikooli Kliinikumi operatsiooniteenistuse õendusjuhi Catline Võrgu sõnul on operatsiooniõe kutse eriline ja spetsiifilisi oskusi nõudev, mistõttu lõplik väljaõpe toimub töökohal. „Kui noored kolleegid pärast tervishoiu kõrgkoolide lõpetamist tööle tulevad, saadavad nende tegemisi toetavad ja kogenud kolleegid. Loeme oma erialal vajalikuks vähemalt kaheaastast töökogemust, pärast mida on õdedel olemas vajalik pädevus iseseisvaks operatsiooniõe tööks,“ selgitas operatsiooniõe kutse eripära õendusjuht.
Tartu Ülikooli Kliinikumis opereeritakse aastas haiglaravil ja päevaravil rohkem kui 26 600 patsienti, mis teeb rohkem kui 70 patsienti päevas. Operatsioonide läbiviimiseks vajalikud operatsiooniõed jagavad end nii plaaniliste kui ka erakorraliste operatsioonide vahel. „Operatsiooniõde seisab patsiendi eest kõige haavatavamal ajal, assisteerib kirurgi, garanteerib vajaminevate vahendite olemasolu, tagab kogu operatsioonipiirkonna steriilsuse operatsiooni kestel. See kõik eeldab operatsiooniõdedelt kiirust otsustamisel, täpsust ning suurepärast suhtlemis- ja meeskonnatööoskust,“ tunnustas operatsiooniteenistuse õendusjuht.
Operatsioonitoa meeskonna moodustavad kirurg, anestesioloog, operatsiooniõed, anesteesiaõde ja hooldaja. Tartu Ülikooli Kliinikumis tehakse Eesti keerukamaid operatsioone ning Kliinikumi operatsiooniõdede eripäraks on osalemine ka siirdamisoperatsioonidel, mida viiakse läbi ainult ülikoolihaiglas. „Õpetava haigla eripäraks on ka see, et meie kogenud ja pika töökogemusega kolleegid osalevad lisaks ravitööle igapäevaselt ka õppetöös, juhendades oma karjääri alguses olevaid nooremaid kolleege. Sedasi kujuneb tugev ja kokkuhoidev operatsiooniõdede kogukond, kelle üle saab ainult uhkust tunda. Ka Euroopa Operatsiooniõdede Ühing on selle aasta tähtpäeva motoks sõnastanud „Proud OR nurses – our future!“,“ rõhutades sellega operatsiooniõdede tähtsust ja olulisust perioperatiivse õenduse arendamisel,“ lausus operatsiooniteenistuse õendusjuht Catline Võrk.
Kliinikumi Leht
Kliinikum ootab kaasasündinud südameriketega täiskasvanuid kardioloogi vastuvõtule
 7.–14. veebruaril tähistati rahvusvahelist kaasasündinud südamerikete nädalat eesmärgiga tõsta inimeste teadlikkust. 2024. aastal keskenduti Eestis teemanädala raames kaasasündinud südameriketega täiskasvanutele, tuletades meelde regulaarset kaasasündinud südameriketele spetsialiseerunud kardioloogi külastamise vajadust.
7.–14. veebruaril tähistati rahvusvahelist kaasasündinud südamerikete nädalat eesmärgiga tõsta inimeste teadlikkust. 2024. aastal keskenduti Eestis teemanädala raames kaasasündinud südameriketega täiskasvanutele, tuletades meelde regulaarset kaasasündinud südameriketele spetsialiseerunud kardioloogi külastamise vajadust.
Tartu Ülikooli Kliinikumi südamekliiniku kardioloog dr Maarja Maser, kes on saanud väga laiapõhjalise väljaõppe just kaasasündinud südameriketega täiskasvanute osas, nendib, et nende patsientide puhul on peamiseks ja suurimaks murekohaks arstide vaateväljast kadumine pärast täiskasvanuikka jõudmist. „Kuni 1% lastest sünnib kaasasündinud südamerikkega, mis ongi sagedaseim sünnil esinev arengurike. Neid rikkeid diagnoositakse järjest enam ka sünnieelselt, mistõttu on võimalik varakult teha raviotsuseid südamerikete korrigeerimise vajaduse ja aegkriitilisuse osas. Kuna Kliinikumis on südamerikkeid korrigeeritud juba mitukümmend aastat, kasvab ka Eestis järjest kaasasündinud südamerikkega täiskasvanute arv. Arenenud riikides ületab täiskasvanuikka jõudnud kaasasündinud südameriketega patsientide arv oluliselt kaasasündinud südameriketega laste hulga. Põhiliseks probleemiks on see, et sageli nende patsientide regulaarne jälgimine katkeb vanuses, mil patsient peab liikuma lastekardioloogi juurest täiskasvanute kardioloogi jälgimisele. Lapseeas vastutavad ravi eest vanemad, kes võivad lastele edastada terviseinfot valikuliselt, mis võib omakorda kaasa tuua vähese haigusteadvuse. Samuti võib noor täiskasvanu tunda end väga hästi ja tervena, mistõttu ei tunneta vajadust regulaarseteks kardioloogilisteks kontrollideks,“ rääkis kaasasündinud südameriketega täiskasvanutega tegelev dr Maser.
Ta rõhutas, et sõltumata sellest, kas kaebused esinevad või mitte, vajavad enamik kaasasündinud südameriketega patsiente eluaegset jälgimist. „Kaasasündinud südameriketega täiskasvanute käsitlus ja vajadused erinevad sageli oluliselt teiste südamehaigustega patsientide omadest ning seetõttu peaksid nad olema jälgimisel spetsialiseerunud keskuses. Regulaarse jälgimisega on võimalik tagada normilähedane elukvaliteet, mille osadeks on aktiivne tööelu, pere loomine kui ka sportimine. Selleks, et osata märgata ja ennetada võimalikke riske tervisele, peaksid kaasasündinud südameriketega patsiendid enne suuremaid elusündmusi, näiteks raseduse, spordivõistluste või mittekardioloogiliste operatsioonide planeerimist, need sammud läbi arutama ka kardioloogiga. Jälgimise puudumisel võivad patsiendile endale üsna märkamatult areneda raskesti ravitavad või isegi pöördumatud probleemid südame toimimises – klapirikke süvenemine, südame vatsakeste funktsiooni halvenemine, südamepuudulikkuse ägenemine, eluohtlikud rütmihäired kuni äkksurmani välja,“ selgitas kardioloog.
Kliinikumi südamekirurg ja kaasasündinud südamerikete kompetentsikeskuse eestvedaja dr Raili Tagen tõi välja, et kaasasündinud südamerikked on olemuselt väga eriilmelised ning neid võib jagada lihtsustatult kergeteks, keskmisteks ning rasketeks riketeks. „Enamik keerukamatest südameriketest vajavad elu jooksul kirurgilist sekkumist ning seda vajadusel ka korduvalt. Ka „kerge“ südamerike võib aastatepikkuse kestuse korral muutuda inimesele ohtlikuks. Seetõttu vajavad kõik kaasasündinud südamerikkega patsiendid, olgu nad lapsed või täiskasvanud, just neile kohandatud ravi ja jälgimisplaani. Selle üheks eelduseks on patsiendi regulaarne jälgimine kaasasündinud südamerikete kompetentsikeskuses. Ka kaebusteta patsientidel võib esineda kiiret ravi vajavaid olukordi ning aeg hea ravitulemuse saamiseks võib olla limiteeritud. Selliseid hetki on võimalik ennetada, omades infot oma tervise eripärade kohta,“ kinnitas südamekirurg. Ta lisas, et operatsioonisaali jõuab ka neid patsiente, kelle kaasasündinud südamerike on avastatud alles täiskasvanueas. „Kuna täiskasvanueas ei ole enam kõiki kaasasündinud südamerikkeid võimalik korrigeerida, siis mida varem on rike diagnoositud, seda parem. Ühtlasi nõuab kaasasündinud südamerikke olemasolu teadlikumat patsiendi jälgimist perearsti poolt, mille juures on oluline tihe koostöö kaasasündinud südameriketele spetsialiseerunud arstidega,“ lausus dr Tagen.
Kaasasündinud südameriketega patsientide regulaarsed südamenäitajate kontrollid
Kliinikumis aitavad patsiente juhatada navigatsioonirobotid
 Veebruarist on Tartu Ülikooli Kliinikumis kasutusel navigatsioonirobotid, mis aitavad patsiente ja teisi külastajaid soovitud asukoha leidmisel.
Veebruarist on Tartu Ülikooli Kliinikumis kasutusel navigatsioonirobotid, mis aitavad patsiente ja teisi külastajaid soovitud asukoha leidmisel.
Lindaks ja Kaleviks ristitud kaks teejuht-robotit juhatavad patsiendi kompaktses, ent samal ajal suurte vahemaadega haiglahoones õigesse kohta. Robotid näitavad suunda L. Puusepa 8 maja 1. korrusel. Kui otsitav koht asub mõnel teisel korrusel, juhatab robot patsiendi või tema saatja õige liftialani.
Patsiendid saavad robotite puutetundlikult ekraanilt valida, kuhu nad juhatamist soovivad. Robotitele on seadistatud üle 25 asukoha, mille hulgas on ka infopunktid. Sihtkohta valides ja teekonna algust kinnitades, palub robot patsiendil endale järgneda. Vaikse muusika saatel juhatab robot valitud kohani. Robotid liiguvad keskmiselt 0,5 meetrit sekundis, mille aluseks on 2023. aastal tehtud pilootuuring, kust selgus kiirus, mis on ka karke kasutavale patsiendile sobiv. Lisaks võimaldavad kompaktne suurus ja ettepoole kaldu C-kujuline korpus robotil liikuda juba 55 cm laiusel trajektooril. Robotid on 112 cm pikad ning kaaluvad 38 kg, mis tagab ka nende stabiilsuse. Nagu robotite nimedki – Linda ja Kalev – vihjavad, räägivad robotid eesti keeles.
Kliinikumi õenduse ja patsiendikogemuse juhi Ilona Pastaruse sõnul on navigatsioonirobotite kasutuselevõtt innovaatiline samm patsientide ja külastajate haiglakogemuse muutmiseks keerukas ja suures haiglahoones. „Soovime Linda ja Kalevi abil vähendada nii väikeste kui suurte patsientide ärevust, mis sageli kaasneb haiglakülastusega ning hõlpsamalt jõuda õigesse sihtkohta. Sõbraliku ilmega robotid on abiks nii eakatele, kes vajavad tee leidmiseks veidi enam kindlust kui ka lastele, kelle tähelepanu võõralt haiglakeskkonnalt toredale tegelasele juhtida,“ selgitas Pastarus, kuidas teed juhatavate robotite abil ühendatakse tehnoloogia ja hoolivus ning lähenetakse inimeste probleemidele senisest erineval moel.
Kliinikumi informaatikateenistuse arendusosakonna projektijuhi Richard Jalaka sõnul oli roboti seadistamisel suurimaks väljakutseks just haiglale omapärase liiklusega arvestamine. „Linda ja Kalevi seadistamisel oli oluline arvestada nii automaatselt avanevate ustega kui ka ratastoolide ja vooditega, mida haiglas tihedamini liigub. Robotid on seadistatud nii, et nad ei liiguks koridori keskel, vaid pigem ääres. Lisaks jääb robot takistuse, olgu selleks inimene või mõni muu objekt, korral seisma ning muudab trajektoori, et ümber nn takistuse sihtkoha poole liikuda,“ selgitas Jalakas roboti seadistust.
Robotid töötavad igal nädalapäeval kell 7.30–19.00 ning kasutavad puhkeaega akude laadimiseks. Robotid ootavad patsiente registratuuride juures nii L. Puusepa tänava kui ka N. Lunini tänava poolt sisenedes.
Kasutajate tagasiside ja ettepanekud robotite osas on väga oodatud e-posti aadressile See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud..
Kliinikumi Leht
Kliinikumi peamaja A-korpuse rekonstrueerimine jõudis lõpule
 2024. aasta jaanuaris jõudis lõpule Tartu Ülikooli Kliinikumi L. Puusepa 8 maja vanima, A-korpuse rekonstrueerimine ehk meditsiinilinnaku IV ehitusjärk. Uuenduskuuri läbinud ambulatoorseteks vastuvõttudeks ja haiglaraviks mõeldud ravikorpus tagab kaasaegsed ravitingimused nii patsientidele kui töötajatele.
2024. aasta jaanuaris jõudis lõpule Tartu Ülikooli Kliinikumi L. Puusepa 8 maja vanima, A-korpuse rekonstrueerimine ehk meditsiinilinnaku IV ehitusjärk. Uuenduskuuri läbinud ambulatoorseteks vastuvõttudeks ja haiglaraviks mõeldud ravikorpus tagab kaasaegsed ravitingimused nii patsientidele kui töötajatele.
A-korpus on Maarjamõisa meditsiinilinnaku hoonetiibadest vanim, olles ehitatud 1970ndatel aastatel. Korpust on rekonstrueeritud erinevates etappides ning viimaseks, A-korpuse 2.–4. korruse ehitustöödeks sõlmis Kliinikum 3. veebruaril 2022 ehituslepingu aktsiaselts Nordeconi ja selle tütarettevõttega Embach Ehitus. Ehituse eesmärk oli kaasajastada ruume, et paraneksid patsientide ravi- ja olmetingimused, samuti töötajate igapäevased töötingimused ning õppetingimused üliõpilaste jaoks.
Kliinikumi taristu suurprojektide projektiinseneri Peep Pitsneri sõnul seavad end A-korpuse 2. korrusel sisse silmakliiniku ja närvikliiniku ambulatoorsete vastuvõttude kabinetid ja ultrahelikabinetid ning 3.–4. korrusel kirurgiakliiniku haiglaravi osakonnad. „Üks suurim muutus on vanade neljakohaliste palatite ümberehitamine ühe- või kahekohalisteks palatiteks, kus igaühe juures on ka oma WC ja duširuum. Sealjuures on igas palatiosakonnas olemas nüüd tänapäevased isolatsioonipalatid. 3. ja 4. korrusel on kokku 54 aktiivravi voodikohta, sealjuures neist 12 voodikohta teise astme intensiivravi jaoks. Palatiosakondade ülesehitus on sarnane K- ja L- korpuste osakondadega,“ selgitas Pitsner. Ta lisas, et silmakliiniku patsientide mugava logistika eesmärgil rajati teisele korrusele J-korpust ja A-korpust ühendav sild, mille dekoratsiooniks on Tiiu Pirsko ja Mati Veermetsa II ehitusjärgu kunstikonkursi võidutöö „Elu puu“ motiivi jätkumine.
Embach Ehitus OÜ juhatuse esimehe Andres Salusaare sõnul oli ehitaja jaoks kõige keerulisem teostada töid tegutsevas haiglas ning tagada kliinikumi töö tõrgeteta toimimine kogu ehitusperioodi jooksul.
A-korpusel on tunnusvärv, milleks on roheline, sarnaselt Maarjamõisa meditsiinilinnaku I ja III ehitusjärgule. „Kokku on A-korpuse rekonstrueerimine kestnud 15 aastat ning 2.–4. korruse ehitustööde lõppemisega saame öelda, et ring on peal. Nelja etappi jagunenud ehitus algas 0.– 1. korruselt aastatel 2007–2008 koos meditsiinilinnaku I ehitusjärguga. II ehitusjärgus, aastatel 2014–2015 ehitati A-korpuse välissein siseseinaks, 2019. aastal viidi läbi 0. korruse ning 5.–6. korruse ning tehnosüsteemide ja fassaadi rekonstrueerimine ning lõpetuseks, aastatel 2022–2024 korpuse 2.–4. korruse rekonstrueerimine,“ kirjeldas A-korpuse ehitustööde ajajoont Peep Pitsner.
A-korpuse ehitusprojekti koostas SWECO Projekt AS ja AW2 Architects OY Eesti filiaal. 2.–4. korruse rekonstrueerimine maksumus oli ligi 6 miljonit eurot koos käibemaksuga. Lisaks Kliinikumi rahastusele kaasfinantseeriti projekti ka Euroopa Liidu „Tervishoiuteenuste kättesaadavuse parandamine ja tervishoiu kriisideks valmisoleku tagamine“ meetme kaudu (projekti nr 2014-2020.15.02.21-0005).
Kliinikumi Leht
Maksasiirdamine annab võimaluse lõppstaadiumis maksahaigusega patsientidele
 3. jaanuaril 2024 möödus Tartu Ülikooli Kliinikumis, Eestis ja Baltikumis esimesest maksasiirdamisest 25 aastat. Nende aastate jooksul on tehtud 140 maksasiirdamist, mis on andnud võimaluse 134 patsiendile.
3. jaanuaril 2024 möödus Tartu Ülikooli Kliinikumis, Eestis ja Baltikumis esimesest maksasiirdamisest 25 aastat. Nende aastate jooksul on tehtud 140 maksasiirdamist, mis on andnud võimaluse 134 patsiendile.
Maksasiirdamine on näidustatud patsientidele, kelle maksahaigus on jõudnud lõppstaadiumisse ning mille puhul enam tablettravi ei ravi, vaid leevendab sümptomeid. „Maksahaiguse põhjuseid on erinevaid, viimastel aastatel sagedasemad siirdamise näidustused on maksarakk-kasvaja, C-hepatiidist põhjustatud maksatsirroos ning alkohoolne maksatsirroos. Rasket maksahaigust võivad põhjustada ka erinevad ägedad seisundid nagu ravimmürgistused ning näiteks A-hepatiidist tulenev kiirelt kulgev äge maksapuudulikkus,“ rääkis Tartu Ülikooli Kliinikumi kirurgiakliiniku abdominaalkirurgia osakonnajuht ning vanemarst-õppejõud Andrei Uksov.
Maksasiirdamisi nagu kõiki teisi elundisiirdamisi tehakse Eestis ainult Tartu Ülikooli Kliinikumis. 25 aastat tagasi ehk 1999. aastal dr Toomas Väli poolt juurutatud meetod eeldab väga head meeskondade ülest koostööd ning toimivat haigla- ja logistikasüsteemi nii maja sees kui väljas. Kui esimene maksasiirdamine kestis kokku rohkem kui 20 tundi, siis nüüd kulub keskmiselt 6–8 tundi. „Selle aja sisse mahub nii vana maksa vabastamine kui uue makse siirdamine. Mida kiiremini doonororgan vereringesse saab, seda paremat ravitulemust võime oodata,“ kirjeldas dr Uksov. Ta lisas, et patsiendi jaoks on tegemist väga suure operatsiooniga. „Aga ka kirurgide jaoks just operatsiooni ulatuse tõttu. Teadmine, et saame aidata patsienti olukorras, kus muu enam ei aita, teeb siirdamisest tõsise väljakutse. Operatsiooni juhtimine ja operatsioonijärgne patsiendi jälgimine ei oleks võimalik ilma meeskonnatööta. Kirurgid, anestesioloogid, operatsiooniõed, anestesistid, intensiivravi personal, füsioterapeudid – see on mitme üksuse koostöö. Pärast siirdamist järgneb intensiivravi periood ning tavapärase kulu korral liigub patsient edasi kirurgiakliiniku abdominaalkirurgia osakonda. Kuna paljudel patsientidel tekib hormoonsõltuv diabeet, siis on kaasatud raviprotsessi ka endokrinoloog ning diabeediõde. Kui siirdamisejärgne periood kulgeb ootuspäraselt, kestab haiglaravi keskmiselt 4–5 nädalat ning selle aja jooksul tegeleb patsiendiga kokku mitukümmend erinevat inimest,“ kirjeldas dr Uksov.
Üldine tava on, et siirdamiskeskuse kirurgid sõidavad ise järgi ka doonormaksale. „Kui saame info, et patsiendi jaoks on potentsiaalne doonor olemas, kutsutakse maksasiirdamise ootelehel olev patsient haiglasse ning samal ajal oleme mina või dr Andres Tein juba teel doonoroperatsioonile. Samal ajal, kui käib doonoroperatsioon, toimub juba retsipiendi ettevalmistus ja algab retsipiendi lõikus. Kõik peab toimuma koordineeritult. Kuna Tartu Ülikooli Kliinikum on ka Scandiatransplandi liige, on meie patsientide võimalused senisest oluliselt laiemad ning pole harvad juhud, kui doonormaks tuleb mõnest Skandinaavia riigist,“ tutvustas dr Uksov töökorraldust.
Enamikel siiratud patsientidel läheb pärast operatsiooni hästi ning neil on võimalik elada täisväärtuslikku elu, muuhulgas tervisporti tehes või reisides. „Patsiendid saavad aru, et neile on antud uus võimalus, mistõttu ollakse nõus loobuma ebatervislikest eluviisidest. Siirdamisjärgne elulemus aasta pärast on 80%, 5 aasta pärast 73% - igati vastavuses rahvusvahelise kvaliteedinäitajaga. Pärast siirdamist on elu lõpuni oluline immunosupressioonravi. Seejuures tuleb patsientidel käia regulaarselt järelkontrollis maksasiirdajate vastuvõtul. Kontrollis vaadatakse üle patsiendi vereanalüüsid, kus hinnatakse maksa- ja neerunäitajaid, immunosupressiooni nivood veres. Lisaks tehakse kõhuõõne ultraheliuuring, kus hinnatakse verevoolusid maksas ning sapiteede mõõtmeid. Neile patsientidele, kellel on uus maks siiratud maksarakkvähi tõttu, tehakse ka kompuutertomograafia uuring kasvaja taastekke välistamiseks,“ lausus dr Uksov.
Selleks, et maksasiirdamine võimalikuks saaks, on võtmeroll elundidoonorlusel. „Elundite ja kudede loovutamisega nõustumine on hindamatu heategu, mis võib olla ainus võimalus mõne teise inimese elu päästmiseks. Tõenäosus, et inimene sureb ajusurma ja satub elundidoonoriks, on oluliselt väiksem kui see, et ta võib ise vajada koe- või elundisiirdamist. On ülioluline, et Eestis oleks piisavalt inimesi, kes on nõustuvad pärast oma surma olema elundidoonorid,” rõhutas Tartu Ülikooli Kliinikumi transplantatsioonikeskuse direktor dr Virge Pall.
Dr Uksov usub, et tulevikus kasvab siirdamiste arv veelgi, tulenevalt elanikkonna teadlikkusest ja Scandiatransplandi liikmelisusest. „Dr Väli elutöö on tehtud ja maksasiirdamine Eestis juurutatud. See on väga suur väärtus, kuna võimaldab paranemist nii lõppstaadiumis maksahaiguse kui ka kasvajahaigusega patsientidele. Meie rolliks on dr Väli elutööd hoida ja edasi arendada – tagada nii siirdamismeeskondade kui ka järelkasvu olemasolu. Noortel kolleegidel peab olema missioonitunne, kõrge stressitaluvuse tase ning sügav erihuvi maksasiirdamise vastu, samuti valmidus täiendada oskusi ja teadmisi teistes maailma siirdamiskeskustes,“ sõnas lõpetuseks dr Uksov.
Kliinikumi Leht
Infokast
- Esimene maksasiirdamine Eestis ja Baltikumis tehti 3. jaanuaril 1999. aastal Tartu Ülikooli Kliinikumis dr Toomas Väli juhtimisel.
- 25 aasta jooksul on tehtud maksasiirdamisi 134 patsiendile.
- aastal teostati Tartu Ülikooli Kliinikumis 17 maksasiirdamist.
- aasta alguse seisuga on maksasiirdamise ootelehel 9 patsienti, lisaks üks patsient ootab maksa ja neerusiirdamist samaaegselt. Ooteaeg sõltub patsiendi veregrupist ning ka diagnoosist tulenevast aegkriitilisusest.
- Tartu Ülikooli Kliinikum on Scandiatransplandi liige - Scandiatransplant on Eesti, Islandi, Norra, Rootsi, Soome, Taani elundisiirdamiskeskusi liitev organisatsioon, mille peamiseks ülesandeks on korraldada doonorelundite jaotamist, sh riikidevahelist elundivahetust, tagada doonorelundite jälgitavus doonorist retsipiendini ja vastupidi ning hallata doonorluse ning siirdamisega seotud andmekogusid (doonorid, ootelehed, siirdamised, elusdoonorite ja siiratute järelkontroll).
- Kliinikum teeb koostööd ka Helsingi Ülikoolihaigla siirdamiskeskusega, kus vajadusel viiakse läbi Eesti väikelaste siirdamisi.
- Kliinikumis teostavad maksasiirdamisi dr Andrei Uksov ja dr Andres Tein, kes alustasid maksasiirdamisele spetsialiseerumist ligi 20 aastat tagasi.
Kliinikumi juurde luuakse esimesena Eestis vähiandmete ladu
 Tartu Ülikooli Kliinikum kuulub ainsana Eestis rahvusvahelisse DIGICORE (Digital Institute for Cancer Outcomes Research) võrgustikku, mille eesmärgiks on luua vähikeskuste omavaheline digitaalne infrastruktuur ja teha reaalelu andmetel põhinevat teaduskoostööd. Võrgustikku kuulumine annab Kliinikumile ainulaadse võimaluse teha üleeuroopalist teaduskoostööd senisest kordades kiiremini ning parandada ravikvaliteeti. Patsientide jaoks on oluline, et teadussaavutused jõuaksid võimalikult kiiresti ka ravitöösse.
Tartu Ülikooli Kliinikum kuulub ainsana Eestis rahvusvahelisse DIGICORE (Digital Institute for Cancer Outcomes Research) võrgustikku, mille eesmärgiks on luua vähikeskuste omavaheline digitaalne infrastruktuur ja teha reaalelu andmetel põhinevat teaduskoostööd. Võrgustikku kuulumine annab Kliinikumile ainulaadse võimaluse teha üleeuroopalist teaduskoostööd senisest kordades kiiremini ning parandada ravikvaliteeti. Patsientide jaoks on oluline, et teadussaavutused jõuaksid võimalikult kiiresti ka ravitöösse.
DIGICORE’i DigiONE I3 (Digital Oncology Network for Europe) projekti raames toetatakse võrgustikku kuuluvaid vähikeskuseid vähiandmete OMOP (Observational Medical Outcomes Partnership) mudelil põhineva andmelao loomisel. Projekt kestab 2,5 aastat, 2026. aasta kevadeni.
Projekti eksperdid Mikolaj Gurdala ja Daniel van de Velden külastasid 10. jaanuaril Kliinikumi, et anda kõikidele Kliinikumis vähiandmetega tegelevatele osapooltele ülevaade projektist, kaardistada Kliinikumi IT infrastruktuur ja struktureeritud andmete kogumise võimekus, panna paika edasised plaanid ja arendusvajadused, et struktureeritud OMOP andmeladu luua.
Vähikeskuse juhi dr Lenne-Triin Kõrgvee sõnul on hetkel suureks probleemiks kvaliteetsete vähiandmete kättesaadavus, DigiONE projekt on oluline samm probleemi lahendamise suunas. Projektis osalemise kasu võiks jõuda ravikvaliteedi ja raviteekondade hindamisse, patsientide ravisse ning teadustöösse paari aasta pärast.
Liina Pääbo
Vähikeskuse projektijuht
Uus MRT seade ja ruumid võimaldavad teha lastele ohutumaid ja patsiendisõbralikumaid uuringuid
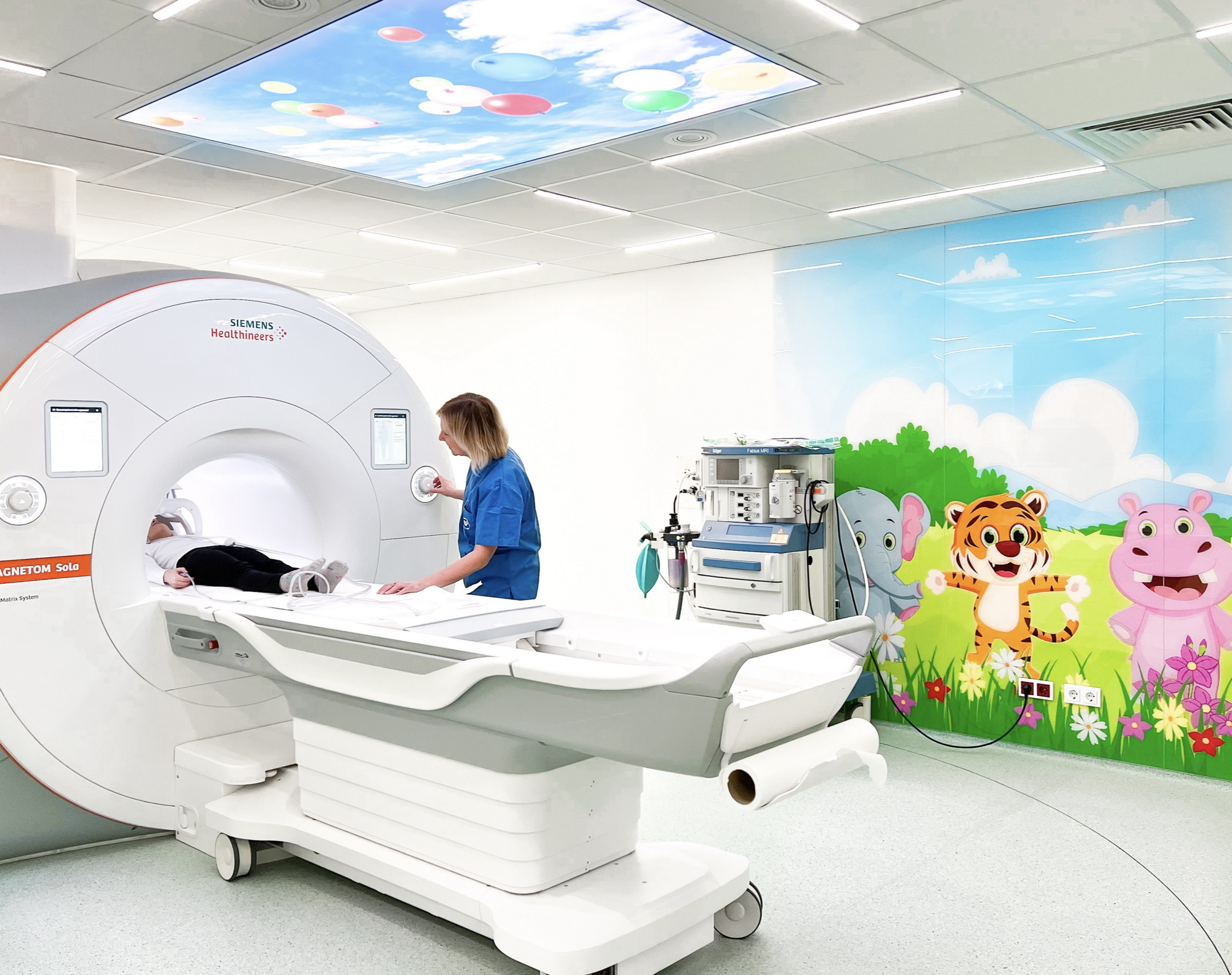 Tartu Ülikooli Kliinikumi Maarjamõisa meditsiinilinnaku III ehitusjärgus rajati M-korpuse 0. korrusele radioloogiakliiniku uued ruumid magnetresonantstomograafia (MRT) uuringute läbiviimiseks. Uudne radioloogilise uuringu keskkond on nii kõige ohutum kui ka kõige lapse- ja patsiendisõbralikum kogu Eestis.
Tartu Ülikooli Kliinikumi Maarjamõisa meditsiinilinnaku III ehitusjärgus rajati M-korpuse 0. korrusele radioloogiakliiniku uued ruumid magnetresonantstomograafia (MRT) uuringute läbiviimiseks. Uudne radioloogilise uuringu keskkond on nii kõige ohutum kui ka kõige lapse- ja patsiendisõbralikum kogu Eestis.
Tartu Ülikooli Kliinikumis tehakse aastas täiskasvanutele ja lastele kokku ligi 600 000 radioloogilist uuringut, sealjuures lastele nii röntgenuuringuid ja kompuutertomograafiauuringuid (KT) kui ka magnetresonatstomograafia (MRT) ja ultraheliuuringuid. Kliinikumi radioloogiakliiniku juhi dr Pilvi Ilvese sõnul on laste uuringute puhul üks olulisemaid prioriteete ohutus, mistõttu määratakse uuringud alati eriarsti ja radioloogi koostöös. „MRT-uuringuid vajavad lapsed erinevate haigusseisundite tõttu, näiteks mitmete neuroloogiliste erakorraliste seisundite, haruldaste, sageli geneetiliste haiguste, epilepsia ning ebaselge arengus mahajäämuse puhul. Uuringut kasutatakse järjest enam ka laste vähidiagnoosi kahtluse korral, erinevate kirurgiliste probleemide ja reumaatiliste seisundite korral ning südameriketega lastele uuringute tegemiseks. Kõige kõrgema ravietapi haiglana on radioloogiakliinikus igas vanuses laste erakorraliste pöördumiste jaoks tagatud täiendavad uuringuajad, et ootamatuteks hetkedeks, nagu laste insult, võimalikult kiiresti valmis olla. Erakorralises situatsioonis on näidustatud ka kompuutertomograafia, peamiselt pea traumade korral,“ selgitas uuringute vajadust radioloogiakliiniku juht.
MRT-uuringu kestuseks on keskmiselt 60 minutit, mis on laste jaoks liiga pikk aeg kannatlikult liikumatult olla. Seetõttu tuleb kuni 7-aastaste laste MRT-uuring viia reeglina läbi narkoosis, vajadusel ka vanemate laste uuring. Uue, lastele mõeldud MRT-seadme juurde on rajatud ohutuks narkoosi läbiviimiseks eraldi ettevalmistus- ja ärkamisruum. „Anestesioloog näeb väikesi patsiente pidevalt – nii magama jäämisel, ärkamisel kui ka uuringu ajal. Samal ajal on meeskonnal uuringu ajal tihe koostöö radioloogiga, kes hindab ülesvõtteid lapsest juba tema narkoosis olles – selleks, et teha vajadusel kohe täiendavad pildid ning vältida hilisemat kordusnarkoosi uueks uuringuks. Samuti on just lastele mõeldes uue MRT-seadme valikul arvestatud ka võimalikult madalat mürataset, et minimeerida hirmu uuringu ees. Ruumide digimeedia lahendused võimaldavad lastel magama jääda multikate saatel kuni selleni, et vahel on võimalik uuring läbi viia ka ilma narkoosita,“ tutvustas Eesti ainulaadse võimekusega ruumide omadusi radioloogiakliiniku vastutav radioloogiatehnik Mirel Takis.
Ta lisas, et kindlasti on uute ruumide üheks oluliseks muudatuseks ka lapsevanema juures viibimise võimalus kogu uuringu vältel. „See tänapäevane privaatne ja patsiendisõbralik lähenemine annab kindlustunde nii väikesele patsiendile kui ka tema vanemale. Vanem on lapse kõrval siis, kui anestesioloog ravimit manustab, kui laps ettevalmistusruumis magama jääb ja sama spetsiaalse voodiga uuringuruumis käib ja hiljem ärkab,“ sõnas radioloogiatehnik.
Lasteradioloogia ohutus
Dr Pilvi Ilves rõhutas, et radioloogiliste uuringute, eriti laste uuringute, puhul on väga oluline hinnata nende põhjendatust ja näidustust. „Radioloogia on kaasaegse meditsiini lahutamatu osa, võimaldades haigusseisundite diagnostika aina paranevat kvaliteeti ja täpsust ning raviga alustamist. Teisalt tuleb teadvustada ka inimeste kiirguskaitse vajadust. On teada, et nn meditsiinikiirituse puhul moodustab suurima osa kompuutertomograafia, mistõttu oleme Tartu Ülikooli Kliinikumis viimase kümne aasta jooksul teadlikult vähendanud kompuutertomograafia (KT) uuringute arvu lastel, asendades neid väiksema kiirgusega MRT-uuringutega. Nii on Kliinikumis laste kompuutertomograafiate arv viimase 10 aasta jooksul vähenenud kaks korda – 600 uuringult 250 uuringule ning samal ajal on suurenenud MRT-uuringute osakaal 1300 uuringuni. Kuna lapsed on kiirgusele tundlikumad kui täiskasvanud, peaks iga uuring olema sõltuvalt kliinilisest probleemist võimalikult põhjendatud ja optimaalse, võimalikult väikese, kiirgusdoosiga tehtud. Seda, millised uuringud väikese patsiendi ravile enim kasu toovad, otsustatakse radioloogi ja eriarsti koostöös ning iga patsiendi juhtu arvesse võttes,“ selgitas dr Ilves.
MRT-uuringu meeskond
MRT-uuring on meeskonnatöö, kuhu kuuluvad radioloogiatehnikud ning laste uuringutele spetsialiseerunud radioloogid, anestesioloogia meeskond, meditsiinifüüsikud ja insenerid. Plaanilise uuringu vastus saabub enamasti paari päevaga, erakorraliste uuringute vastuse kiirus sõltub patsiendi seisundi kriitilisusest.
Uued MRT ruumid asuvad Tartu Ülikooli Kliinikumi peamaja M-korpuse 0. korrusel, kuhu logistiliselt on kiire ja mugav ligipääs paljudel üksustel. Lisaks laste MRT-uuringutele viiakse vabade uuringuaegade olemasolul läbi ka teiste üksuste tellimusi, näiteks südameuuringuid. MRT-uuringule saavad suunata nii Kliinikumi kui teiste haiglate arstid.
12. jaanuaril tutvustas radioloogiakliinik uusi, Skandinaavias ainulaadseid MRT ruume kõikidele huvilistele.
Kliinikumi Leht
Videokonkurss „220 aastat ja ikka noor: Kliinikumi salaretsept“
 Kliinikumi töötajate loominguline videokonkurss kandis sel aastal nime „220 aastat ja ikka noor: Kliinikumi salaretsept“. Videokonkursile esitati üksuste poolt 11 videoklippi, mille seast 1.–10. detsembril Kliinikumi töötajad oma lemmikud valisid. Kokku hääletas peaaegu 600 töötajat.
Kliinikumi töötajate loominguline videokonkurss kandis sel aastal nime „220 aastat ja ikka noor: Kliinikumi salaretsept“. Videokonkursile esitati üksuste poolt 11 videoklippi, mille seast 1.–10. detsembril Kliinikumi töötajad oma lemmikud valisid. Kokku hääletas peaaegu 600 töötajat.
Kolme enim hääli saanud video auhinnafondiks on meeskonna poolt vabalt valitud tehnika, millega rikastada töökeskkonda – olgu selleks kohvimasin, teler, sporditrenažöör või hoopis mängukonsool koos tantsu- või spordimänguga.
Videokonkursi võitis ühendmeeskonna video „Valvekliinik“, kuhu kuulusid silmakliiniku, kõrvakliiniku, näo- ja lõualuudekirurgia osakonna, radioloogia osakonna, anestesioloogia osakonna ning erakorralise meditsiini osakonna töötajad. „Valvekliiniku video idee tuli üsna viimasel hetkel. Äkitsi istusid ühes ruumis eri erialade inimesed, kes olid täis entusiasmi ja tegemist. Eesmärgiks oli videosse tikkida patsiendi liikumist läbi erinevate erialade ja näidata koostöö olulisust. Lisaks panna kumama asjaolu, et meditsiinis töötavad inimesed ei ole oma ametiga abielus ning nende elus ei ole ainult meditsiin. Ja loomulikult oli vaja lisada loosse noorte inimeste kerget undamist,“ sõnas dr Kaarel Kree silmakliinikust.
Teisele kohale hääletasid Kliinikumi töötjad kardiointensiivravi osakonna video ning kolmanda koha patoloogiateenistuse video „Päevaluuraja“. Videos peaosalise rolli täitnud teenistuse juht dr Margus Reimann: „Suur aitäh kõigile, kes meie poolt hääletasid! Osalesime videokonkursil esimest korda ja meil on väga hea meel, et meie video nii paljudele korda läks. Vahva, et mõistsite meie osakonnale omast huumorit. Idee video jaoks sündis kiirelt, kuna konkursi teema kõnetas meid. Video tegemine oli lõbus, sest võimaldas korraks töörutiinist välja tulla. Rahulikku jõuluaega ja ärge formaliiniga liialdage! Loodetavasti kohtume järgmisel konkursil uuesti!“
Aitäh kõikidele kliinikumi töötajatele, kes tegid jõuluootuse erilisemaks!
Kliinikumi Leht
Patsiendid tänasid enim dr Jaak Lehtsaart ja dr Taavi Põdramäge
 Tartu Ülikooli Kliinikum kogub patsientide tagasisidet mitmel erineval moel ning üheks võimaluseks on tänuavalduste ja ettepanekute edastamine tervishoiutöötajatele. Ajavahemikus 1. detsember 2022–1. detsember 2023 laekus patsientide tänuavaldusi enim kahele Kliinikumi töötajale. Esimene neist on dr Jaak Lehtsaar, kes töötab kirurgiakliiniku kirurgilise ja günekoloogilise onkoloogia osakonnas ning pälvis samasuguse tunnustuse ka 2022. aastal.
Tartu Ülikooli Kliinikum kogub patsientide tagasisidet mitmel erineval moel ning üheks võimaluseks on tänuavalduste ja ettepanekute edastamine tervishoiutöötajatele. Ajavahemikus 1. detsember 2022–1. detsember 2023 laekus patsientide tänuavaldusi enim kahele Kliinikumi töötajale. Esimene neist on dr Jaak Lehtsaar, kes töötab kirurgiakliiniku kirurgilise ja günekoloogilise onkoloogia osakonnas ning pälvis samasuguse tunnustuse ka 2022. aastal.
Patsiendid dr Lehtsaarest:
- Tänan osakonna hooldajaid ja õdesid sõbralikkuse ja abivalmiduse ning füsioterapeuti positiivsuse süstimise eest. Raviarst dr Jaak Lehtsaart tänan julgustamise, kannatlikkuse ja "kuldsete käte" eest. Kirurgilise ja günekoloogilise onkoloogia osakond võib tunduda nime järgi trööstitu paik, aga seal olles saavad patsiendid tunda personalipoolset hoitust ja hoolimist, mis tekitab neis turvatunnet.
- Mulle tehti operatsioon kirurgi Jaak Lehtsaare Ma tänan Jaak Lehtsaart inimlikkuse ja professionaalse töö eest. Väga meeldiv suhtleja. Jaak Lehtsaar ja ülejäänud personal, õed jne olid väga toetavad ja rahustavad. Hirm oli mul eelnevalt väga suur, aga tänu personalile ja nende hoolele muutus see väiksemaks. Olen tundnud, et olen hoitud ja märgatud. Sellist teenindust ei ole ma varem kogenud. Suur-suur aitäh teile, olen südamest tänulik!
- Aitäh soojade käte, sõnade ja professionaalsuse eest! Kogu teie suur kollektiiv olete südamlikud ja hoolivad. Eriti suured tänud arstile dr Jaak Lehtsaarele. Väga rahulik, usaldusväärne, sõbralik ja asjatundlik arst - tippspetsialist! Ainult head sõnad. Palju jõudu ja päikest selles raskes töös!
Dr Jaak Lehtsaar, kommentaar
Kui oluline on arstile patsiendi tänu?
Igasugune positiivne tagasiside meditsiinisüsteemile üldiselt ja ka meditsiinisüsteemis sees on väga tähtis. Alates patsiendi, meedikute endi, kuni ühiskonna arvamuseni välja. Me loeme sageli ajakirjandusest või sotsiaalmeediast ebaõnnestumistest, ravivigadest või tüsistustest meditsiinis. Negatiivne ületab uudiskünnise läve kergelt, positiivne väga vaevaliselt ja harva.
Hea näide on möödunud koroonapandeemia ja sellega kaasnenud vaktsineerimise poolt ja vastu argumendid. Vaktsineerimisega kaasnenud 1 tüsistuse kajastamine kogus rohkem tähelepanu, kirge ja arutelusid, kui potentsiaalselt 10 000 haigusest päästetud elu.
Minule on oma tööst saadav rahulolutunne väga tähtis, mis aitab justkui kulutatud energial taastuda ja selle panuse märkamine mitmekordistab seda tunnet.
Mis on teie arvates patsiendile veel oluline lisaks heale ja tulemuslikule ravile?
Antud kontekstis ilmselt siis suhtlus patsiendiga. Ma olen üle 30 aasta tegelenud onkoloogiliste patsientidega, kus suhtlus pahaloomulise haiguse diagnoosiga patsiendiga ongi erinev ilmselt mõne muu eriala healoomulise probleemi selgitamisest. Ühes vestluses onkoloogilise patsiendiga peab korraga andma inimesele aimu selle haiguse ohtlikkusest, samas ülevaate ravist ja võimalustest terveks saada, aga sealjuures tuleb olla aus ja uskuda ka ise oma töösse.
Mulle meeldib muuta inimese negatiivset kartust positiivseks ootuseks ja tahteks enda elu eest võidelda. Rahva seas on liikvel palju vähiga seotud müüte, mida arst peab suutma murda oma kogemuse, kannatliku selgitamise ja teaduse abiga. Suhtlemisoskus on oskus, mida õpitakse terve elu. Ma olen olnud aastakümneid pidevas tegevuses onkoloogiliste patsientidega ja olen õppinud teatud teemadel selgitusi jagama ning patsientide usku paranemise võimalustesse veidi tõstma.
Mis on teie „võti“ olla märgatud ja hinnatud patsientide poolt juba teist korda järjest?
See korduv tunnustus oli mulle tõesti üllatus. Ma ei ole midagi erilist teinud ega „korralikumalt“ ennast üleval pidanud. Kliinikumis on kindlasti tähtsamaid, targemaid, suurema töökoormusega ja vastutusega töötajaid.
Mulle meeldib töötada koos oma meeskonnaga, mis koosneb alates radioloogidest, onkoloogidest, patoloogidest, mammoloogidest-rinnakirurgidest, operatsiooni- ja osakonnaõdedest kuni anesteesia pooleni välja. Kõik meeskonnaliikmed töötavad ühise eesmärgi nimel ja nii need eesmärgid täituvadki. Enda kogemused muutuvad ajaga aga tugevamaks ja oskused paremaks. Oma vigadest õpid, järgmine kord väldid varem kohatud karisid – inimene peab ju olema positiivselt arenev. Ma tõesti soovin ja annan endast kõik, et mu patsientidel kulgeks terve raviperiood maksimaalselt ladusalt. Ilmselt patsiendid märkavad hoitust ja hoolimist, tunnevad end informeeritumana ja turvalisemalt.
Ei ole ka harv olukord, kus pean vajalikuks oodata ära operatsioonilt mõne tunni pärast osakonda naasev päeva viimane patsient. Teatud operatsioonide puhul võib tekkida spetsiifilisi operatsioonijärgseid probleeme selleks ajaks. Tean, et see läheb ka vahel üle ametliku tööaja, aga mulle on teadmine, et kõik on opereerituga korras, vajalik n-ö isikliku „unerahu“ huvides. Väidan optimaalse praktikuna, et ületunnitöö vajadus kirurgias võib tekkida ka perioperatiivsete tegevuste tagajärjel, mitte ainult vahetult skalpelli hoides ja operatsiooniprotokolli kellaaja alibit omades. Kuna kirjalik töö patsiendi haiguslooga on siiani ametlik osa kohustusest, samuti suhtlus patsiendiga, siis on ka need tegevused osa kirurgi kvaliteetsest ravitööst.
Uuendustest
Sel aastal oleme kolleegidega hakanud hoogsamalt tegelema rinnavähi geeniriskiga patsientide kompleksoperatsioonidega. Meil on tekkinud võimekus säilitada geeniriski operatsioonide (ka vähi radikaalsemate operatsioonide) järgselt välist naiselikkust, asendades võimalusel ja sobivusel eemaldatud rinnakude kohese proteesiga. See on põnev, kirurgitehniliselt nõudlik ja lõpptulemuses tänuväärne väljakutse. Me võtame oma meeskonnaga selle väljakutse vastu!
Teine enim patsientide tänu pälvinud töötaja on dr Taavi Põdramägi, kes töötab samuti kirurgiakliiniku kirurgilise ja günekoloogilise onkoloogia osakonnas. Dr Põdramägi tänasid patsiendid muuhulgas enim ka 2021. aastal.
Patsiendid on dr Põdramäest:
Kliinikumi uurijad otsivad vastust küsimusele, kas kullerpeptiid teeb ajukasvaja ravi tõhusamaks
 Multiformne glioblastoom on kõige sagedasem primaarne halvaloomuline ajukasvaja täiskasvanutel, mida iseloomustab kiire agressiivne haiguskulg ning mille keskmine elulemus on ligikaudu 15 kuud diagnoosimisest, seda vaatamata kirurgilisele, kiiritus- ja süsteemravile. Seega on ääretult oluline leida uusi ravivõimalusi ka antud väga halva prognoosiga patsientide käsitluses.
Multiformne glioblastoom on kõige sagedasem primaarne halvaloomuline ajukasvaja täiskasvanutel, mida iseloomustab kiire agressiivne haiguskulg ning mille keskmine elulemus on ligikaudu 15 kuud diagnoosimisest, seda vaatamata kirurgilisele, kiiritus- ja süsteemravile. Seega on ääretult oluline leida uusi ravivõimalusi ka antud väga halva prognoosiga patsientide käsitluses.
Tartu Ülikooli Kliinikumis algas kliiniline ravimiuuring, mille käigus uuritakse koostöös USA vähiravile spetsialiseerunud ravimifirmaga Lisata kullerpeptiidi LSTA1 lisamise mõju agressiivse ajukasvaja glioblastoomi ravi ohutusele ja efektiivsusele.
Tegemist on unikaalse uuringuga mitmel moel – kliiniliste uuringute faasi on jõudnud algselt prof Tambet Teesalu laboris Biomeedikumis välja töötatud kullerpeptiid, mida täna uuritakse esmakordselt maailmas ajukasvajaga patsientidel Kliinikumis. Kullerpeptiidid on oma olemuselt valgujupid, mis eelduste kohaselt aitavad vähiravimil läbida hematoentsefaabarjääri ja valikulisemalt seostuda kasvajarakkudega – mis võiks omakorda muuta vähiravi nii tõhusamaks kui ohutumaks. Siiani on LSTA1 toimet uuritud pankreasevähiga patsientidel, ajukasvaja ravis LSTA1 toimet uuritud ei ole.
„Töötasime Kliinikumi uurijatega välja ravimiuuringu protokolli. Lisame glioblastoomiga täiskasvanud patsientide standardravile temosolomiidiga kullerpeptiidi LSTA1. Uuringu eesmärgiks on hinnata ravi ohutust ja esmast efektiivsust varase faasi uuringu raames,“ sõnas uuringu vastutav uurija vanemarst-õppejõud dr Lenne-Triin Kõrgvee.
Uuringusse on plaanis ühe aasta jooksul kaasata 30 glioblastoomiga patsienti kolmest keskusest ja kahest riigist – lisaks Põhja-Eesti regionaalhaiglale (PERH) on uuringukeskuseks ka Ida-Riia Kliiniline ülikoolikoolihaigla. PERHis on juhtivaks uurijaks dr Kersti Oselin ja Lätis prof Guntis Karelis.
Akadeemilise kliinilise ravimiuuringu protokolli välja töötamine ja kõikide vajalike üle-euroopaliste kooskõlastuste saamine eeldab väga tugevat ja hästi toimivat uuringumeeskonda, mis on olemas just ülikoolihaiglas. Erinevates uuringu etappides olulist tuge pakkunud Kliinikumi teadus-arendusteenistuse Kliiniliste uuringute keskuse juhataja dr Katrin Kaarna tõi välja: „Kõigil sekkuvatel uuringutel on kohustus registreerida Euroopa Kliiniliste Uuringute Infosüsteemis (CTIS-is), nii on kogu Euroopas uuringutel ühesugune standard ja menetlus. Rahvusvaheliselt aktsepteeritaval tasemel uuring eeldab aga ka reaalajas pseudonüümitud uuringuandmete edastamist ravimifirmale ning uuringu pidevat kliinilist monitooringut, nii et oluline töö seisab uuringu läbiviimisega seoses veel ees.“
Dr Lenne-Triin Kõrgvee rõhutas: „Usun, et Kliinikumis on olemas igakülgne võimekus algatada ja läbi viia ka varase faasi uuringuid, selle tõestuseks on meie arstidest, proviisoritest ja õdedest koosnev uurimisrühm, keda väga suures mahus on toetanud dr Kaarna juhitud Kliiniliste uuringute keskuse meeskond. Eraldi märkimist vajab uuringumeeskonna asendamatu liige doktorant dr Johannes Pärtel Truusalu. Minu sügav tänu kõikidele kolleegidele, kes entusiasmi, hoolimise ja tähelepanuga on osalenud uuringu ettevalmistuses.“
Kliinikumis osalevad lisaks dr Kõrgveele uuringu läbiviimises veel vanemproviisorid Jana Lass ning Marika Saar, kes koordineerivad täiendavalt ravimiohutuse tagamist ja vajalikke raporteerimisi. Uuringu onkoloogideks on dr Sandra Kase ning dr Madis Joonsalu ning koordinaator on uuringuõde Kristi Saar.
Dr Kõrgvee osundas tulevikuperspektiivile: „Kui meil õnnestub uuring plaanide kohaselt läbi viia ja eriti, kui õnnestub kirjeldada kullerpeptiidi lisamise ohutust ja viiteid efektiivsusele, on see oluline areng glioblastoomiga patsientide ravis ja elukvaliteedi parandamises.“
Kliinikumi Leht
Dr Laura Roht kaitses doktoritööd
 15. detsembril 2023 kaitses Tartu Ülikooli Kliinikumi geneetika ja personaalmeditsiini kliiniku arst-õppejõud Laura Roht filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Hereditary colorectal cancer syndromes in Estonia” (“Pärilikud kolorektaalvähi sündroomid Eestis”).
15. detsembril 2023 kaitses Tartu Ülikooli Kliinikumi geneetika ja personaalmeditsiini kliiniku arst-õppejõud Laura Roht filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Hereditary colorectal cancer syndromes in Estonia” (“Pärilikud kolorektaalvähi sündroomid Eestis”).
Juhendajad: kliinilise geneetika professor Katrin Õunap (dr. med., TÜ kliinilise meditsiini instituut), kliinilise molekulaargeneetika kaasprofessor Tiina Kahre (PhD (molekulaarne biomeditsiin), TÜ kliinilise meditsiini instituut) ja onkoloogia lektor Jaan Soplepmann (dr. med., TÜ kliinilise meditsiini instituut).
Oponent: kaasprofessor Toni Tapani Seppälä (MD, PhD, Faculty of Medicine and Medical Technology, Tampere University, Tampere, Soome).
Kokkuvõte
Kolorektaal- ehk jämesoolevähki defineeritakse kui pahaloomulist kasvajat, mis saab alguse käär- või pärasoolest. Kuni 10% jämesoolevähi juhtudest on pärilikud. Eestis on jämesoolevähk üks levinumaid pahaloomulisi kasvajaid, olles ka sage vähisurma põhjus. Enne 2012. aastat oli Eestis võimalik teostada vaid üksikuid päriliku jämesoolevähi geneetilisi uuringuid. Teistest diagnostilistest meetoditest oli põhiline MMR (mismatch repair) geenide immuunhistokeemiline (IHK) uuring. Tänapäeval teostatakse vastavalt näidustustele geeniuuringuid kasutades paljude geenide samaaegset sekveneerimist, seda nii pärilike kasvajasündroomide diagnostikaks verest kui ka kasvajakoest eelkõige raviotsuste tegemiseks. Geneetiliste uuringute roll on oluline ka tervete pereliikmete vähiriskide hindamisel, mis võimaldab rakendada jälgimisprogramme ning seeläbi langetada vähisuremust.
Käesolevas uuringus hindasime esiteks rutiinse töö käigus teostatud sekveneerimise analüüside diagnostilist efektiivsust jämesoolevähiga patsientidel, ning selgus, et 22,3% esines haigus-seoseline pärilik geenimuutus. Lynchi sündroomi (LS) sünnilevimus oli Eestis aastatel 1930-2003 hinnanguliselt 1:8 638 (95% CI: 1:9 859-7 588). 10a jooksul on LS levimus tõusnud ligi kuus korda, tulenedes eelkõige parematest diagnostilistest võimalustest ning teadlikkuse tõusust. Võrreldes soolevähist haaratud indiviidiga saavad pereliikmed LS diagnoosi keskmiselt 8 aastat varem, mis võimaldab varasemat ennetust. MMR geenide IHK analüüsi diagnostilise efektiivsuse hindamisel >50a kolorektaalvähiga patsientide hulgas leidsime, et üle pooltel juhtudest kinnitus LS diagnoos, mistõttu on edaspidi soovitatav MMR IHK uuringuid teostada kõigile kolorektaalvähi patsientidele sõltumata vanusest. AXIN2-ga seotud oligodontia-kolorektaalvähi sündroomi uuringud näitasid, et suulaelõhe võib olla antud sündroomi uus tunnus, kuid vajalikud on täiendavad uuringud fenotüübi osas ning koostöö patsientide jälgimisjuhendi koostamiseks.
Prof Katrin Õunap, juhendaja: Mul on olnud väga hea meel juhendada Laura Rohtu tema doktoriõpingute ajal. Laura Roht on väga suurte teadmistega, töökas ja entusiastlik noor kolleeg, kes tunneb sügavat huvi meditsiinigeneetika eriala vastu. Oma doktoritöö raames tegeles ta ühe päriliku soolevähi – Lynchi sündroomi uurimisega. Õpingute käigus on Laura Rohust saanud üks Eesti tugevamaid onkogeneetika eriala spetsialiste, kelle käest võib igal ajal nõu küsida ning keerulisemate juhtumite korral alati abi saada. Doktoriõpingute ajal töötas Laura ka meditsiinigeneetikuna uurides ja konsulteerides mitmeid erinevaid kliinilise geneetika valdkonda kuuluvaid patsiente. Laura Roht on ka ühiskondlikus töös väga aktiivne ja on käesoleval hetkel Eesti meditsiinigeneetika seltsi president.
Dr Triinu Keskpaik kaitses doktoritööd
 15. detsembril 2023 kaitses Tartu Ülikooli Kliinikumi erakorralise meditsiini eriala arst-õppejõud Triinu Keskpaik filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Quality Indicators and Non-Ischemic Myocardial Injury in Emergency Medicine” (“Kvaliteediindikaatorid ja südamelihase mitte-isheemiline kahjustus erakorralises meditsiinis”).
15. detsembril 2023 kaitses Tartu Ülikooli Kliinikumi erakorralise meditsiini eriala arst-õppejõud Triinu Keskpaik filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Quality Indicators and Non-Ischemic Myocardial Injury in Emergency Medicine” (“Kvaliteediindikaatorid ja südamelihase mitte-isheemiline kahjustus erakorralises meditsiinis”).
Juhendajad: anestesioloogia ja intensiivravi professor Joel Starkopf (dr. med. (arstiteadus), TÜ kliinilise meditsiini instituut) ja kirurgiliste haiguste professor Peep Talving (PhD, TÜ kliinilise meditsiini instituut).
Oponent: professor Beat Schnüriger (MD, PhD, University Clinic for Visceral Surgery and Medicine, University Hospital Bern, Bern, Šveits).
Kokkuvõte
Erakorraline meditsiin on oluline osa tervishoiust, mille funktsioonideks on ennekõike kriitiliste seisundite esmane käsitlus, elundipuudulikkuste diagnoosimine ja ennetamine ning seeläbi suremuse ja invaliidistumise vähendamine. Eestis saavutas erakorraline meditsiin iseseisva arstliku eriala staatuse 2000. aastal. Järgnevatel aastatel on loodud erakorralise meditsiiniabi võrgustik, haigete triaažisüsteem, eriala residentuuriprogramm ning astutud on esimesed sammud ravikvaliteedi hindamise poole. Sarnaselt muu maailmaga on ka Eestis järjest suurenenud nõudlus erakorralise meditsiini järele. See on kaasa toonud osakondade ülerahvastuse, mis põhjustab potentsiaalselt tervist kahjustavaid viivitusi inimese raviteekonnal.
Antud uurimistöö keskendus kahele haigete grupile erakorralise meditsiini osakonnas (EMO) – ägeda kõhuvaluga raskes seisundis ning tõsise rindkere traumaga patsientidele. Kõhuvalu on sage pöördumise põhjus, mille taga võib olla kiiret sekkumist vajav haigus ning trauma on oluline rahva tervise probleem. Töö fookuses olid ravikvaliteedi indikaatorid ja südamelihase kahjustus.
Kvaliteediindikaatorite juures hindasime valu ravimist ning patsiendi viibitud aega EMO-s. Leidsime olulisi puudujääke praeguses praktikas. Esiteks, valu tugevus, mis on adekvaatse ravi aluseks, on sageli dokumenteerimata ning aeg valuravini on liiga pikk. Teiseks, ägeda kõhuvaluga haiged, kes peaksid pärast esmast diagnostikat ja ravi liikuma haiglasse või minema koju, viibivad EMO-s oluliselt kauem kui on sätestatud Tervisekassa poolt kinnitatud kvaliteedi nõuetes. See viitab kitsaskohtadele erakorralise patsiendi raviteekonnal. Pikem aeg EMO-s on seotud halvema prognoosiga.
Troponiin on vereseerumist määratav biomarker, mida kasutatakse südamelihase infarkti diagnoosimiseks. Täpsemate testide kasutuselevõtuga on südamelihase kahjustus määratav ka teiste haiguste ja seisundite, näiteks sepsise, raske trauma ja šoki korral. Leidsime, et nii rindkere raske traumaga patsientidel kui ka ägeda kõhuvaluga patsientidel, kellel ei määrata rutiinselt troponiini, esineb sageli varjatud südamelihase kahjustus, mis on seotud oluliselt halvemate ravitulemustega.
Prof Joel Starkopf, juhendaja: Triinu Keskpaiga doktoritöö kaitsmine oli Eesti arstiteaduse ja tervishoiu jaoks ajalooline hetk – see oli esimene doktorikraad erakorralise meditsiini erialale. Tema tööl, mille planeerimisel ja juhendamisel oli oluline roll ka teisel juhendajal prof Peep Talvingul, on olulised praktilised väljundid. Triinu uuringute kaudu nägime, et maailmas kinnitust leidnud kolm erakorralise meditsiini kvaliteediindikaatorit peegeldavad ravikvaliteeti ka Eesti patsientide populatsioonil. Vaatluse all oli igapäevatöös suurt osakaalu omav haigete alarühm, kõrge triaažikategooriaga ägeda kõhuvaluga üle 30-aastased täiskasvanud. Need patsiendid vajavad sageli multidistsiplinaarset käsitlust, kus oluliseks on diagnostika- ja ravitegevuste kiirus. Triinu töös nägime, et nende haigete peatumine EMOs rohkem kui kuueks tunniks on seotud halvemate ravitulemuste ja suurema suremusega. Leidsime veenvalt kinnitust, et ravikvaliteedi analüüsimiseks vajame edasist arendustööd indikaatorite algandmete usaldusväärseks automatiseeritud kogumiseks. Lisaks uuris Triinu südamelihase kahjustuse esinemist nii kõhuvaluga kirurgilistel haigetel kui ka rindekere traumaga patsientidel. Saime olulist lisainfot vereseerumi troponiini määramise kasutatavusest neil haigetel.
Triinu töökus, sihikindlus ja optimistlik meel olid suurepärased omadused doktoriõppe edukaks läbimiseks. Suurima hea meelega näen, et temast on kujunemas erakorralise meditsiini eriala akadeemiline liider, kelle ettevalmistus, teadmised ja oskused loovad eriala edasiseks arenguks head eeldused. Soovin talle jõudu, edu ja kiiret taastumist kraadikaitsmisega seotud viperustest!
Dr Priit Pauklin kaitses doktoritööd
 8. detsembril 2023 kaitses Tartu Ülikooli Kliinikumi südamekliiniku vanemarst-õppejõud Priit Pauklin filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Hemodynamic and Biochemical Characteristics of Patients with Atrial Fibrillation and Anticoagulation of ≥65-year-old Patients with Atrial Fibrillation in Estonia” (“Kodade virvendusarütmiaga patsientide hemodünaamiline ja biokeemiline profiil ning ≥65 aastaste kodade virvendusarütmiaga patsientide antikoagulantravi Eestis”.
8. detsembril 2023 kaitses Tartu Ülikooli Kliinikumi südamekliiniku vanemarst-õppejõud Priit Pauklin filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Hemodynamic and Biochemical Characteristics of Patients with Atrial Fibrillation and Anticoagulation of ≥65-year-old Patients with Atrial Fibrillation in Estonia” (“Kodade virvendusarütmiaga patsientide hemodünaamiline ja biokeemiline profiil ning ≥65 aastaste kodade virvendusarütmiaga patsientide antikoagulantravi Eestis”.
Juhendajad: kardioloogia kaasprofessor Priit Kampus (PhD (meditsiin), TÜ kliinilise meditsiini instituut) ja kardioloogia professor Jaan Eha (PhD (meditsiin), TÜ kliinilise meditsiini instituut).
Oponent: kaasprofessor Peter M Nilsson (PhD), Department of Clinical Sciences and Medicine, Lund University, University Hospital Malmö. Rootsi.
Kokkuvõte
Kodade virvendusarütmia (KVA) on sagedaseim rütmihäire maailmas, esinedes 2-4% täiskasvanud elanikest. Rütmihäire põhjustab patsiendi olulist elukvaliteedi häirumist ja suurendab kuni 5 korda ajuinsuldi riski. Teada on mitmeid selle rütmihäire riskifaktorid nagu hüpertensioon, diabeet ja uneapnoe aga ka ülekaal. Samas pole praeguseni selged selle rütmihäire kõik patofüsioloogilised ja hemodünaamikaga seotud mehhanismid. Kuna enamikel > 65 a patsientidel esineb kõrgenenud ajuinsuldi risk, siis trombi profülaktikaks on vajalik püsiv antikoagulantravi. Kui maailmas on uuringud näidanud antikoagulantravi alakasutust, siis Eesti kohta vastavad andmed puuduvad. Käesolevas doktoritöös uuriti nii KVA patsientide ja kontrollrühma vererõhu hemodünaamikaga seotud näitajaid, kui ka põletiku, oksüdatiivse stressi ja sidekoestumisega seotud biomarkereid. Selleks teostati rütmihäiretega patsientidel lisaks vereanalüüsidele hemodünaamika uuringud, et hinnata tsentraalse vererõhuga seotud muutusi ja arterite jäikust. Patsiente jälgiti 1 aasta jooksul rütmihäirete kordumise suhtes. Lisaks uurisime püsivat antikoagulantravi kasutamist üleriigiliselt ≥65 aastaste KVA patsientide seas hinnates ravimi kaetus väljakirjutatud päevadoosidega. Leiti, et vaatamata sarnastele õlavarrelt mõõdetud vererõhkudele oli rütmihäirega patsientidel kõrgem tsentraalne vererõhk ja pulsilaine levikukiirus, mis viitab suuremale arterite jäikusele. Uuritavatel olid kõrgemad müeloperoksüdaasi, kõrgtundliku C-reaktiivse valgu, B-tüüpi natriureetilise propeptiidi N-fragmendi ja galektiin-3 väärtused. Kõrgenenud müeloperoksüdaasi baasväärtus oli seotud KVA kordumise riskiga. Püsiv antikoagulantravi tarvitamine Eestis on äärmiselt madal ja ≥80% kaetus väljastatud antikoagulantravi retseptiga oli saavutatud vaid 57,4% 2019. aasta ja 44,5% 2020. aasta uuritavatest.
Kaasprof Priit Kampus, juhendaja: Dr Pauklini doktoritöö on esimene Eestis, kus on käsitletud kodade virvendusarütmiaga (KVA) haigeid. Rütmoloogias kaitsti viimane doktoritöö Eestis pea 30 aastat tagasi.
Kui varasemates arterite jäikust ja tsentraalset hemodünaamikat hindavates uuringutest olid KVA patsiendid reeglina välja jäetud, näitas dr Pauklin oma doktoritöös, et KVA patsientidel saab edukalt tsentraalselt hemodünaamikat mitteinvasiivselt mõõta ning oluliselt kõrgenenud arterite jäikus ja tsentraalne vererõhk ohustab ka antud patsiente. Igapäevases praktikas tuleks sellega arvestada, kuna ravimid mida me rütmihäirega patsientidel kasutame, võivad avaldada negatiivset toimet arterite jäikusele ning tsentraalsele vererõhule (n beetablokaatorid). Doktoritöö hindas ka erinevate uudsete biomarketrite jõudu ennustada siinusrütmi püsimist aasta jooksul, erinevatest biomarkeritest tooksin välja müeloperoksüdaasi, millel võiks olla potentsiaali ka kliinilisse praktikasse jõudmisel.
Uuring näitas jätkuvalt antikoagulantide alakasutust Eestis kõrge trombemboolia riskiga KVA haigete seas. Tegemist on väga olulise kliinilise väljakutsega, sest halb ravisoostumus tõstab antud patsientide grupis insuldiriski. Antud doktoritöö julgustab tulevikus ka teiste krooniliste haiguste (n hüpertensioon, düslipideemia, diabeet jt) ravisoostumuse hindamisel kasutama konkreetse ravimgrupi eluspäevade kattuvuste analüüsi, mis omakorda võiks anda tõuke ka personaalsete lahenduste väljatöötamiseks selle parandamiseks.
Juhendajana on mul eriliselt hea meel, et doktortöö uuringute ajal alustas kardioloogi kutse omandanud kolleeg ka õpinguid rütmoloogia (elektrofüsioloogia) erialal ning koos väitekirja valmimisega on dr Pauklinist saanud ka praktiseeriv elektrofüsioloog.
Dr Ele Hanson kaitses doktoritööd
 30. novembril 2023 kaitses Tartu Ülikooli Kliinikumi sünnitusabi ja günekoloogia eriala vanemarst-õppejõud Ele Hanson filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Clinical and biochemical markers for prediction and early diagnosis of pregnancy related complications” (“Rasedustüsistuste riski hindamise ja varase diagnoosimise kliinilised ja biokeemilised markerid”).
30. novembril 2023 kaitses Tartu Ülikooli Kliinikumi sünnitusabi ja günekoloogia eriala vanemarst-õppejõud Ele Hanson filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Clinical and biochemical markers for prediction and early diagnosis of pregnancy related complications” (“Rasedustüsistuste riski hindamise ja varase diagnoosimise kliinilised ja biokeemilised markerid”).
Juhendajad: sünnitusabi, günekoloogia ja geneetika professor Kristiina Rull (dr. med. (arstiteadus), TÜ kliinilise meditsiini instituut), sünnitusabi ja günekoloogia professor Helle Karro (dr. med., TÜ kliinilise meditsiini instituut) ja inimese geneetika professor Maris Laan (PhD (geneetika) TÜ bio- ja siirdemeditsiini instituut).
Oponent: kaasprofessor Meryam Sugulle (MD, PhD), Oslo University Hospital and Faculty of Medicine, University of Oslo, Norra.
Kokkuvõte
Kuigi enamus rasedustest kulgeb probleemideta, kogeb iga neljas naine raseduse ajal tüsistusi. Aastatel 2012–2018 uurisime preeklampsia (PE) ja gestatsioondiabeedi (GDM) riskitegurite esinemissagedust ning sõeltestide efektiivsust Tartu Ülikooli Kliinikumi naistekliinikus jälgimisel olnud rasedate hulgas.
PE on rasedustüsistus, millele viitab vererõhu tõus raseduse teises pooles ning lisanduvad muude organite kahjustuse sümptomid. Vähemalt üks PE riskile viitav riskitegur (PE varasema raseduse ajal, krooniline hüpertensioon, diabeet, kehaväline viljastamine, mitmikrasedus, esimene oodatav sünnitus, rasvumine ja ema vanus > 40 a.) esines 53%-l uuritud rasedatest. Riskiteguri olemasolu suurendab PE tekke riski 7,8 korda. Suurem tõenäosus PE tekkimiseks oli rasedatel, kellel oli diabeet või varasem PE. Siiski enamusel riskiteguritega rasedatest PE ei teki.
Raseduse III trimestri PE riski hindamiseks analüüsiti kahe platsentast pärineva biomarkeri (sFlt-1 ja PlGF) taset III trimestril kogutud vereproovidest. Test tuvastas 58% naistest, kellel hiljem diagnoositi PE, valepositiivseid tulemusi oli 10%.
PE juhtude varast avastamist on võimalik parandada uudse multimarker testi abil. Kombineerides biomarkereid (sFlt-1, PlGF, ADAM 12, sENG ja leptiin) ning kliinilist infot (raseduse kestus ja ema kaal verevõtul) on võimalik tuvastada 100% rasedatest, kellel hiljem diagnoositakse PE. Antud testil oli valepositiivseid juhte 4%.
GDM on üks sagedasemaid rasedustüsistusi, mis diagnoositakse, kui raseduse ajal teostatud glükoosi tolerantsustestil (GTT) on veresuhkru väärtus normist kõrgem.
Eestis suunatakse GTT-le rasedad, kellel on varasem GDM või suurekaaluline vastsündinu, diabeet lähisugulasel, polütsüstiliste munasarjade sündroom, paastusuhkur >5,1 mmol/L, glükosuuria, ülekaalulisus, liigne rasedusaegne kaaluiive või kahtlus suurele lootele.
Uuringus leiti, et seitsme aasta jooksul on suurenenud GDM riskiteguritega naiste arv, rohkem rasedaid suunatakse GTT-le ning samuti on tõusnud GDM esinemissagedus.
Rasedad, kellel on GDM riskitegurid, isegi kui GTT on normis, on ohustatud suuremast rasedusaegsest kaaluiibest ja suurema tõenäosusega sünnib suurekaaluline laps.
Prof Kristiina Rull, juhendaja: Ele Hansoni analüüsis oma doktoritöös preeklampsia ja rasedusaegse diabeedi riskihinnangust ja laboratoorsest analüüsidest saadava info tähendust kliinilises töös. Kuigi testid ja mudelid aitavad haigusi avastada varem ja täpsemalt, on igal testil ka omad varjuküljed. Teadustöö tulemusena ongi Ele välja toonud olukorrad nii preeklampsia kui rasedusaegse diabeedi käsitluses, mida raviotsuseid tehes ja nõustamisel arvestada.
Tunnen rõõmu, et naistekliinik on saanud juurde doktorikraadiga arsti. Oskus küsida küsimusi ja leida ka sobivaimad viisid neile vastuseid leida, on märksõnad, mis Elet iseloomustavad. Soovin värskele doktorikraadi omanikule jätkuvat uudishimu ja avatust uutele ideedele.

