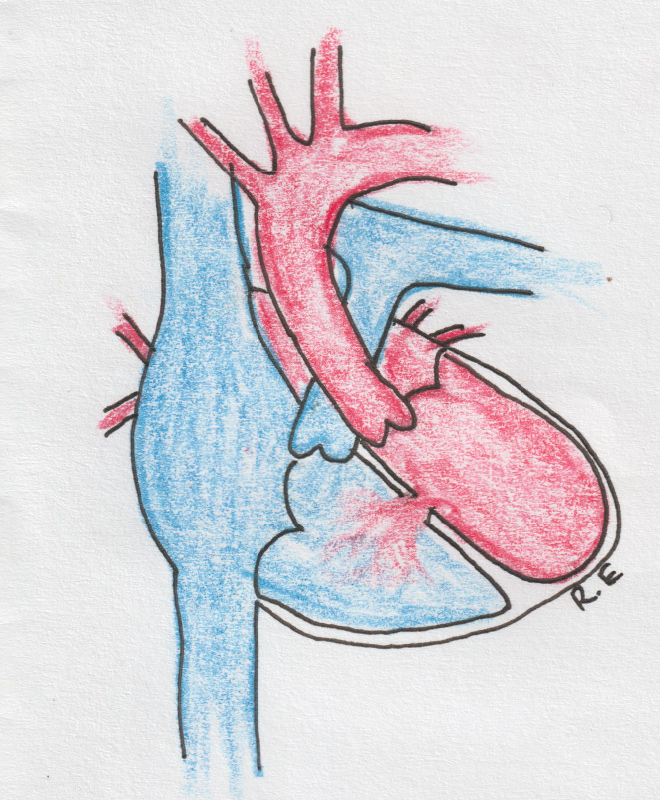
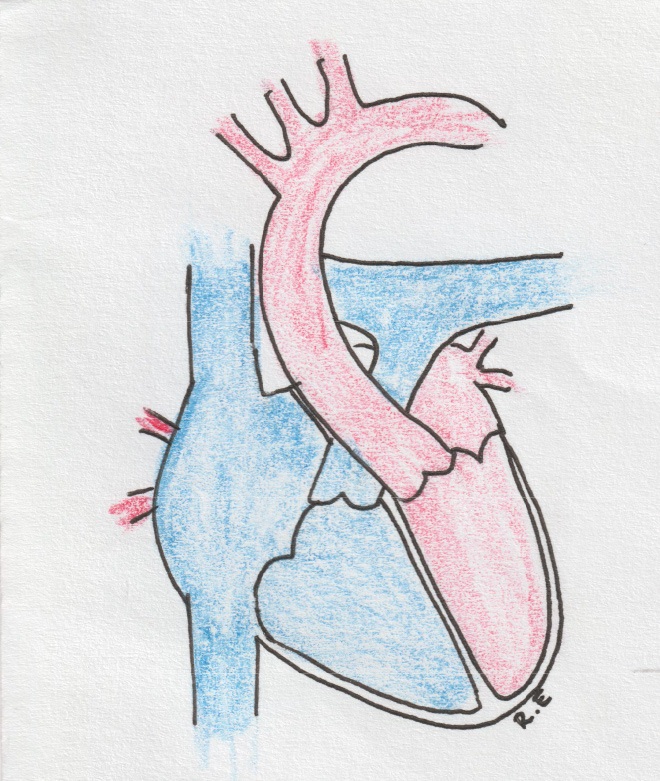
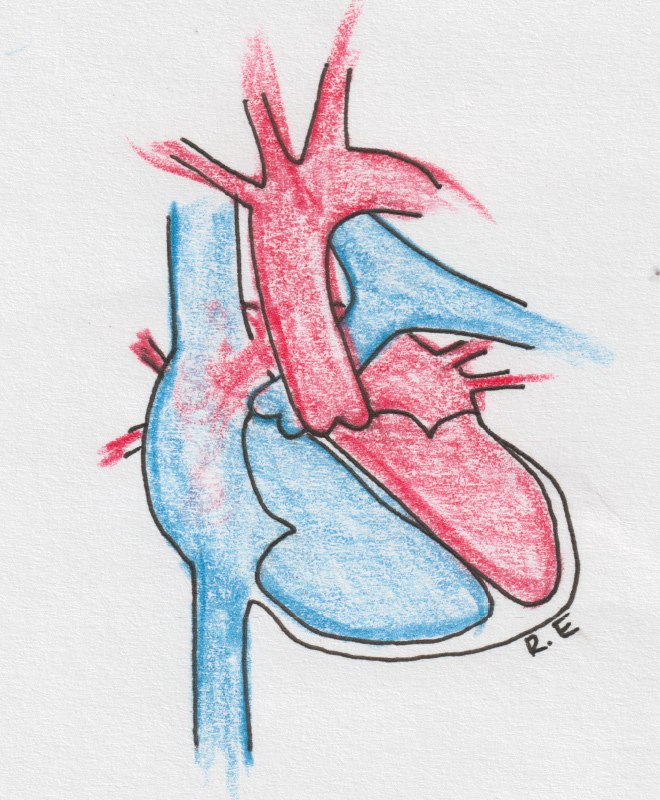
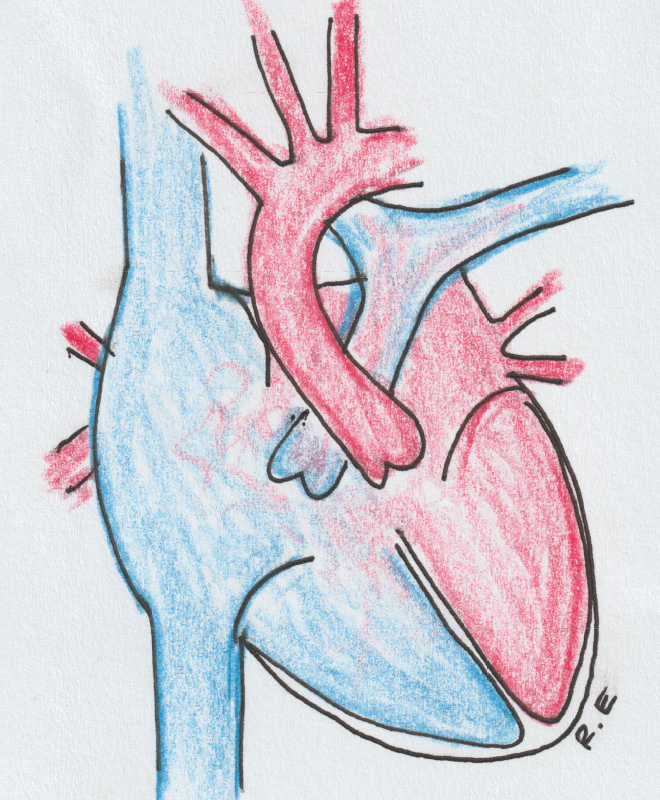
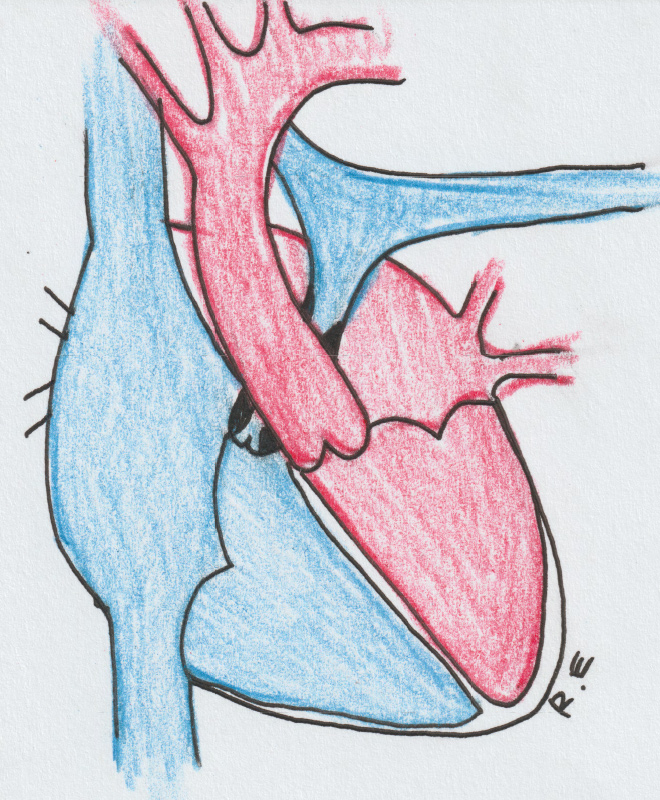
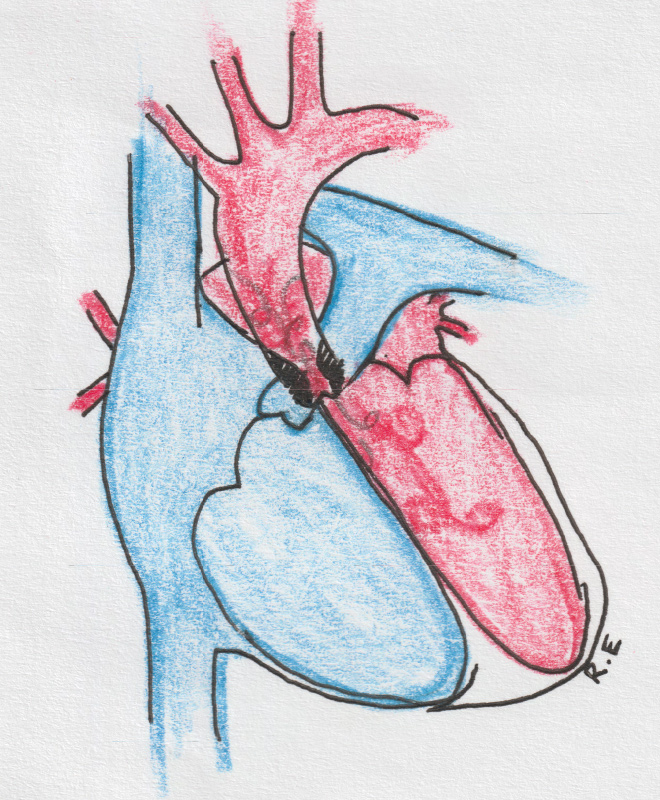
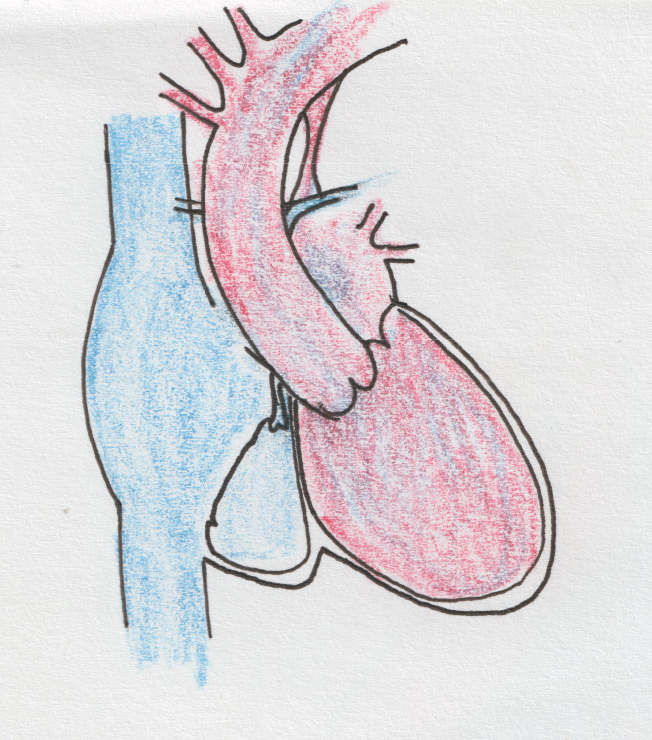
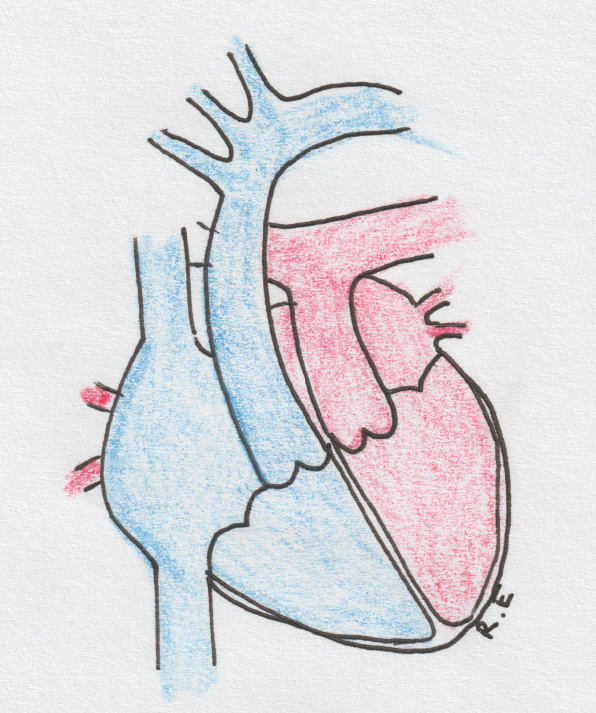
Врождённые пороки сердца
Kaasasündinud südamerikked on südame ja suurte veresoonte väärarendid, mis esinevad juba lapse sünnil. Maailmas hinnatakse kaasasündinud südamerikete esinemist u 8-10 juhule 1000 elussünni kohta. Eestis sünnib aastas umbes 100-120 kaasasündinud südamerikkega last. Kaasasündinud südamerike pole kosmeetiline probleem vaid võib mõjutada vereringet ja seetõttu kogu organismi sedavõrd, et lapse normaalne areng ei ole võimalik, seetõttu vajab suur osa kaasasündinud südamerikkega lapsi kirurgilist ravi.
Erinevaid südamerikkeid ja nende kombinatsioone on kokku sadu, siinkohal mõningate sagedasemate rikete tutvustused.
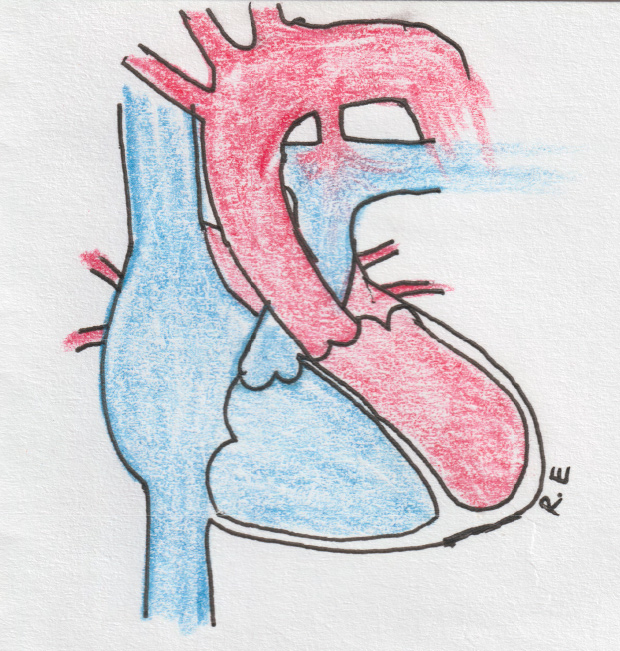
„Отверстие“ в сердце
При этом пороке из-за дефекта в межжелудочковой перегородке кровь циркулирует между двумя желудочками. В норме этого не происходит.
Проблема: поступающая из лёгких обогащённая кислородом кровь через дефект частично сбрасывается в правый желудочек и лёгочную артерию. В аорту же, для снабжения органов и тканей кислородом,поступает меньше артериальной крови. Вследствие этого сердце выполняет большую работу для обеспечения организма кислородом.
В дальнейшем порок сердца может вести к сердечной недостаточности, лёгочной гипертензии и эндокардиту (воспаление внутренней оболочки сердца).
Метод и время лечения решаются индивидуально в ходе консультаций детским кардиологом и детским кардиохирургом.
Если дефект гемодинамически значим и вызывает проблемы в состоянии ребёнка, то его следует закрыть. Большинство операций выполняются в первые 2 года жизни ребёнка, иногда в первые месяцы жизни. В ряде случаев дефект закрывается спонтанно.
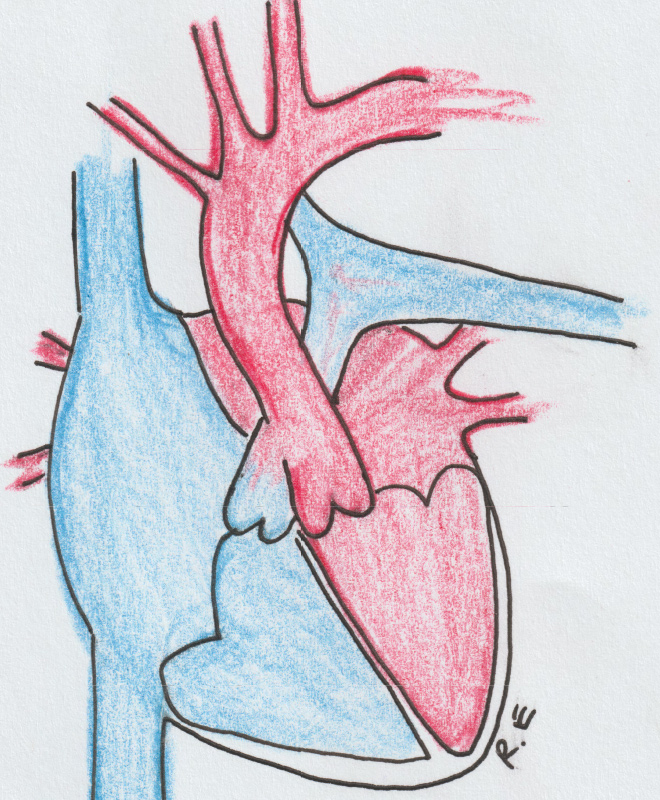
Из-за дефекта ( отверстия) в межпредсердной перегородке кровь циркулирует между двумя камерами сердца, в норме этого не происходит.
Проблема: при наличии отверстия через правые отделы сердца и лёгочные сосуды постоянно протекает больший, чем следует, обьём крови. Увеличенный кровоток с течением времени поражает сердце и сосуды.
Метод и сроки лечения выбираются индивидуально детским кардиологом и интервенционалистом. Если дефект гемодинамически значим и вызывает проблемы в состоянии ребёнка, то его следует закрыть. У большей части детей дефект закрывают в дошкольный период через сосудистый доступ (рентгеноэндоваскулярная окклюзия дефекта).
В ряде случаев необходима хирургическая операция из-за анатомических особенностей дефекта.
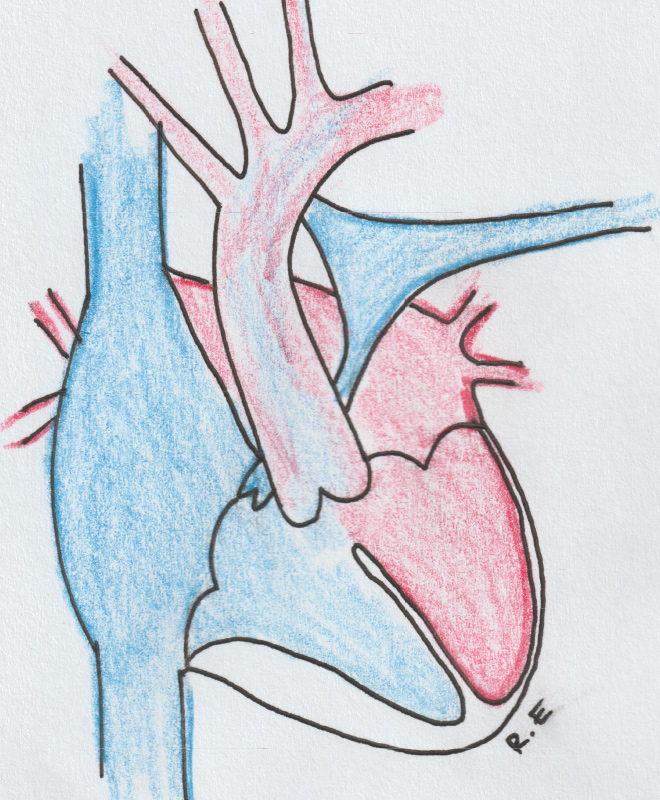
Комбинированный врождённый порок сердца ,при котором имеется сообщение (отверстие) между предсердиями и желудочками, обусловленное дефектом межпредсердной и межжелудочковой перегородок. В результате порока развития перегородки имеется общий клапан между предсердиями и желудоками (в норме у каждой половины сердца свой клапан на уровне предсердий и желудочков).
Течение заболевания при этом пороке может быть разной степени тяжести из-за анатомических особенностей.
Проблема: вследствие большого дефекта и патологического клапана сердце выбрасывает больше крови в легочные сосуды. В результате возникают нарушения в работе как сердца так и лёгких.
Метод лечения подбирается индивидуально. Обычно детям с данным пороком сердца необходима операция на первом году жизни. Конкретное решение о времени проведения операции принимают педиатер-кардиолог и детский кардиохирург ,
учитывая нарушения гемодинамики у данного пациента.
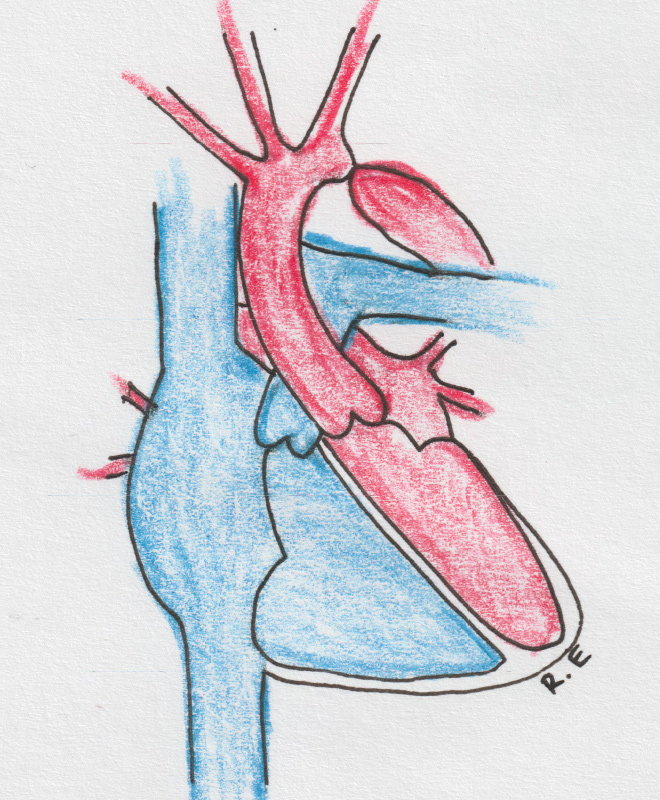
Сообщение между сосудами
ОАП – сосуд, соединяющий аорту и лёгочную артерию плода. В норме после рождения этот сосуд закрывается.
Проблема: сообщение между аортой и лёгочной артерией после рождения больше не нужно, наоборот, сброс крови с высоким артериальным давлением в сосуды лёгких вызывает повреждение сердца и лёгких.
Решение о времени и методе лечения принимается индивидуально.
Если порок вызывает проблемы в состоянии ребёнка, то у недоношенных детей проток закрывают медикаментозно или хирургически ( при неэфективности лекарства или противопоказании к нему). У доношенных детей проток закрывают через сосудистый доступ.
Неоходимость и метод лечения решаются совместно детским кардиологом/интенсивистом в сотрудничестве с интервенциональным кардиологом.
При этом пороке имеется сообщение между прилегающими частями восходящей аорты и стволом лёгочной артерии.
Проблема: кровь из аорты поступает в сосуды лёгких .Сердце вынуждено выполнять большую работу, что в дальнейшем нарушает его функцию и состояние лёгких.
Решение о методе и сроках лечения принимают детский кардиолог и детский кардиохирург. Как правило, необходима срочная операция.
Препятствие току крови
Сужение аорты на границе её дуги и нисходящего отдела препятствует кровотоку в нижнюю часть тела.
Проблема: чтобы выбросить кровь в нижнюю часть тела через сужение в аорте, сердце должно работать с перегрузкой. Сердечная мышца утолщается, артериальное давление в верхней части тела повышается, в нижнюю же часть тела кровь поступает с низким давлением. В дальнейшем развиваются поражения стенок сосудов, их расширения и относительный недостаток кислорода в нижней части тела.
Выбор метода лечения решается индивидуально исходя из степени сужения аорты и его влияния на кровообращение. У младенцев сужение устраняют хирургическим путём, у старших детей – через сосудистый доступ.
Решение о необходимости лечения, методе и сроках принимают детский кардиолог, кардиохирург и интервенционист.
Врождённый порок сердца с 4-мя характерными признаками:
- дефект межжелудочковой перегородки
- отхождение аорты от ДМЖП (а не от левого желудочка)
- сужение выводного отдела правого желудочка и лёгочной артерии
( препятствие кровотоку из правого желудочка и лёгочной артерии) - утолщение стенок правого желудочка
Проблема: в норме кровь из левого желудочка поступает в аорту, а из правого-
в лёгочную артерию. При тетраде Фалло во время систолы большая часть крови поступает в аорту из обоих желудочков, меньшая часть – в лёгочную артерию.
Ребёнок обычно синюшен (цианотичный), поскольку поступающая к органам кровь недостаточно насыщена кислородом. Сердце работает с большей нагрузкой.
Метод и время лечения выбираются индивидуально детским кардиологом и кардиохирургом. Лечение хирургическое и выполняется обычно в первые 2 года жизни
ребёнка. Перед корригирующей операцией иногда необходима вспомогательная (паллиативная)- создание шунта (соединения) между лёгочной артерией и аортой.
Врождённое сужение клапана препятствует движению крови из правого желудочка в сосуды лёгких.
Проблема: для преодоления препятствия кровотоку правый желудочек должен работать с перегрузкой. В результате стенки правого желудочка утолщаются, а насосная функция ухудшается.
Метод лечения и сроки подбираются индивидуально. Лечение обычно чрезсосудистое (расширение клапана баллоном) в случаях, когда сужение клапана вызывает значительное нарушение кровообращения. После этой прцедуры клапан может функционировать нормально, либо в дальнейшем будет необходима операция протезирования клапана лёгочной артерии.
Решение о методе и сроках лечения принимают детский кардиолог, кардиохирург и интервенционист.
Порок сердца сопровождающийся деформацией створок клапана и/или сужением клапанного отверстия. Порок препятствует кровотоку из левого желудочка в аорту.
Проблема: для преодоления сужения левый желудочек работает с большой нагрузкой.
Стенки желудочка утолщаются. Функция желудочков недостаточна для обеспечения органов кислородом (возникает сердечная недостаточность).
Метод лечения и сроки подбираются индивидуально. Такой подход обусловлен разной степенью тяжести порока. При тяжёлой степени стеноза, как правило, проводится чрезсосудистое расширение баллоном. В дальнейшем этим детям может понадобиться либо повторное расширение стеноза баллоном, либо протезирование клапана(операция).
Неправильно сформировавшееся сердце
Общее название пороков сердца при которых один из желудочков ( правый или левый) сформирован недостаточно и неспособен выбросить кровь в свой круг кровообращения.
Проблема: в норме сердце и сосуды сформированы так, что для каждого насоса (правый/ левый желудочек) имеется свой круг кровообращения (большой и малый), куда он выбрасывает кровь. При данном комплексном пороке один из желудочков неразвит, поэтому второй работает на два круга кровообращения.
Такое положение нестабильно, поскольку один желудочек не в состоянии обеспечить два круга кровообращения. Функция желудочка ухудшается и, чтобы ребёнок мог жить, необходима перестройка кровообращения.
Метод лечения: при данном пороке необходима полная перестройка кровообращения. Для этого в течение жизни выполняются повторные операции. Первые операции проводятся в первые месяцы, иногда недели, жизни.
Кровообращение при наличии единственного желудочка кардинально отличается от физиологического. Даже после операций сохраняются существенные проблемы о которых вам расскажет кардиолог во время консультаций.
При этом пороке выходящие из сердца большие сосуды поменялись местами: от правого желудочка отходит аорта, от левого – лёгочная артерия.
Проблема: кровоток при этом пороке осуществляется по двум разобщённым кругам кровообращения. Венозная кровь не насыщается кислородом в лёгких; насыщенная же кислородом кровь не может поступить к органам. Состояние ребёнка при этом пороке критическое, необходимо срочное инвазивное вмешательство в первые часы – дни после рождения.
Лечение: ребёнку требуется чрезсосудистое вмешательство (процедура Рашкинда) в первые часы – дни жизни и лечение в отделении интенсивной терапии новорожденных до корригирующей операции и после неё. Корригирующая операция выполняется в первые недели жизни. Магистральные сосуды в ходе операции перемещают таким образом, что аорта будет отходить от левого желудочка, а лёгочная артерия — от правого. Перемещают также венечные артерии (сосуды, питающие сердце).
При этом пороке обогащённая кислородом кровь из сосудов лёгких поступает не в левое предсердие (как в норме), а в правое.
Проблема: обогащённая кислородом кровь поступает не в аорту, а вновь попадает в правое предсердие и затем в легочные сосуды. Состояние ребёнка критично. Необходимы срочное инвазивное вмешательство и операция в первые дни жизни.
Метод лечения: при тотальном АДЛВ часто в первые часы жизни требуется лечение через сосудистый доступ. Затем в первые дни/ недели жизни выполняется операция, в ходе которой лёгочные вены соединяют с левым предсердием.