Lastekliinikus käisid Vanemuise teatri Kollased Kassid
17. aprillil käisid lastekliinikus Vanemuise teatri vabatahtlikud – Kollased Kassid – lastega meisterdamas ja mängimas.

Kliinikum ja Vanemuise teatri noortetöö juht Mall Türk koos noortetöö läbiviijate Kollaste Kassidega on sõlminud vabatahtlikuks tegevuseks Hea tahte kokkuleppe. Teatri tegemiste kaudu tutvustatakse lastele erinevaid mängu-, meisterdamise ja koosolemise võimalusi: üheskoos lauldakse, joonistatakse, grimeeritakse, tehakse varjuteatrit ja maske.
Valuravi meeskond
Anestesioloogia ja intensiivravi kliiniku üldanestesioloogia osakonnas tegutseb alates 2008. aastast valuravi meeskond (VRM), mille tegevuse eesmärgiks on pakkuda professionaalset valuravialast nõustamist kliinikumi patsientidele nii statsionaarse kui ambulatoorse teenusena. Ambulatoorne vastuvõtt toimub kroonilise valuravi kabinetis ning esmasel pöördumisel on vajalik pere- või eriarsti saatekiri.

Valuravi meeskonda kuuluvad hetkel viis valuravi pädevusega arst-õppejõudu anestesioloogia erialal (dr Juri Karjagin, kes on üldanestesioloogia osakonna juhataja, dr Reet Kikas, kes on lisaks lasteanestesioloog, dr Mare Kubjas, dr Anna Jemeljanova, dr Svetlana Ussova, kes on VRM juht); kolm anesteesiaõde (Karin Raven, Rita Roost, Ave Üprus) ning apteegi proviisor Liis Kuld. Kroonilise valuravi vastuvõttudega tegelevad graafiku alusel dr Mare Kubjas, dr Svetlana Ussova ja dr Urve Rink, kes on neuroloog.
Meeskonna töö on korraldatud nõnda, et valuraviõde ja proviisor visiteerivad patsienti, koguvad ravialase informatsiooni nii patsiendilt kui kolleegidelt, koostöös valuravi anestesioloogi või anestesioloogi ja raviarstiga koostatakse patsiendi kliinilist seisundit ning valuravi vajadusi arvestav valuravi plaan, kombineerides vastavalt vajadusele erinevaid valuravi meetodeid ja preparaate erinevatest ravimrühmadest. Rakendatav valuravi skeem peab olema kliiniliselt ohutu, optimaalne ning kliinilist hetkesituatsiooni arvestav. Patsient jääb valuravi osas valuravi meeskonna poolt jälgimisele, mille käigus valuravi õde ja proviisor visiteerivad korduvalt patsienti ning vastavalt kliinilistele muutustele korrigeeritakse vajadusel valuravi skeemi. Valuravialased ravikorraldused dokumenteeritakse valuravi meeskonna poolt patsiendi ravilehtedele ja VRM töö dokumenteerimiseks kasutatavale VRM patsiendi lehele, mis arhiveeritakse. Parima valuravialase tulemuse saavutamiseks on äärmiselt vajalik ja oluline, et valuravi meeskonna liikmete ning kliinikumi erinevate üksuste ja osakondade kolleegide vahel toimiks hea koostöö, lähtudes interdistsiplinaarse meeskonnatöö põhimõtetest.
Meeskonna töö tulemuste statistikale tuginedes ilmneb, et töökoormus on jätkuva tõusutendentsiga, mis on igati positiivne ning meeskonna töö eesmärgiga kooskõlas. 2010. aastal koostati valuravi protokolle 345 ning 2012. aastal 569 statsionaarsele patsiendile. Suurenenud on ka kroonilise valuravi kabineti vastuvõtul käivate patsientide arv. Hea koostöö apteegiga võimaldab mitmete valuravis kasutatavate standardiseeritud ravimlahuste valmistamise apteegis, mis on oluline tegur ravimlahuste kvaliteedi ja ohutuse aspektist ning aitab paljuski kaasa erinevates osakondades uute valuravi meetodite laialdasemale kasutamisele.
Lisaks praktilisele tööle, on valuravialase töö edendamisel ning kaasaegsete põhimõtete rakendamisel oluline kolleegide, tudengite ja residentide koolitamine, millega kõik valuravi meeskonna liikmed tegelevad. Rõõm on tõdeda, valuravialased koolitused on kolleegide poolt oodatud ning temaatika tekitab diskussioone ja vastukajasid, mis on edasise arengu seisukohast igati positiivne. Võimalusi erialaseks enesetäienduseks valuravi meeskonna liikmetele pakuvad nii anestesioloogia- kui valuravialased kodumaised ja rahvusvahelised koolitused ja konverentsid. Seega õpivad meeskonna liikmed pidevalt ise ning jagavad omandatud teadmisi teistele.
Valuravi meeskonna töö kliinikumis on suunatud patsiendile tema seisundist ja vajadustest lähtuva, meie töös võimaliku, parima kaasaegse valuravialase teenuse pakkumisele, mis on võimalik tänu heale koostööle kolleegidega. Valuravi meeskond loodab, et senine, erinevaid osakondi hõlmav, igati hea koostöö leiab tulevikuski positiivse arengu ja jätku.
Valuravi meeskond
Karin Raven
anesteesia- ja valuravi õde
Kroonilise valuravi vastuvõtt
Vastuvõtule on võimalik patsiente registreerida telefonil 731 9100.
Vastuvõtule saavad suunata pere- ja eriarstid (vajalik saatekiri).
Valuravi meeskond (VRM) kliinikumis
Telefon: 731 8337
Mobiiltelefon: 5331 8337
e-post: See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud.
 Kommentaar
Kommentaar
Kaiu Suija
hematoloogia-onkoloogia kliiniku arst-õppejõud onkoloogia erialal
Vähihaige valu saab ja tuleb ravida
Vähihaiged vajavad valuravi sõltumata haiguse lokalisatsioonist ja staadiumist. Valu on levinud vaevus eelkõige kaugelearenenud haigusega patsientidel, kus valu ja teiste kaebuste leevendamine on ravi peamiseks eesmärgiks. Samamoodi esineb valu ca kolmandikul spetsiifilist vähivastast ravi saavatest patsientidest ning ka neile on oluline rakendada efektiivset toetavat ravi.
Vähivalu käsitlemine peab olema kompleksne, hõlmates vähidiagnoosist tuleneva emotsionaalse, sotsiaalse ning eksistentsiaalse aspekti. See on palliatiivse ravi üks osa. Efektiivne valuravi tagab patsiendile võimalikult hea elukvaliteedi.
Vähihaige valu ravimisel tuleb selgitada konkreetse haige konkreetse valu põhjus. Oluline on siinjuures detailne valu anamnees. Kaasaegne vähivalu medikamentoosne ravi on võimalusel suu kaudu, kellaajaline, valuredeli järgi, detailne ja individuaalne. Õige ravim õiges doosis õieti manustatuna on ravimisel esmatähtsad. Teatud juhtudel kasutatakse palliatiivses valuravis ka kiiritus- ja/või operatiivset ravi.
Dr Kaiu Suija vastuvõtud on hematoloogia-onkoloogia kliiniku polikliinikus, L. Puusepa 8, kabinet A112 esmaspäeviti ja reedeti. Vastuvõtule on vajalik eelregistreerimine telefonil 731 9100.
Naistekliinikus kahekordistus Venemaa sünnitajate arv
 Arvud kõnelevad enda eest ise: Venemaal on kasvanud kliinikumi naistekliiniku populaarsus. Kui ülemöödunud aastal sõitis piiri tagant Tartusse 24 sünnitajat, siis 2012. aastal küündis Venemaa patsientide arv juba 63-ni.
Arvud kõnelevad enda eest ise: Venemaal on kasvanud kliinikumi naistekliiniku populaarsus. Kui ülemöödunud aastal sõitis piiri tagant Tartusse 24 sünnitajat, siis 2012. aastal küündis Venemaa patsientide arv juba 63-ni.
Sünnitusosakonna juhataja dr Fred Kirss ütleb tagasihoidlikult, et naistekliiniku töö üheks kvaliteedinäitajaks on see, et Venemaalt tahetakse Tartusse sünnitama tulla: „Neile meeldib ülikoolikliiniku turvaline ja kaasaegne keskkond. Samuti meie personali vene keele oskus, professionaalsus ja eelkõige sõbralikkus. Noorem põlvkond vene keelt kõige paremini ei valda, kuid see kompenseeritakse eelnevaga."
Üks osa Venemaa patsientidest on naised, kellel on olnud probleemne rasedus või varasem keeruline anamnees. Eestisse tulekuks on neile andnud julgust ühe Pihkva naise juhtum, kes kaks aastat tagasi 25.-26. rasedusnädalal sünnitas Tartus 554 grammi kaalunud lapse. Eelnevalt oli ta Venemaal peale lootevee puhkemist kahest haiglast minema saadetud, andmata lootust lapse ellujäämiseks. Seejärel otsustas ta sõita üle piiri Tartusse. Dr Fred Kirsi arvates on kõige tähtsam selles loos see, et vaatamata enneaegsusele kosus laps hästi ja on täiesti terve. Juhtum levis laialdaselt Venemaa sotsiaalmeedias pealkirja all „V Rossii abort, a v Estonii grazhdanin".
Enamik Venemaa patsiente tuleb Tartusse Pihkvast, kuid on ka Peterburist ja Moskvast pärit naisi. Raseduse ajal käivad nad naistekliinikuga tutvumas ja vähemalt korra arsti vastuvõtul, kus muude analüüside hulgas tehakse ka loote UH-uuring. Mõned Pihkva naised sõidavad Tartusse, kui sünnitustegevus on juba alanud. Kuna piiriületus võimaldatakse sünnitajatele kiiresti, siis jõutakse Pihkvast naistekliinikusse kohale kahe tunniga. Kaugemalt pärit rasedad tulevad Tartusse ligikaudu nädal enne sünnitustähtaega, ka viisa hankimisega pole senini tõrkeid esinenud. Üks Moskvast pärit abielupaar lendas Tartusse juba kuu aega enne sünnituse tähtaega ning peale sünnitust veedeti Tartus koos vastsündinuga veel kaks nädalat.
Kas Venemaa naised tulevad ka tulevikus Tartusse sünnitama? Aeg näitab. Kui meditsiin Venemaal areneb positiivses suunas, siis tõenäoliselt nende arv kahaneb. Ilmselt väheneb sünnitajate arv ka peale Pihkva sünnitusmaja remondi lõppemist.
Eelmisel aastal moodustas Venemaa sünnitajate arv kõikidest naistekliiniku sünnitajatest 2,5%, keskeltläbi jättis üks piiritagune patsient kliinikumile 1300 eurot.
Ene Selart
Pilguheit siirdamistegevusele kliinikumis 2012
2012. aasta oli kliinikumi transplantatsioonikeskuse jaoks kiire ja töörohke: elundeid siirati rohkem kui kunagi varem.
Aasta jooksul teavitati meie transplantatsiooni koordinaatoreid kokku 69 võimalikust ajusurmas doonorist. Reaalseks kudede ja elundite doonoriks osutus neist 32. Kahel juhul eemaldati siirdamiseks vajalik neer elusdoonoritelt, mõlemal korral oli elundi loovutajaks lapsevanem.
Kliinikumi kirurgid siirdasid aasta jooksul elundeid 70 patsiendile, see on rohkem kui kunagi varem. Toimus 59 neeru-, 9 maksa- ja 2 kopsude siirdamist. Lapsi oli eelmisel aastal siiratute hulgas üks.
 Ka kudede siirdamisi oli kliinikumis rohkem kui eelmistel aastatel – ühel juhul siirati silma kõvakesta, 12 juhul silma sarvkesta ja 18 korral amnioni membraani, luukoe siirdamisi toimus 85 ja vaskulaarkoe siirdamisi 39.
Ka kudede siirdamisi oli kliinikumis rohkem kui eelmistel aastatel – ühel juhul siirati silma kõvakesta, 12 juhul silma sarvkesta ja 18 korral amnioni membraani, luukoe siirdamisi toimus 85 ja vaskulaarkoe siirdamisi 39.
Vereloome tüvirakkude siirdamisi toimus kliinikumis 2012. a kokku 25, sh 11 juhul kasutati Soome luuüdi doonorite registri vahendusel hangitud tüvirakke. Embrüosiirdamisi oli 569.
Jätkus koostöö Läti ja Leedu siirdamiskeskustega ning Viini Ülikoolihaigla kopsusiirdajate ja Eurotransplandiga. Uue hoo said sisse läbirääkimised Scandiatransplandiga ning aasta lõpul õnnestus ka nendega sõlmida riikidevahelist elundivahetust võimaldav raamleping.*
Rakkude, kudede ja elundite annetamise, käitlemise ning siirdamisega on seotud arvukalt erinevaid osapooli. Soovime siinkohal edastada siirad tänusõnad kõigile, kes sellele oma abi ja positiivse suhtumisega kaasa on aidanud. Suur-suur aitäh!
Eriti soovime tänada kõiki patsientide lähedasi, kes nõustusid oma ajusurmas pereliikme kudede ja elundite loovutamisega siirdamiseks. Selliste raskel hetkel tehtud otsuste väärtus on hindamatu.
Verekeskus väärtustab koostööd Octapharmaga
Aasta tagasi sõlmis kliinikumi verekeskus värskelt külmutatud vereplasma ja veretoodete tähtajalise ostu-müügi lepingu firmaga Octapharma AG.
Octapharma AG on Austrias asuv maailma suurim vereplasma fraktsioneerimise ettevõte, mis toodab mitmeid vajalikke verepreparaate, nt tooteid verehüübimishäirete raviks või immuunoteraapiaks ning millel on koostöö enam kui 80 riigiga.
Tänapäeval ei kasutata raviotstarbeks enam täisverd, vaid sellest valmistatud erinevaid verekomponente, nt erütrotsüütide suspensiooni, trombotsüütide kontsentraati ja värskelt külmutatud plasmat. Kuna erütrotsüüdide suspensiooni tarvitatakse rohkem kui vereplasmat, siis tekib vereplasma osas pikemas perspektiivis teatud ülejääk.
Samas on haiglale vajalikud spetsiifilised vereplasmast valmistatud valgupreparaadid (albumiin, immuunoglobuliin), mida Eestis ei toodeta. Vajaduse koostööks Octapharmaga tingiski ühelt poolt plasmadooside ülejääk ja teiselt poolt nõudlus valgupreparaatide järele.
2012. aastal saatis verekeskus Octapharmale 10 000 vereplasma doosi ja sai Austriast vastu spetsiifilisi vereplasmast valmistatud valgupreparaate. Kliinikumi apteegi juhataja Irja Uibolehe sõnul nt inimalbumiini, inimese protrombiinkompleksi, inimese VIII ja IX hüübimisfaktoreid, inimese anti-D immunoglobuliin jne.
Vereplasma töötlemiskeskused on kaasajal investeeringute mahukad ja spetsiifiliste kvaliteedinõuetega ettevõtted, mida väiksemates riikides ei ole otstarbekas ülal pidada. Eestis lõpetati plasma fraktsioneerimine 1997. aastal, kuna see ei vastanud enam kevahtitele ravimite tootmise nõuetele.
Kliinikumi verekeskusel ei ole nõuet tarnete alampiiri kohta, see välistab kohustuse saata Octapharmale kindlaksmääratud koguses doose. Samuti on verekeskuse prioriteediks katta ennekõike kliinikumi ja teiste Lõuna-Eesti haiglate vereplasma vajadused. Kliinikumis on suurimad veretoodete tarbijad anestesioloogia ja intensiivravi kliinik, hematoloogia-onkoloogia kliinik ning kirurgiakliinik.
Enne lepingu sõlmimist kontrollis Octapharma põhjalikult verekeskuse plasma valmistamise erinevaid tööetappe ning lepingu sõlmimise eeltingimuseks oli plasma külmutamise protseduuri ja säilitamise automaatse temperatuuri kontrollimise süsteemi täiemahuline rakendamine, mis võimaldaks tagasiulatuvalt jälgida temperatuuri muutusi mistahes ajahetkel.
Muude töökvaliteedi aspektide osas probleeme ei leitud. Siiski tuli täiendada doonori ankeeti küsimusega Ühendkuningriigis viibimise kohta ja täiendavalt hakata doonoritele jagama kirjalikke infomaterjale.
Verekeskuse direktor dr Helve König tunneb heameelt, et rahvusvahelise koostöö kaudu usaldatakse meie verekeskuse töö kvaliteeti ning samuti tagavad välisauditid tööprotsesside järjepideva hindamise.
Ene Selart
 Kommentaar
Kommentaar
Merle Keps
verekeskuse kvaliteedijuht
Verekeskuse kvaliteedijuhi põhitöökohustuseks on verekeskuse kvaliteedisüsteemi väljatöötamine, haldamine ja täiustamine vastavalt vereteenistuse arengukavale, headele tootmistavadele, põhimäärusele ja kehtivatele seadustele ehk kui lihtsustatult öelda, peame tagama kvaliteetsete verepreparaatide tootmise.
Verekomponentide kvaliteet saab alguse doonori valikust. Vereloovutus peab olema ohutu doonorile ja kogutud doonoriveri võimalikult väikese nakkusriskiga patsiendile. Seetõttu on lisandunud ka piiranguid vereloovutamises, näiteks seoses puugihammustusega, reisimistega nii malaaria- kui Lääne-Niiluse viiruse ohtlikesse piirkondadesse jne. Muudatuste pärast oleme viimastel aastatel mitu korda täiendanud doonorite küsimustikku, viimane versioonimuudatus on praegu käsil.
Vastavalt oma tootmismahtudele peame kuu jooksul võtma igast valmistatavast verekomponendi liigist kindla arvu kvaliteedianalüüse. Nende põhjal tehakse järeldused kogu toodangu kohta. Näiteks erütrotsüütide suspensioonist määrame doosi hemoglobiini sisalduse, hematokriti, leukotsüütide sisalduse. Säilitamise kontrolliks tuleb määrata 4 doosil kuus hemolüüsi aste säilitamisaja lõpus. Värskelt külmutatud plasma puhul on vaja kontrollida jääkrakkude ja VIII faktori sisaldust.
Olulise osa kvaliteedijuhi tööst moodustab dokumentatsiooni korrashoid. Kõik verekeskuse töövaldkonnad on kirjeldatud juhendites, mida peab kinnitama kvaliteedijuht. Momendil on käibel 152 juhendit. Vähemalt iga 2 aasta järel peab juhendi koostaja selle üle vaatama, pikendama või vajadusel uue versiooni kirjutama. Registreerime kõik meile saadetud transfusioonireaktsioonid. Vaatame millise doonori verele on reaktsioon olnud ja kui sama doonori verest on reaktsiooni saanud juba mitu patsienti, siis saame teha täiendavaid uuringuid ka doonorile. Seetõttu palume ülekandel tekkinud reaktsiooni korral kindlasti meile saata transfusioonireaktsiooni teatis!
Regulaarselt viime läbi verekeskusesiseseid auditeid eesmärgiga leida üles ja parandada võimalikke töös esinevaid kitsaskohti.
Oluliseks kvaliteetse töö lüliks on hästi koolitatud personal. Koos kolleegidega püüame tagada nii verekeskuse töötajate kui ka meie veretoodete kasutajate pideva koolituse ja täiendõppe. Lisaks lähtuvalt meie töö eripärast „koolitame" aeg-ajalt ka oma doonoreid. Korraldame loenguid koolides, ringkäike verekeskuses, et meil oleks piisavalt teadlikke vereloovutajaid ja küllaldaselt doonoriverd.
Müokardiinfarktiregistri üldtutvustus
1. veebruaril 2013 sai aastaseks Tartu Ülikooli Kliinikumi müokardiinfarktiregister – teenistus, mis loodi kliinikumi kui riikliku müokardiinfarktiregistri (MIR) volitatud töötleja juurde, et korraldada 2012. aastal loodud riigi infosüsteemi kuuluva andmekogu pidamist.
MIR on üks väiksemaid kliinikumi teenistusi, kus töötavad vaid direktor ja spetsialist. IT töötajate kaasabil hoolitsetakse selle eest, et müokardiinfarkti diagnostika ja ravikvaliteedi parandamiseks, tervishoiuteenuse ja müokardiinfarktijuhtude statistika korraldamiseks ning epidemioloogiliseks uurimistööks vajalik digitaalne andmekogu oleks korras. Registri töötajad on toeks registrisse andmeid sisestavatele tervishoiuteenuste osutajatele üle Eesti, et teatised oleks esitatud nõuetekohaselt, lisaks vastatakse infopäringutele ja tehakse statistilist andmeanalüüsi.
Andmekogu otsese pidamise kõrval on suureks tööks müokardiinfarkti juhtudega seonduva teadlikkuse suurendamiseks vajalik suhtlus. Lisaks andmete vahetamisele lepingupartneritega ning statistiliste aruannete esitamisele tuleb registri töötajatel suhelda ka erinevate organisatsioonidega ning avalikkusega. Riikliku andmekogu mahu suurenemisel ollakse valmis koostööprojektideks ka teiste maade müokardiinfarktiregistritega.
Kolmas registri töö külg on info- ja andmekoosseisude analüüsimine ja vajalike muudatuste ettevalmistamine. Samuti võimaldab suurenev andmekogu edaspidi üha rohkem kaasa aidata teadustööle ja interdistsiplinaarsetele projektidele.
MIRiga on liitunud üle Eesti kõik tervishoiuteenuse osutajad, kes diagnoosivad infarktijuhte kas elupuhuselt või pärast surma. Kokku on registril 21 haiglast 226 müokardiinfarktiregistri infosüsteemi kasutajat. 2012. aastal saadeti registrisse 18 haiglast ligikaudu 3000 ägeda müokardiinfarkti (ÄMI) juhu teatist. Lõplik 2012. aasta kokkuvõtte tegemine ootab veel ees, kuna kõik 2012. aastal ÄMIga hospitaliseeritud patsientide teatised pole veel registri andmebaasi sisestatud. Andmed pannakse üles müokardiinfarktiregistri kodulehele: http://www.infarkt.ee/.
Plaanis on MIRi andmete sidumine tervise infosüsteemi ning rahvastiku- ja surma põhjuste registriga. Ka Geenivaramu on koostöö vastu huvi tundnud. Täiustamisel ja kasutajasõbralikumaks muutmisel on registri statistikablokk.
Müokardiinfarktiregistri vastutava töötleja (Sotsiaalministeeriumi) nõustamiseks on sotsiaalministri käskkirjaga loodud 10-liikmeline teadusnõukogu, mis jälgib registri tööd ning aitab kaasa selle arendamisele ja müokardiinfarktiga patsientide käsitluse parandamisele riiklikul tasandil.
Gudrun Veldre
TÜ Kliinikumi müokardiinfarktiregistri direktor
Pärilike ainevahetushaiguste diagnostika ja geneetiline konsulteerimine
Geneetikakeskuses toimub pärilike ainevahetushaiguste kahtlusega patsientide biokeemiliste ning geneetiliste uuringute tegemine ning kinnitatud diagnoosiga patsientide ravi jälgimine ja kontroll.
Pärilike ainevahetushaigustega patsientide nõustamine algas 1993. aastal, kui alustati üleriiklikku vastsündinute fenüülketonuuria (FKU) skriiningprogrammi ja osutus vajalikuks FKU patsientide dieetravi alane nõustamine. Praegu käivad meil iga aastaselt regulaarses kontrollis FKU, päriliku galaktoseemia, pika ahelaga rasvhapete oksüdatsiooni defektide, mitokondriaalsete haiguste ja teiste harva esinevate ainevahetushaigustega patsiendid. Viimase 20 aasta jooksul oleme diagnoosinud päriliku ainevahetushaiguse üle 150 inimesel. Juhul kui spetsiaalne ravi on olemas ning Eestis kättesaadav, siis määratakse nendele patsientidele raviks kas spetsiaalsed toidusegud või harvikravimid (nt „Ammonaps" uurea tsükli defektide või „Kuvan" biopteriini puudulikkuse raviks). Sageli on konkreetsele haigele ravimi määramiseks vajalik spetsiaalse taotluse tegemine Keskhaigekassale. Vajadusel nõustatakse patsiente dieetravi osas ning tehakse laboratoorset dieetravi kontrolli (nt fenüülalaniini määramine FKU patsientidele). Pärilike ainevahetushaigusi põdevate patsientidega tegelevad prof K. Õunap ja dr M.–L. Uudelepp Tartus ning dr K. Joost ja dr R. Žordania geneetikakeskuse Tallinna filiaalis.
Praegusel ajal tehakse geneetikakeskuses üle 10 erineva metaboolse laboratoorse uuringu pärilike ainevahetushaiguste suhtes. Esmaselt teeme alati uriini skriiningtestid, mis on kiired ja odavad, kuid annavad kriisis patsiendi puhul olulise esmase info. Kvantitatiivselt saab määrata erinevates kehavedelikes aminohappeid, orgaanilisi happeid, suhkruid, atsüülkarnitiine, kreatiini/guanidinoatsetaati, puriine/pürimidiine, ülipika ahelaga rasvhappeid, biogeenseid amiine, mukopolüsahhariide, oligosahhariide ja siaalhapet. Uue testina on juurutamisel transferriinide isoelektriline fokusseerimine pärilike glükosüülimise defektide diagnostikas. Alati võib küsida e-posti või telefoni teel nõu, milliseid analüüse valida.
Prof Katrin Õunap
ühendlabori geneetikakeskuse juhataja
Geneetiku vastuvõtule saab pöörduda perearsti või eriarsti saatekirja alusel. Konsultatsioonid toimuvad nii Tartus, L. Puusepa 2 (vastuvõtu broneerimine tel 731 9491) kui ka Tallinnas, Hariduse 6 (vastuvõtu broneerimine tel 731 9170).
Patsientide rahulolu kliinikumi ambulatoorsete teenustega
Möödunud aastal viidi kliinikumis ja teistes Eesti suuremates haiglates läbi patsientide rahulolu uuring ambulatoorsete teenustega.
Küsitluse käigus laekus kliinikumis vastuvõtul käinud patsientidelt 5372 täidetud ankeeti, mis on hinnanguliselt 30% sel perioodil vastuvõtul käinud inimeste arvust.
Üldine rahulolu ambulatoorsete teenustega on tõusnud. Väga rahul oli 78,5% vastanutest ning väga rahul ja üldiselt rahul oli kokku 99,4% kõikidest vastanutest. Patsientide soov vajadusel kindlasti tagasi kliinikumi tulla oli 92%.
Patsientide üldist rahulolu ambulatoorse tööga mõjutab kõige rohkem arsti suhtumine ja arsti poolt selgituste ning info jagamine patsiendile. Patsientide jaoks on kõige olulisemad valdkonnad ravi kättesaadavus ja arsti tegevus ning jagatav info ning juhised. Patsientide arvates peakski tulevikus kõige rohkem tähelepanu pöörama arsti selgituste valdkonnale.
Kõige rohkem olid patsiendid rahul naistekliiniku, stomatoloogiakliiniku ja lastekliiniku ambulatoorsete vastuvõttudega. Registratuuritöötajatega jäädi kõige rohkem rahule EMO-s, silmakliinikus, kõrvakliinikus ja naistekliinikus. Vastuvõtu õigeaegse algusega kopsukliinikus ja nahahaiguste kliinikus.
Kliinikumi Leht
Kommentaar
Siivi Nummert
sisekliiniku ülemõde
Sellel aastal oli sisekliinikus vastuvõttudel käinud patsientidelt laekunud täidetud ankeetide arv suurem, kui eelmistel aastatel, seega tulemused adekvaatsemad. Ankeetide hindamisel tuleb kindlasti vaadata üldist rahulolu, mitte ainult väga rahul olijate arvu, sest palju oleneb ankeedile vastanu küsimuste tõlgendamisest.
Sisekliiniku patsientide üldine rahulolu on ligilähedane kogu kliinikumi keskmise rahuloluga. Patsiendid pole rahul teabega ravimite kasutamise ja kõrvaltoimete kohta ning kodus haigusega toimetulemise teabega. Tunduvalt suurem rahulolu on nendes valdkondades, kus õde otseselt tegeleb patsiendi nõustamisega. Olukorda saab parandada, kui avaneb võimalus suurendada õdede iseseisvaid vastuvõtte. Näiteks rakendada täismahus tööle reumaõe, predialüüsi õe vastuvõtt ja leida võimalus gastroenteroloogiliste haigete nõustamiseks (nt C-hepatiidi ja Chroni tõve põdevate haigetele).
Kuna rahulolu küsitlus toimus samaaegselt mitmes Eesti haiglas, siis siseerialade võrdluses on meiega väga rahul 70-80% küsitlenuist. Hea on kõrvutada oma kliiniku tööd teiste Eesti kliinikutega ja tõdeda, et arenguruumi on kõigil.
Kommentaar
Karina Lõhmus
kirurgiakliiniku ülemõde
Üldine rahulolu ambulatoorsete teenustega on võrreldes 2010. aastaga tõusnud. Samas tuleb tõdeda, et osadel kirurgilistel erialadel on siiski liiga pikad ooteajad (ligi 2 kuud) ja lühike vastuvõtu kestus. Liiga lühike vastuvõtuaeg vähendab kindlasti patsientide rahuolu, näiteks jääb patsientidel vajaka nii arstide kui ka õdede selgitustest ja soovitustest haigusega toimetulekuks.
Tagasiside patsientidelt on väga oluline. Tulevad välja probleemid, millele rohkem tähelepanu pöörata ja seeläbi teenuse kvaliteeti parandada. Võrreldes teiste tagasiside vormidega (nt kliinikumi enda ettepanekute ja kaebuste süsteem), saab üleriiklikust küsitlusest palju põhjalikuma ja laiahaardelisema info.
Kommentaar
Evelyn Evert
lastekliiniku ülemõde
Patsientide vastustest jäi sellel aastal kõlama positiivne sõnum. Kui probleemkohti esile tuua, siis loomulikult teeb patsientidele muret järjekorra pikkus arstile. Selle mure lahendamist takistab haigekassa lepingute väike maht. Ambulatoorsete visiitide arvu vähendamiseks on nõu peetud Tartu piirkonna perearstidega, mis loodetavasti on tulemuslik. Püsivalt on meil tagasisidet olme kohta (külmad ooteruumid, toole vähe, halb ventilatsioon jne) ning terav on parkimisprobleem. Samas vana maja seab omad piirangud ning olmeprobleeme saame lahendada võimaluste piires. Õnneks mahtus selle aasta sisse ka meie vastuvõtu remont, mis on suuresti lastehaigla visiitkaartiks.
Oleksime soovinud tulemusi võrrelda Tallinna Lastehaiglaga, mis kahjuks uuringus ei osalenud. Tahaksin kiita meie ambulatoorsete õdede aktiivsust, kes ankeete jagasid, sest lastekliinikust kogunes kõige rohkem täidetud ankeete.
USA-s matkeõppega tutvumas
Erakorralise meditsiini osakonna juhataja dr Kuido Nõmm ja arst-õppejõud Ahti Varblane käisid möödunud aasta lõpus USA-s erinevates ülikooli- ja sõjaväehaiglates kaasaegse matkeõppe võimalustega tutvumas. Meditsiinilise matkeõpe (nimetatud ka simulatsiooniõppeks) eesmärk on luua mannekeenide, mulaažide ja imitatsioonide abil võimalikult elulähedane keskkond ravitegevuse jäljendamiseks.
Ameerika Ühendriigid on meditsiiniõppe matkekeskuste taseme poolest maailmas juhtival kohal. Koolitusreisi eestvedajaks oli Eesti Kaitseväe peaarst kolonelleitnant Kersti Lea ja rahastajaks kaitsevägi. Kokku külastati nelja simulatsioonikeskust Connecticuti, Marylandi, Texase ja California osariikides. Eesmärgiks oli vaadata, kuidas toimub õpe ja milline on keskuste haldamine. Paljudes keskustes on efektiivselt ühendatud militaar- ja tsiviilmeditsiini kompetents (nt sõjavägi pakub väljaõpet ja haigla tehnilist baasi). Dr Kuido Nõmme arvates võiksid ka Eestis kaitsevägi ja haiglad rohkem koostööd teha, praegu kipub see nii huvi kui ressursside nappuse taha jääma.
2013. aastal jõustub USA-s seadus, mis kohustab kõiki meditsiinitudengeid enne inimese peal õppimist läbima vastava matkeõppe. Mannekeenide peal toimuv õpe on ka meil arstiõppe tulevik, sest reaalses elus reaalsete patsientidega õppimine muutub üha keerulisemaks ja kulukamaks, matkevahendid võimaldavad aga elusuuruses mannekeeni peal õppida peaaegu kõike alates verejooksu sulgemisest ja veeni kanüleerimisest kuni laparoskoopilise operatsioonini välja.
Connecticuti ülikooli juures asuv Hartfordi haigla matkekeskus alustas 1990. aastal tööd ühes ruumis ühe mannekeeniga ning haigla juhtkond suhtus sellesse ettevõtmisesse esialgu muigamisi. Tänaseks on aga keskuses võimalik matkeõppe abil treenida oskusi alates sünnitusabist intensiivravini. Huvilised saavad keskusega virtuaalselt tutvuda: http://www.harthosp.org/SimCenter/VirtualTour/default.aspx.
Texases asuva San Antonio sõjaväebaasi matkekeskuses koolitatakse aastas 60 000 meedikut. Lisaks meie jaoks hoomamatutele arvudele ja mastaapidele, on õppuritele loodud harjutamiseks lahingutegevust või hädaolukorda jäljendavad keskkonnad. Nt viiakse meedikud angaari, kus Afganistani linnapilti matkivas keskkonnas lamavad maas erinevate vigastustega „kannatanud" (mannekeenid), heli- ja valgusefektid jäljendavad vastavalt tulistamist ning põlenguid. Ei puudu ka suits ja laibalõhn. Eesmärgiks on panna õppurid sellistesse oludesse, et tõeline lahinguolukord neid tulevikus enam ei heidutaks. Dr Kuido Nõmme arvates pakuks matkeõpe Eestis, kus teatud traumade esinemissagedus on väga väike, võimalust mannekeenide peal treenida ning säilitada kutseoskusi.
Plaanis on luua Tartusse matkekeskus, kus tulevased meedikud saaksid matkevahendite abil õppida reaalolukorrale sarnastes tingimustes ja olukorras. Senine sõja- ja katastroofimeditsiini õpe ning kavandatav matkekeskus luuakse Kaitseväe Ühendatud Õppeasutuste (KVÜÕA) eestvedamisel ja finantseerimisel. Major Ahti Varblase sõnul, kes on ühtlasi KVÜÕA meditsiinikeskuse juhataja, on oluline ühtne väljaõpe ja meeskonnatöö harjutamine, mis hädaolukorras tagaks ühesuguse toimimismudeli.
Ene Selart
Kui patsiendiks on vang
Kinnipeetav isik saabub haiglasse uuringule või ravile üldjuhul otsese vajadusega eriarstiabi järele. Vangla saadab kinnipeetava kliinikumi järgides julgeolekuks vajalikke abinõusid ning riske. Peamised riskid on suhtlemiskeelu eiramine, keelatud esemete hankimine, agressiivsus, põgenemine.

Vanglaametnikud saabuvad kliinikumi vööl erivahendid (gaas, teleskoopnui, relv). See on vajalik kõigi turvalisuse huvides, töötajate kaitseks ning kinnipeetava ohjeldamiseks. Ärge unustage, et neid vahendeid kannab inimene, kes soovib alati olla koostööaldis ja mõistev. On ju tervishoiuteenuse osutamisel oluline, et täidetud oleks ravimisega seotud nõuded ning vanglaametnikud saaksid täita jälgimiskohustust, tagades kõigi haiglas viibivate isikute turvalisuse.
Ohtude hindamiseks tutvub saatemeeskonna ülem haigla ruumidega, kus saab toimuma arstiabi andmine. Vastuvõttu oodates ollakse teistest inimestest eraldi (võimalusel eraldi ruumis), vältides füüsilist kontakti ülejäänutega. Vajadusel arutab alati sõbralik saatemeeskonna ülem meedikutega läbi turvameetmete rakendamise, kabineti iseärasused (avatud aknad, lukustamata uksed), kinnipeetava võimaliku agressiivse käitumise jm. Haiglapersonal teavitab meeskonda vajalikest hügieenireeglitest.
Kinnipeetav saabub ravile üldjuhul käeraudades koos vangla poolt määratud saatemeeskonnaga. Harv pole ka juhus, kui kasutatakse jalaraudu. Oluline on teada, et kinnipeetav patsient on kogu haiglas viibimise vältel ohjeldatud käe- ja/või jalaraudadega. Vaid äärmisel vajadusel, saatemeeskonna ülema korraldusel, eemaldatakse need, kui teisiti ei ole võimalik teostada vajalikke meditsiinilisi uuringuid või protseduure.
Kindlasti tuleks kliinikumi töötajatel meeles pidada vangide manipuleerimisoskust, seda just pikaaegsete vangisviibijate poolt. Sageli ei anta selgesõnalisi, otseseid soove ja ootusi, vaid püütakse eesmärke saavutada kaudseid teid pidi. Kui tunnete ära kahtlaselt käituva vangi, andke sellest kohe teada juuresolevale valvurile. Olgu selleks käitumiseks siis kinnipeetava kahtlane sahkerdamine linade vahel eesmärgiga peita keelatud esemeid või soov rääkida oma haiguse tõsidusest telefoni teel lähedastega või ootamatult kohale ilmunud sugulased-tuttavad. Need näited tegevustest on kinnipeetava jaoks rangelt keelatud. Igasugune väiksemgi info edastamine arstide-õdede poolt valvurile on äärmiselt oluline. Olgu siinkohal mainitud, et kinnipeetavate kokkusaamised lähedastega toimuvad vaid vangla direktori korraldusel ja selleks ette nähtud ruumides vangla territooriumil.
Vanglaametnikelt on kliinikumis viibimise ajal palju küsitud kinnipeetavate isikute kohta küsimusi: „Mille eest ta vangis on?", „Palju tal veel istuda on?", „Kas ta on ... ?" Siinkohal on vastuseks ametniku tööst tulenev vaikimiskohustus – samasugune nagu kliinikumi töötajatel, mis hõlmab endas patsiente puudutavat konfidentsiaalset infot.
Jätkuvat mõistmist ja rõõmsameelsust soovides
Tartu Vangla
Geneetiku konsultatsioonid kuulmislangusega patsientidele
Kuulmislanguse (KL) all kannatab miljoneid inimesi üle kogu maailma. Ligikaudu 50–60%-l juhtudest on varajase algusega KL pärilik ehk geneetiline ja 40–50% juhtudest on tegemist omandatud KL-ga. Pärilik KL on põhjustatud geenimuutustest, omandatud KL aga kahjulike väliskeskkonna faktorite toimest.
Kõige sagedamini esineb autosoom-retsessiivne (AR) mittesündroomne KL. AR haigused avalduvad siis, kui muutused esinevad mõlemalt vanemalt saadud geenikoopias. See selgitab ka KL-ga laste sünni peresse, kus suguvõsas kuulmislangust varem ei ole esinenud – sugulased võivad olla lihtsalt antud geenimuutuse kandjaks. Enamus geneetilise KL juhtudest on tingitud mutatsioonidest GJB2 geenis (konneksiin-26 geen), milles esinev c.35delG mutatsioon on Euroopa populatsioonides kõige sagedasem pärilikku KL-st põhjustav mutatsioon. Eestis leiame mutatsiooni c.35delG homosügootsuse igal kolmandal geneetiku konsultatsioonile pöördunud varajase algusega KL-ga lapsel.
Sündroomse KL-e diagnoosimise osakaal on meil Eestis siiski väike. Mitmetele sündroomidele iseloomulikud sümptomid avalduvad sageli alles teismeeas, nagu pigmentretiniit Usheri sündroomi või kilpnäärme talitlushäired Pendredi sündroomi korral. Usheri sündroomi diagnoosi molekulaarseks kinnitamiseks on välja töötatud DNA analüüs, mida saame tellida antud sündroomile iseloomulike sümptomitega patsientidele.
Viimastel aastatel jääb enamus kaasasündinud KL-ga lapsi vastsündinute KL skriininguga „sõelale" ning KL-e diagnoosiga suunatakse nad esimesel eluaastal geneetiku konsultatsioonile. Kuid samas on soovitav geneetiku konsultatsioon ka KL-ga täiskasvanutele. KL etioloogia täpsustamiseks suuname vajadusel patsiendid edasi eriarstide konsultatsioonidele või teeme lisauuringuid. Samuti tekivad aastate jooksul juurde uued diagnostilised võimalused KL-e etioloogia väljaselgitamiseks. Seetõttu on soovitav korduv geneetiku konsultatsioon patsientidele, kelle KL etioloogia on lapse-eas jäänud ebaselgeks.
Dr Rita Teek
ühendlabori Tartu geneetikakeskus
Geneetiku vastuvõtule saab pöörduda perearsti või eriarsti saatekirja alusel. Konsultatsioonid toimuvad nii Tartus, L. Puusepa 2 (vastuvõtu broneerimine tel 731 9491) kui ka Tallinnas, Hariduse 6 (vastuvõtu broneerimine tel 731 9170).
Hematoloogia-onkoloogia kliiniku uus ülemõde Kaire Jugar

Alates 26. novembrist on hematoloogia-onkoloogia
kliiniku uus ülemõde Kaire Jugar. Ta on lõpetanud
Tartu Tervishoiu Kõrgkooli 2002. aastal. Peale
lõpetamist asus ta õena tööle hematoloogia ja luuüdi
transplantatsiooni osakonda. Aastatel 2006-2012 oli
sama osakonna vanemõde.
Psühhiaatriakliinik valis aasta parimad töötajad
Psühhiaatriakliiniku 2012. aasta parimaks arstiks valiti dr Madis Parksepp lasteosakonnast ja aasta parimaks noorarstiks sai arst-resident Kadi Nikker akuutosakonnast. Tugipersonali hulgast valiti parimateks töötajateks sotsiaaltöötaja Ivi Obzinis, füsioterapeut Marin Rändur, sekretär Ülle Lõhmus ja tegevusjuhendaja Aneth Tuurmaa.

Lasteõde õmbles osakonnale lapitekid
Neonatoloogia osakonna lasteõde Aime Järv kinkis oma osakonna pisikestele patsientidele jõuludeks 15 isetehtud värvikirevat lapitekki.

Kas vähiriski murega saab abi?
Hematoloogia-onkoloogia kliiniku päriliku vähi konsultatsioonikabinetis võtab vastu prof Hele Everaus.
Me täna teame, kuivõrd olulisi probleeme toovad inimeste ellu kasvajalised haigused. On suur tõenäosus, et üks kolmest inimesest põeb oma elu jooksul vähki. Siiski esineb pärilikult geneetilise defekti kaudu edasiantavat vähki oluliselt harvem ‒ 5-10% kõikidest pahaloomulistest kasvajatest.
 Hematoloogia-onkoloogia kliinikus kasvas päriliku vähi konsultatsioon kui tegevus välja Eesti Geenivaramu rahvusvahelisest projektist, mida juhtis prof Andres Metspalu. Projekti aktiivsed täitjad olid teiste kolleegide kõrval dr Kristiina Ojamaa ja Olga Kostina. Tegevus konsultatsioonide näol algas 2008. a Raja tänaval nn päriliku vähi kabinetis. Viia Viirsalu, tollajal kliiniku ülemõde, korraldas uueks vastuvõtuks sobiliku logistika ja oli ise abiks vastuvõttudel. Kui alguses oli vastuvõtt kord kuus, siis ajas on vajadus järk-järgult kasvanud: konsultatsioonid toimuvad kahel-kolmel korral kuus.
Hematoloogia-onkoloogia kliinikus kasvas päriliku vähi konsultatsioon kui tegevus välja Eesti Geenivaramu rahvusvahelisest projektist, mida juhtis prof Andres Metspalu. Projekti aktiivsed täitjad olid teiste kolleegide kõrval dr Kristiina Ojamaa ja Olga Kostina. Tegevus konsultatsioonide näol algas 2008. a Raja tänaval nn päriliku vähi kabinetis. Viia Viirsalu, tollajal kliiniku ülemõde, korraldas uueks vastuvõtuks sobiliku logistika ja oli ise abiks vastuvõttudel. Kui alguses oli vastuvõtt kord kuus, siis ajas on vajadus järk-järgult kasvanud: konsultatsioonid toimuvad kahel-kolmel korral kuus.
Miks tullakse? Ikka suure murega. Perekonnas on keegi surnud vähki või on suguvõsa liikmetel mitmeid kasvajaid jne. Ja küsimus on: "Kas mina olen järgmine? Kuidas on minu väljavaated, isegi kui ma praegu millegi üle ei kurda?".
Konsultatsioon on tegelikult protsess, mis hõlmab inimese põhjaliku uurimise ja vajadusel geneetilise uurimise. Väga oluline on inimese mure selgitamisel mõista ka potentsiaalseid psühholoogilisi probleeme ning neile abi otsida. Kindlasti on oluline inimese senine terviseanamnees ja mõistetavalt ka perekonnaanamnees.
Geneetilise testi soovitus saab sündida, kui uurimisel tekib kahtlus päriliku vähisündroomi esinemisele ja viimase spetsiifilised geenid on teadaolevalt identifitseeritud.
Tuleb veel lisada, et päriliku vähi sündroomide kõrval on eristav nn perekondlik vähk. Viimane tähistab perekonnas kasvajatesse sagedast haigestumist, mis on pigem juhuslikult kujunenud olukord. Samas ei välistata ka sellise suguvõsa liikmetel kõrgemat riski haigestuda vähki.
Geneetilist testimist raskendab asjaolu, et erinevad geneetilised sündroomid võivad olla aluseks teatud ühe vähitüübi tekkele. Näiteks pärilik soolevähk võib olla põhjustatud adenomatoossest polüpoosist, Lynchi sündroomist, Petz-Jeghers´i sündroomist, juveniilse polüpoosi sündroomist. Samuti võivad mitmed geenid vastutada sama seisundi kujunemise eest.
Inimeste arusaamised pärilikkusest on erinevad. Enne testi tegemist on tähtis püüda selgitada testi tulemuse võimalikku mõju nii talle kui kogu perekonnale. Pärilik risk vähile võib mõjutada perekonnas sotsiaalseid suhteid ja suhtumisi. Paljud inimesed ei mõista geneetilise testimise potentsiaalset piiratust ja võivad loota n-ö liigset kasu.
Kui testis pärilikkusmarkerit ei leitud, on inimene rõõmus, aga talle ei saa paraku jätta muljet, et teda vähk üldse kunagi ei saa ohustada, küll aga on ta teiste inimestega samas riskiskaalas.
Kui testi tulemus on positiivne, järgneb ka perekonna osas arutelu, kuidas teistele perekonnaliikmetele tulemust edastatakse ja kas ka nemad soovivad uuringutele tulla. Ja väga oluline on inimesele, kes oma kõrgendatud haigestumisriskist teada saab, et mis saab edasi. Ameerika Kliinilise Onkoloogia Ühingul on kindel seisukoht, et kui test on määratud tervishoiuprofessionaali poolt, siis vastutab tema ka patsiendi edasise jälgimise korraldamise eest. Nii on soovijad alati oodatud tagasi oma muredega, aga ka vastavalt leitud riskile jälgimis-uuringuteks.
Lõpetuseks, usun, et on raske paremini väljenduda kui William Osler, keda ka personaliseeritud meditsiini isaks nimetatakse: "Cure sometimes, relieve often, and comfort always...We are not to get all we can out of life for ourselves, but to try to make the lives of others happier."
Prof Hele Everaus
Hematoloogia-onkoloogia kliiniku juhataja
Konsultatsiooniks tuleb võtta perearsti saatekiri ja broneerida vastuvõtt tel 731 9100. Konsultatsioonid toimuvad aadressil L. Puusepa 8.
Onkogeneetilistest konsultatsioonidest geneetikakeskuses
Kliinikumi geneetikakeskuses alustati onkogeneetiliste konsultatsioonidega aastal 2007. Enamasti on patsientide suunajateks olnud perearstid, günekoloogid ja onkoloogid, kuid loomulikult võib vajadusel saatekirja anda iga eriarst.

Onkogeneetiline konsultatsioon on
näidustatud kõikidele patsientidele, kelle haiguse või
perekonna anamneesis on viiteid, et tegemist võib olla
päriliku kasvajaga. Geneetiku konsultatsioon on eelkõige
näidustatud järgmistel juhtudel:
- patsiendi suguvõsas on esinenud mitmetel isikutel samatüübilisi kasvajaid;
- patsient on elu jooksul korduvalt haigestunud pahaloomulistesse kasvajatesse;
- kasvajate teke ebatavaliselt noores eas;
- mitmekoldeline vähkkasvaja samal isikul.
Enamik onkogeneetilisi konsultatsioone tehakse päriliku rinna- ja munasarjavähi kahtlusega patsientidele. Geenimutatsiooni tuvastamiseks saame kasutada erinevaid molekulaargeneetilisi analüüse. Uuringute taktika selgub konsultatsiooni käigus, olenevalt perekonnaanamneesist ja varem tehtud analüüsidest. Lisaks molekulaargeneetilistele uuringutele kasutame patsiendi isikliku haigusriski hindamiseks spetsiaalseid rahvusvaheliselt tunnustatud riskikalkulaatoreid.
Kui perekonnas on tuvastatud vähkkasvaja tekke kõrget riski põhjustav geenimutatsioon, siis saame nõustamist ja geeniuuringuid pakkuda ka vähki põdenud isiku lähisugulastele. Enamus pärilikke vähisündroome pärandatakse edasi autosoom-dominantselt, s.t. et mutatsiooni pärandumise tõenäosus patsiendi järglastele on 50%. Geeniuuringuid tehes saame tuvastada või välistada kõrge haigusriskiga inimesi, neid vastavalt nõustada ja korraldada mutatsiooni kandjate jaoks sobiliku jälgimisskeemi.
Alates käesolevast aastast saame pakkuda kompleksseid uuringuid ka Lynch´i sündroomi ehk päriliku mittepolüposse kolorektaalvähi kahtlusega perekondadele.
Geneetilisele konsultatsioonile suunaja ei pea muretsema konkreetsete geeniuuringute valimise või näidustuste pärast. Vastuvõtu käigus selgitame tarvilike analüüside mahu ning pereliikmed, kellele määrame esmased uuringud. Juhul kui vastuvõtul ei teki kahtlust päriliku vähisündroomi esinemisele suguvõsas, siis piirdub konsultatsioon patsiendi nõustamisega.
Dr Piret Laidre
ühendlabori Tartu geneetikakeskus
Geneetiku vastuvõtule saab pöörduda perearsti või eriarsti saatekirja alusel. Konsultatsioonid toimuvad nii Tartus, L. Puusepa 2 (vastuvõtu broneerimine tel 731 9491) kui ka Tallinnas, Hariduse 6 (vastuvõtu broneerimine tel 731 9170).
Geneetiku konsultatsioon, millal ja kellele?
Meditsiinigeneetika alguseks võib lugeda 1950ndaid, mil esimeste haiguste geneetilised seosed said seletuse. Kui 1956 tehti kindlaks inimese normaalne karüotüüp, hakkas meditsiinigeneetika jõudsalt arenema.
Eestis avati meditsiinigeneetika kabinet 1969. aastal Tartu Kliinilise Haigla juures. Sellest kabinetist on tänaseks välja kasvanud Tartu Ülikooli Kliinikumi geneetikakeskus filiaalidega Tartus ja Tallinnas.
Konsultatsioonile geneetikakeskusesse võivad patsiente suunata nii esmatasandi- kui ka eriarstid ning vanuse piire ei ole – on nii emaüsas olevad patsiendid kui vanaemad, -isad.
Sama lai skaala on ka näidustustel. Sünnieelselt tulevad patsiendid, kellel on suurem tõenäosus kromosoomihaigustele või kelle sugulastel on diagnoositud juba mõni pärilik haigus. Lapseea peamisteks probleemideks, mille põhjusi me aitame otsida, on vaimse arengu probleemid, lihashaigused, õpiraskused, epilepsia jne. Täiskasvanud pöörduvad meie poole enamasti lastetuse, neuroloogiliste-, kardiaalsete-, kopsuhaiguste jt. probleemide korral.
Onkoloogiliste haigetele teeme uuringuid päriliku soolevähi, rinna- ja munasarjavähi ning kilpnäärmevähi kahtlusel. Samuti on konsultatsioon näidustatud isikutele, kelle perekonnaanamnees on koormatud mitmete erinevate vähipaikmetega või haigestutakse pahaloomulistesse kasvajatesse suhteliselt noores eas.
Kuna sageli on geneetiliste uuringute tegemise kriteeriumid eriti teiste erialade arstidele suhteliselt keerulised, siis probleemsetel juhtudel soovitame alati geneetiku vastuvõtule suunamist. Konsultatsiooni ajal saame otsustada pärilikkusuuringute vajalikkuse ja mahu.
Järgmistes lehenumbrites tutvustame erinevaid geneetilisi konsultatsioone.
Dr Tiia Reimand
ühendlabori Taru geneetikakeskuse meditsiinigeneetik
Tartu Arstide Liidu ekskursioon Tallinna
Sellesügisene Tartu arstide ühine sõit Tallinna, viimase aasta kõige atraktiivsematesse paikadesse, toimus 13. oktoobril. Et huvilisi kogunes kiiresti enam kui üks suur 50-kohaline buss mahutada suudab, võeti lisaks väikegi. Ootused olid suured, kuid samas oli hinges ka kartus, kuidas ikka jõuab ühe päeva sisse mahutada botaanikaaia, teletorni ja lennusadama külastused. Aga hea tahtmise juures jaksab päris palju...
Et reisiseltskond oli päeva vara alustanud ja nii mõnigi kiirustades hommikueinest ilma jäänud, olid Põltsamaal pakutud äsja ahjust tulnud lihapirukad eriti maitsvad! Peale mõnusat pirukate nohistamist möödus sõiduaeg naabriga vesteldes märkamatult.
Teletorn avati 1980. aastal ja selle valmimine oli seotud Moskva olümpiamängude ajal Tallinnas toimunud purjeregatiga. Torn oli viimased kolm aastat külastajatele suletud, kuid sel suvel uues kuues ja kvaliteedis taas avatud. Väga sujuvalt liikuv lift viib torni tippu 49 sekundiga. Kui kaua kuluks 1050 trepiastme läbimiseks, seda võib igaüks ise oma võimeid teades välja arvutada.

Teletorni näitused pakuvad nii äratundmis- kui avastamisrõõmu. Videofilmid meenutavad torni ehituslugu, aga ka 1991. a. augustisündmuste pinget ja sellele järgnenud rõõmu Eesti taasiseseisvumisest. Põrandaakendele astudes võib katsetada oma kõrgusetaluvust. Multimeedia vahendeid kasutades saab salvestada oma esinemise telediktorina ning saata selle sugulastele, sõpradele - kellele ja kuhu iganes.
Botaanikaaias tervitas tohtreid botaanik Urmas Laansoo. Taimetarga üllatus oli suur kuuldes, kui vähe meil aega on varutud taimemaailma haruldustega tutvumiseks. Siiski oli võimalus kiigata nii troopika- kui lähistroopikamajja, uudistada äsjaavatud kaktuste näitust, osta Eestimaal kasvatatud viinamarju. Kiiremad jõudsid ka samblike, sammalde ja puitunud seente (puuseente) väljapanekut uudistama, kuid 650 roosisorti tuleb küll suvel imetlema tulla. Põnev oleks kindlasti külastada tarbetaimede aeda, kus koos ravim-, maitse- ja toidutaimed, kõndida 3,9 km pikkusel looduse õpperajal ning Kloostrimetsa soos laudteel, põigata korraks raamatukokku ning tutvuda herbaariumiga.
Reisi kõige suuremad ootused-lootused olid muidugi seotud lennusadamaga, mida mõne kuuga on külastanud tuhanded inimesed. See on suurepärane, et vahepeal rusuks muutunud vesilennukite angaaridest (ehitatud 1916–1917) on saanud tõeliselt nauditav haruldusi eksponeeriv ilus hoone. Lennusadama vanima eksponaadi auväärne tiitel kuulub muidugi Maasilinna laevavrakile. See on seni leitutest esimene Eesti päritolu laev, mis esindab 16. sajandi keskpaiga laevaehituskunsti. Tõmbenumber üks on aga kindlasti 1936. a. Inglismaal ehitatud ja 75 aastat vees olnud allveelaev Lembit ning selle sisemusega tutvumine. Elamus omaette! Kas kunagi jõuab tema kõrvale ka kusagil meresügavustes puhkav Kalev või osagi sellest, kes seda teab?
Elamusterohkelt väljasõidult õnnelikult tagasi Tartusse naasnud arstide veidi väsinud, kuid rahulolev reisiseltskond on aga kindlasti valmis kevadiseks retkeks.
Kaja Julge
lastekliiniku arst-õppejõud pediaatria erialal
Kliinikumi etteregistreerimiskeskus
Endise närvikliiniku maja (L. Puusepa 2) otsaakendes põlevad tuled varajastest hommikutundidest õhtuni välja. Kui varem asus neis ruumides neurointensiivravi osakond, siis nüüd toimetavad siin kliinikumi etteregistreerimiskeskuse töötajad.
„Kolisime siia tänavu aprilli keskel. Alguses me olime pisut kõhevil nende ruumide pärandi pärast, aga nüüd me oleme täiesti sisse elanud," ütleb etteregistreerimiskeskuse klienditeenindaja Sigrid Järve.
Kliinikumi etteregistreerimiskeskus alustas tööd 2004. aastal ja oli esimene omataoline telefonikeskus Eesti meditsiiniasutustes.

Keskuse töökorraldus
Praegu on keskuse tööülesanneteks koostada kliinikutest-teenistustest saadud andmete põhjal ambulatoorsete vastuvõttude graafikud ja broneerida patsientidele arsti või õe vastuvõtud.
Vanemklienditeenindajaga kokku töötab etteregistreerimiskeskuses 13 klienditeenindajat. „Minu tööülesanneteks on kliinikutega suhtlemine ja elektrooniliste vastuvõtugraafikute avamine," ütleb osakonna vahetu juht vanemklienditeenindaja Kristi Kesk.
Kaheksa aastaga on töömaht oluliselt kasvanud, keskuse loomise alguses broneeriti vastuvõtuaegu ainult L. Puusepa 1 a töötavatele eriarstidele, nüüd broneeritakse pea kogu kliinikumi ambulatoorsed vastuvõtud.
Päevas tuleb etteregistreerimiskeskusesse keskmiselt 1400 kõnet, millest vastatakse keskmiselt 1240-le. Kõige rohkem kõnesid on esmaspäeval ja teisipäeval ning ennelõunati. Analüüsi-marketingi teenistuse direktor Merje Tikk ütleb, et klienditeenindajate töögraafikute koostamisel arvestatakse, et hommikupoolikuti vastab kõnedele maksimaalselt 10 klienditeenindajat, õhtupoolikuti 3 ja hilisõhtul 1 klienditeenindaja. Kõnede ebaühtlane saabumine tekitab olukorra, kus vastata suudetakse umbes 88–90% kõnedest. Keskusesse helistava patsiendi kõne kestvus on keskmiselt 1,5 minutit, aga on ka kümneminutilisi ja pikemaidki kõnesid. Kui helistajaid on väga palju, siis kõigil soovijatel ei õnnestu keskusega isegi ühendust saada, sest telefonisüsteem võtab korraga ootele seitse helistajat.
Streiginädalad tõid etteregistreerimiskeskuse töötajatele tööd juurde. Kõnede arv kasvas eriti oktoobrikuu esimesel ja teisel nädalal. Streigi teise nädala esmaspäeval oli kõnesid üle 3000, siis suudeti vastata vaid 40%-le kõnedest. Patsiendid vajasid infot vastuvõttude toimumise ja ärajäämise kohta. „Õnneks lahenes olukord suhteliselt kiiresti, sest etteregistreerimiskeskus töötas maksimaalsel võimsusel, kui nii võib öelda," lisab Merje Tikk.
Suureks abiks keskuse töös on 2007. aastal rakendunud eHL, mida kõik keskuse töötajad üksmeelselt kiidavad. Tänu eHL-ile on aegade broneerimine tublisti lihtsamaks ja selgemaks muutunud. Näiteks ei saa patsiendile korraga ühele erialale mitut broneeringut teha ja nähtavad on kõik tema olemasolevad broneeringud.
Suhtlemine patsientidega
Tihtipeale küsitakse etteregistreerimiskeskuse telefonilt teiste tervishoiuasutuste aadresse või perearstide telefoninumbreid. Siinkohal tuleks meenutada, et sellise info saamiseks on olemas mitmesugused muud infokanalid.
Samuti ei saa keskuse klienditeenindajad nõu anda meditsiiniküsimustes, sest neil puudub vastav pädevus ja väljaõpe (helistada tuleks nt perearsti nõuandetelefonil 1220).
Kõnedest, mis etteregistreerimiskeskusse laekuvad, võiks terve raamatu kirjutada. On nii üliviisakaid helistajaid kui ka selliseid, kelle jutt trükimusta ei kannata – hoolimata asjaolust, et kõik kõned lindistatakse ja enne kõne algust sellest helistajat ka informeeritakse. Kõnede lindistamise eesmärk on parem teenindus ja arusaamatuste vältimine. Kõnelindistuste põhjal analüüsitakse ka klienditeenindajate tööd: kuidas kiiremini ja arusaadavamalt anda patsiendile oluline info edasi.
Viimasel ajal on väga palju venekeelseid helistajaid, mõnel päeval isegi pooled kõikidest kõnedest. Inglisekeelseid kõnesid tuleb päeva jooksul kaks-kolm. Ka hiina keeles on üritatud kõneleda, õnneks leidis inimene endale siiski inglisekeelse tõlgi.
Interneti teel vastuvõtuaja broneerimise võimalust kasutab päevas keskmiselt 100 patsienti. Patsiendid ja perearstid ootavad pikisilmi kaasaegset internetikeskkonda, kus nad saaksid ise sobiva eriarsti ning aja valida.
Mõnikord soovivad patsiendid keskuse klienditeenindajatelt lisaks vastuvõtuaja broneerimisele ka mitmesugust muud infot saada. Näiteks päritakse, et milline on kliinikumis kõige parem naistearst või psühhiaater või kas üks või teine doktor on ikka piisavalt pädev. Sellisele küsimusele vastatakse alati ühtemoodi: „Meil on kõik arstid head!"
Suhtlemine kliinikumi töötajate ja perearstidega
Lisaks patsientidele suhtleb etteregistreerimiskeskus ka kliinikumi töötajatega, et koostada vastuvõtugraafikud. Hea tulemuse tagab ladus koostöö: „Oluline on, et kliinikud edastaksid õigeaegselt graafikute info ning et graafikud oleksid kogu aeg avatud. Seda kõike tehakse patsiendile osutatava kvaliteetse teenindamise nimel," ütleb Merje Tikk.
Probleemiks on vastuvõttude ärajäämised ja teatamata muudatused. Kuna vastuvõtugraafikud on pikalt ette avatud, siis tuleb muudatusi paratamatult ette, sest arstidel tuleb töölähetustel ja koolitustelgi käia. Kliinikumi kehtiv kord näeb ette, et sellised vastuvõtud tuleb asendada. Kuna see pole alati võimalik, siis tekivadki olukorrad, kus osa patsiente tõstetakse ümber ning osadele jääb ka aeg teatamata. Patsiendid seda aga ei mõista.
Samas peavad klienditeenindajad pisiasjadeni tundma kõikide arstide vastuvõttude ja erialade spetsiifikat: nt milline arst võtab vastu vaid patsiente põlveprobleemidega ja milline labajala küsimustes, kellele sobivad inglisekeelsed patsiendid ning kellele venekeelsed.
Kristi Kesk lisab, et vastavalt kliinikumis kehtivale korrale annab kabineti õde esmases vastuvõtus juba käinud ja tagasikutsutud patsiendile uue vastuvõtuaja ise, sest tema teab patsiendi probleeme ning saab anda täpselt sellise aja, mis on patsiendi ravi seisukohalt vajalik. Ja siis ei pea ka patsient endale uut aega ise otsima.
„Etteregistreerimiskeskus on analüüsi-marketingiteenistuse osakond, mis paikneb eraldi teistest registratuuridest. Seega ei saa keskuse klienditeenindajaid paluda arstikabinetti midagi ütlema minna või mõnda ravidokumenti tuua," rõhutab Kristi Kesk.
Perearstidele pakub kliinikum eraldi nn Cito vastuvõtuaegu, mille järele on suur nõudlus. Cito vastuvõtuajad avatakse 7 tööpäeva ette ning süsteemi eesmärk on tagada kiiremat arstiabi vajavatele patsientidele lühem ooteaeg. Cito aegadele saavad broneerida patsienti vaid perearstid ja teised eriarstid, kes teavad patsiendi probleemi ja vajadust. Kahjuks ei arvesta perearstid alati selle vastuvõtu eesmärgiga ning broneerivad aja patsiendile, kes kiiremat eriarsti konsultatsiooni võib-olla ei vajagi. „Näiteks möödunud suvel oli korduvalt olukordi, kus cito-patsient lihtsalt ei tulnud kohale. Ju ei olnud siis vajadus nii suur," nendib Merje Tikk.
Etteregistreerimiskeskus soovib arstidele südamele panna, et aegu broneeritakse saatekirja alusel Patsiendid väidavad tihti, et arst käskis aja juba kinni panna ja küllap kunagi tuleb ka saatekiri, kuid samas ei mäleta patsient enam, millisele erialale oli tarvis broneering teha.
Lõpetuseks
„Me püüame inimesi alati ära kuulata, nende muresid mõista ja meie pädevuses olevaid lahendusi pakkuda," ütleb staažikas klienditeenindaja Anu Joosu. „Näiteks soovis üks lapsevanem oma kolmele lapsele nelja erineva arsti vastuvõtte ühel ja samal päeval. Ikka proovime vastu tulla ja aidata. Kuigi jah, tööpäeva õhtuks on kõik meeled täiesti väsinud."
Ene Selart
Kliinikumi etteregistreerimiskeskuse telefonil 731 9100 (E-R 07.30-18.00) broneeritakse patsiente kliinikumi arstide-õdede vastuvõttudele.
Vastuvõtu tühistamiseks on eraldi telefoninumber 731 9099, et patsiendid saaksid kergemini ühendust ja loobumisest paremini teatada. Seejärel saab vabanenud aega pakkuda mõnele teisele patsiendile, kes seda väga vajab. Samuti on loobumisest teatamine abiks arsti tööaja planeerimisel.
Interneti teel on võimalik eriarsti vastuvõtule aega broneerida kliinikumi kodulehe kaudu (www.kliinikum.ee).
Kliinikumi infotelefon on 731 8111 (E-P 8.00-19.00). Sellelt numbrilt saab infot kliinikumi struktuuriüksuste ja hospitaliseeritud patsientide kohta. Patsientide terviseandmed on delikaatsed isikuandmed ja neid informaatorid ei edasta.
Lood elust enesest
Helistaja kiidab klienditeenindaja kaunikõlalist häält ja lisab mesimagusalt: „Ja millised teie silmad veel olla võivad ..." Helistaja ind jahtub hetkega, kui klienditeenindaja tuletab patsiendile meelde, et kõik kõned salvestatakse.
Vastuvõtuaega on küsitud dr Cito juurde.
Helistab vanem härrasmees, kes hästi ei näe ja vastuvõtuaja kirjapanemiseks ulatab telefonitoru oma prouale sõnadega: „Oot, oot ma hästi ei näe, naine paneb minu eest kirja." Mammi võtab toru vastu sõnadega „Oot, oot ma hästi ei kuule." Kolme peale saadakse ikka kuidagi hakkama ja arsti vastuvõtuaeg saab kirja pandud.
Klienditeenindaja küsib vanemalt patsiendilt „Kes teid saadab?", soovides vastusena kuulda patsienti eriarstile suunava arsti nime. Vanem härrasmees vastab sügava rahuga: „Ei saada mind keegi, ma ise tasakesi bussiga tulen."
Vene rahvusest patsient püüab end eesti keeles arusaadavaks teha ja põhjendada, miks tal on tarvis nahaarsti vastuvõtule pääseda: „Minul jalg, jalal konn...noh, eesti keeles, kuidas öeldakse – vist kilpkonn...? Vilunud klienditeenindaja Evelin Haidak sai õnneks aru, et tegemist on konnasilmaga.
Meesterahvas broneerib abikaasale arstiaega. Klienditeenindaja pärib, et millal on teie naine sündinud. „Vaat, ma sünniaastat ei mäleta, aga kindlasti on ta ahvi aastal sündinud," kõlab vastus.
Konverents Praderi-Willi sündroomist
Eesti Praderi-Willi Sündroomi Ühing koos Eesti Lastearstide Seltsiga pidas 2. novembril lastekliiniku auditooriumis II Praderi-Willi sündroomi (PWS) teaduslik-praktilise konverentsi. Auditoorium kogunes pilgeni rahvast täis – esindatud olid patsientide vanemad ning lähedased, arstid, füsioterapeudid, logopeedid, psühholoogid jt erialade esindajad üle kogu Eesti.
Konverentsi kavas oli viis ettekannet, neist kaks väliskülalistelt Inglismaalt. Dr. Anthony Isles Cardiffi Ülikooli neuroteaduste ja vaimse tervise uurimise instituudist rääkis sellest, mida on võimalik õppida ja uurida loommudelitelt PWS-i kohta. Proua Jackie Waters esindas Ühendkuningriigi Praderi-Willi sündroomi assotsiatsiooni ning tegi põhjaliku ülevaate organisatsiooni kujunemisest, rollist PWS-iga isikute elukvaliteedi parandamisel ning rõhutas toimiva organisatsiooni tähtsust ka uurimistöös. Professor Katrin Õunap jagas oma kogemusi ja vanemate reaktsioone negatiivse uudise edastamisel, teema ärgitas auditooriumi elavale arutelule – olid ju saalis need, kes negatiivse uudise vastu on pidanud võtma. Dr. Eve Õiglane-Šlik tegi ülevaate sellest, millised on olnud arengud sündroomi käsitluses eelmisest konverentsist (5 aastat tagasi) tänaseni rõhutades krutsiaalsena dieedist kinnipidamise tähtsust. Dr. Tiina Stelmach aga andis põhjaliku ülevaate võimalustest PWS-iga inimeste taastusraviks ning nentis, et taastusravi planeerimisel on äärmiselt tähtis teada, mida konkreetse sündroomiga inimesed vajavad.
Praderi-Willi sündroomi põhjuseks on isapoolselt päritud 15. kromosoomi pika haara väikesel alal (15q11-13) paiknevate geenide mitteavaldumine. Kõige sagedasem põhjus geenide mitteavaldumiseks on ala "kaotsiminek" (deletsioon) viljastumise käigus. Võib ka juhtuda, et puuduolev isapoolne ala asendatakse emalt päritud materjaliga (uniparentaalne disoomia (UPD)). Väga harva on geenide mitteavaldumise põhjuseks keerukad ümberkorraldused selles piirkonnas.
PWS-i iseloomustavad järgmised tunnused: toitmisprobleemid vastsündinueas (enamus vastsündinuid vajab sondiga toitmist) ja väga madal lihastoonus (konnaasend), kiire kehakaalu lisandumine pärast 12. elukuud - rahuldamatu söögiisu ja sellest tingitud liigsöömine ning rasvtõve kujunemine enne 6. eluaastat, tüüpilised näojooned, sootunnuste arengu häire, lühike kasv ja väikesed labakäed ja –jalad, motoorse arengu ja kõnearengu hilistumine, käitumishäired (armastavad rutiini, ei talu muutusi, jonnakad), hilisemad õpiraskused ja sageli kerge või harvem mõõduka vaimse arengu mahajäämuse kujunemine. Lugemis- ja kirjutamisoskus on PWS-iga inimestele enamasti jõukohane, üsna lootusetu on olukord aga matemaatika ja abstraktse mõtlemisega. Samas on nad tihti väga edukad aladel, mis nõuavad paigalistumist ja head tähelepanu nagu pusled, sõnaotsingumängud, õmblemine, joonistamine, värvimine.
Eestis sünnib igal aastal keskmiselt üks PWS-iga vastsündinu (sündroomi levimus Eestis 1:10532 elusalt sündinud vastsündinu kohta). Enamasti diagnoositakse häire vastsündinueas, kuid iseloomuliku kliinilise pildi põhjal on võimalik sündroomi kahtlustada ka juba üsasiseselt. Sündroomi esialgne diagnoosimine põhineb DNA metülatsioonitestil, edasised geneetilised uuringud on vajalikud sündroomi tekkemehhanismi täpsustamiseks (deletsioon, UPD jt).
Kõige tõsisemaks terviseprobleemiks on PWS-ga inimeste jaoks rasvtõbi, mis oluliselt halvendab nende üldist igapäevast toimetulekut ja on seotud teiste terviserikete tekkega. Murranguliseks osutus avastus, et PWS-iga inimestele on iseloomulik kasvuhormooni puudulikkus. Viimasel aastakümnendil on oluliselt paranenud PWS-iga inimeste elukvaliteet tänu kasvuhormooni asendusravile – raviga alustatakse esimesel eluaastal ning jätkatakse vähemalt noorukieani. Vaatamata edukale kasvuhormoonravile vajavad PWS-iga lapsed järjepidevat füsioteraapiat, logopeedilist abi ning asjatundlikku toitumisalast nõustamist.
Eve Õiglane-Šlik
lastekliiniku arst-õppejõud neuroloogia erialal
Uus angiograaf
Radioloogiakliiniku angiograafia osakond sai sügise hakul uue angiograafi. Selle eelkäija oli üheteistkümne tööaastaga teenindanud ligi 20 000 patsienti ning tänuväärselt oma aja ära elanud.
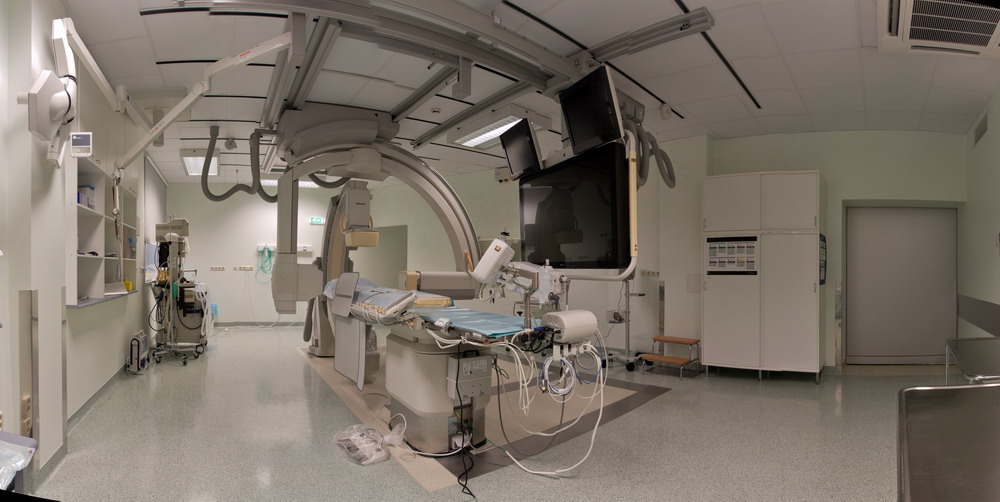
Uus angiograaf Allura Xper Philipsilt on multifunktsionaalne ning täisdigitaalne, ühildudes täielikult PACS-iga (pildipank). Angiograaf võimaldab digitaalset subtraktsiooni kogu keha ulatuses, on lamedetektoritega ja kaheprojektsiooniline. Lisandunud on uusi võimalusi, nt programm veresoonesisese metallstendi visualiseerimiseks ja rotatsioonangiograafia . Angiograafi juurde kuuluvad lisaseadmetena integreeritud automaatsüstal; intravaskulaarne ultraheli ning suur monitor, millel arst saab jälgida tehtavaid protseduure ja operatsioonivalgusti, mis loob valmiduse kohapeal operatsioonide või hübriidprotseduuride tegemiseks.
Põhiosa angiograafi tööst moodustab koronaararterite uurimine ja ravi. Näiteks tehti 2011. aastal üle 1000 koronaarangioplastika ning neist 270 haigel oli tegemist sulgunud ja müokardi infarkti põhjustanud koronaararteri avamisega.
Esimese südame sondeerimise Eestis tegi dr Ernst Kõo 1966. aastal. Peagi jätkas seda tööd dr Jüri Väli, kellest sai angiokardiograafia juurutaja Eestis. Tänapäevases mõistes võeti angiograafia Maarjamõisa haiglas kasutusele 1975. aastal, kui operatsiooniplokki osteti esimene „tõeline" angiograaf. Koronaarangioplastikaga alustas prof Jaan Eha 1982. aastal Tallinnas, mis oli tollal veel suhteliselt uus ravimeetod ka maailma mastaabis.
Angiograafia osakonnas uuritakse-ravitakse aastas ligikaudu 3000 patsienti, kellest 60-70 on lapsed. Ka kaasasündinud südameriketega lastest umbes pooltel tehakse korrigeeriv raviprotseduur.
Lisaks teevad angiograafia osakonnas südame kateeterablatsioone veel ka südamekliiniku kolleegid dr Rain Paju ja dr Rein Kolk. Aastas ablateeritakse väga heade tulemustega umbes 100 supraventrikulaarset tahhükardiat. Aktiivselt on interventsioonaalkardioloogina tegev ka dr Märt Elmet.
Angiograafia osakonna juhataja dr Toomas Hermlin nendib, et angiograafia tähtsus ja vajadus on kliinilises praktikas aastatega üha suurenenud ning lihtsast diagnostikavahendist on saanud tõhusalt töötav „kirurg".
Töö angiograafia osakonnas käib 12 tundi päevas ja töövälisel ajal on olemas 24/7 valve kardioloogiliste haigete erakorraliseks raviks. Ööpäevas võetakse vastu keskmiselt 14-20 patsienti, kellest pisemad on vastsündinud. Kõige vanem patsient on olnud aga 98-aastane.
Dr Toomas Hermliniga
vestles Ene Selart
Angiograafia osakonna töö arvudes (2011)
3078 patsienti,
neist 2280 koronarograafiat,
- 1065-el koronaardilatatsioon;
- kasutatud 1600 koronaarstenti;
- 260 primaarset PTKA-d.
63 laste südamerikete uuringut, neist
- 42 interventsiooni.
149 kateeterablatsiooni.
171 perifeersete arterite angioplastikat.
Neurointerventsioone 5, neist
- esmakordselt kaks embolektoomiat ajuarterist.
Kasutatud 286 liitrit kontrastainet.
5 röntgentoru töötasid kokku 20 450 minutit.
Jana Lass pälvis tunnustuse
 Arstiteaduskonna päevadel sai Ravimitootjate Liidu 2012. aasta stipendiumi kliinikumi apteegi kliiniline proviisor ja TÜ mikrobioloogia instituudi 4. a doktorant Jana Lass.
Arstiteaduskonna päevadel sai Ravimitootjate Liidu 2012. aasta stipendiumi kliinikumi apteegi kliiniline proviisor ja TÜ mikrobioloogia instituudi 4. a doktorant Jana Lass.
Eesti urogünekoloogide konverents ja koolitus
Kliinikumi naistekliiniku arstide eestvedamisel toimus 21. septembril Eesti esimene urogünekoloogia ja vaagnapõhjakirurgia konverents. Sellele eelnenud päeval tegi prof Aleksandr Popov (Venemaa) kliinikumis näidisoperatsioone vaagnapõhjaorganite prolapsi (VOP) ja uriinipidamatuse raviks.
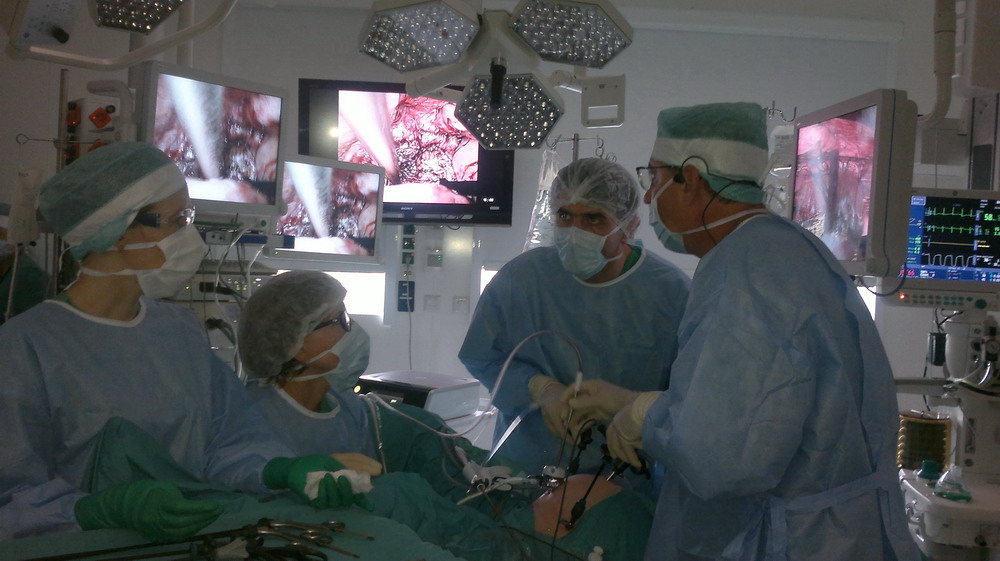
Naiste vaagnapõhjaorganite probleemide käsitlemisel saavad kokku mitu eriala: tervisemure võib olla nii günekoloogiline, uroloogiline, proktoloogiline kui ka neuroloogiline. Naistekliiniku arst-õppejõud Tiiu Hermlini sõnul tahetaksegi tulevikus areneda selles suunas, et erinevad distsipliinid teeksid omavahel rohkem koostööd ja patsiente oleks võimalik konsulteerida erialade vahel.
Konverentsi korraldamisel oli silmas peetud interdistsiplinaarsust ning esinema oli kutsutud külalisi erinevatest maadest üle Euroopa: dr J-P. Roovers Hollandist („Retsidiveeruv VOP"), dr P. Tommola Soomest („Vestibuliidi kirurgiline ravi"), dr Z. Pilsetniece Lätist („Naise vaagnapõhja funktsioonihäirete hindamine ultraheli ja urodünaamiliste uuringute abil") jne.
Dr Hermlin rõhutab, et lisaks kirurgilisele tööle on tähtis ka teavitustöö patsientide hulgas. Naised ise on üha julgemad kurtma vaagnapõhja allavajest tingitud (uriini- ja roojapidamatus, häiritud suguelu) probleeme. Nüüd peaks tegema rohkem selgitustööd selles vallas, kuidas seda kõike ennetada. Naised peaksid hoiduma suurte raskuste tõstmisest, haiguse korral olema valmis oma elustiili muutma ja võimlema ning mitte ainult lootma kirurgilisele abile. Kliinikumis on väga hea koostöö tekkinud taastusravi arstidega, tänu kellele on võimalik osasid patsiente aidata ka ilma kirurgilise sekkumiseta.
Vaagnapõhja kirurgilist korrektsiooni saab teha nii vaginaalselt kui ka abdominaalselt. Prof Popovi näidislõikused olidki erinevate lähtumisviisidega: vaginaalne tupeseinte toestamine võrksüsteemi abil ja laparoskoopiline kolposakropeksia. Ühte meetodit ei saa eelistada teisele, valikul tuleb lähtuda patsiendist ja patoloogia olemusest.
Prof Aleksander Popovil oli näidislõikuste tulemuste üle hea meel: „Kui patsient sind operatsioonijärgsel päeval haiglakoridoris tantsima kutsub, siis on see arsti jaoks puhas rõõm." Prof Popovile meeldis väga ka naistekliiniku töökorraldus, et siin mitte ainult ei näidata töötegemist, vaid seda ka päriselt tehakse. „Üleüldse ei ole tähtsad puhtad seinad, iseavanevad uksed või noored ning nägusad arstid, tähtis on rahulik ja toimekas töökeskkond," jääb ta kogetuga väga rahule. Günekoloogia osakonna juhataja Ülle Kadastik jäi samuti näidisoperatsioonidel nähtuga väga rahule: „Professor oskas operatsioonide keerulised detailid lihtsaks ja selgeks teha."
Vaagnapõhja korrigeerivaid laparoskoopilisi operatsioone on prof Popov viimaste aastate jooksul teinud umbes 500. Ta rõhutab, et kui arst lahendab patsiendi probleemi, siis peab ta kaaluma mitmeid võimalusi ja mitte valima seda varianti, mis on arsti jaoks kõige mugavam. Tagasihoidlikult lisab ta, et tema tehtud operatsioonid ei ole loomulikult elupäästvad, aga kui inimene vabaneb uriinipidamatusest ja teistest kaasnevatest vaevustest, võib see tema jaoks olla suur õnn.
Ene Selart
Lastekirurgia osakond 50
4. septembril 1962. aastal loodi Tartus Toome Haavakliinikus lastekirurgia osakond, kuigi palatid laste raviks kirurgia osakonnas olid avatud juba enne Teist maailmasõda. Esimeseks osakonnajuhatajaks sai dr Bernhard Maarits, tema järel peagi prof Karl Kull ning 1964. aastal dr Meeri Liivamägi. Alates 1978. aastast kuni Tartu Ülikooli Kliinikumi loomiseni oli lastekirurgia osakonnajuhataja dr Eda-Ann Värimäe. 2000. aastast kuni tänaseni on seda tööd jätkanud dr Karin Varik, samast aastast on osakonna vanemõeks Tatjana Oolo. Varasemalt on osakonnas vanemõdedena töötanud Liidia Lehtsaar, Ilme Raid, Maie-Õie Kuldmäe ja Mare Tõruvere.
Esimeseks osakonnajuhatajaks sai dr Bernhard Maarits, tema järel peagi prof Karl Kull ning 1964. aastal dr Meeri Liivamägi. Alates 1978. aastast kuni Tartu Ülikooli Kliinikumi loomiseni oli lastekirurgia osakonnajuhataja dr Eda-Ann Värimäe. 2000. aastast kuni tänaseni on seda tööd jätkanud dr Karin Varik, samast aastast on osakonna vanemõeks Tatjana Oolo. Varasemalt on osakonnas vanemõdedena töötanud Liidia Lehtsaar, Ilme Raid, Maie-Õie Kuldmäe ja Mare Tõruvere.
Väga suure panuse lastekirurgia õpetamisse ja arengusse on andnud kauaaegne Tartu Ülikooli dotsent Uudo Reino.
Osakonnas ravitakse kaasasündinud väärarenguid, kirurgilisi haiguseid ja tegeletakse vigastuste diagnostika ning kirurgilise raviga, lisaks haavainfektsioonide ja põletuste raviga. Lastekirurgiale on iseloomulik multidistsiplinaarsus: nii abdominaal- kui ka torakaalkirurgia, ortopeedia, uroloogia, onkoloogia jne.
Läbi ajaloo on osakonnas keskmiselt aastas ravil viibinud 1300 patsienti. Operatsioonide arv on tänaseks kahekordistunud (400-lt 900-ni) ning keskmine voodipäevade arv kahanenud üle kolme korra (14-lt 3,6-ni). Suremus, mis osakonna alguspäevil oli 1,1% on nüüd langenud 0,001%-ni. Kõik need tulemused on saavutatud koostöös teiste erialade spetsialistidega.
Ravitööd on osakonnas tehtud erineva voodikohtade arvuga (20-60), tänaseks on see vähenenud 12 voodikohani. Vastavalt sellele on muutunud arstide arv (3-9), praegu töötab osakonnas 5 arsti.
Aastate jooksul on osakonnas juurutatud mitmeid oma aja kohta eesrindlike ja Eestis esmakordseid ravi- ja uurimismeetodeid, nt silastik kile kasutamine gastroskiisi puhul, kusepõie ekstroofiaga laste erinevad operatsioonimeetodid, laparoskoopiline kirurgia, põletushaiguste ravi, laserkirurgia ja trauma ning ortopeedilise patoloogiaga laste kaasajastatud käsitlus.
silastik kile kasutamine gastroskiisi puhul, kusepõie ekstroofiaga laste erinevad operatsioonimeetodid, laparoskoopiline kirurgia, põletushaiguste ravi, laserkirurgia ja trauma ning ortopeedilise patoloogiaga laste kaasajastatud käsitlus.
Osakonnas on alati väärtustatud koostööd välispartneritega. Nõukogude ajal olid head sidemed Moskva erinevate lastekirurgia spetsialistidega, taasiseseisvumise ajal tekkis tihe koostöö Helsingi ülikooli, seejärel Salzburgi ning Aarhusi ülikoolidega. Laserravi-alal toimub suhtlus Berliini ja Barcelona keskustega.
Vanemõde Tatjana Oolo tunneb heameelt ja uhkust osakonna õendustöötajate üle: „Inimesed väärtustavad ennast ja patsienti ning see on innustanud neid ka õppima." Osakonna 15-st õest on 14-l kõrgharidus.
1976. aastal asus osakonda õpetajana tööle Linda Kiho, et lapsed haiglas olles koolitööst maha ei jääks. Praegu töötab osakonnas tegevusjuhendajana Eda Amon, kes aitab nii lapsi kui lapsevanemaid, sest mängu kaudu võib avastada nii mõnegi mure või aidata seda leevendada. Sagedaseks külaliseks on ka Dr Kloun. Lastekirurgia osakonnas on kõik üks meeskond: inimestena ollakse võrdsed, nii arstid, õed kui ka hooldajad, samas töötades patsiendiga lähtub igaüks oma tööülesannetest ja pädevusest.
Lastekirurgia osakonnas on kõik üks meeskond: inimestena ollakse võrdsed, nii arstid, õed kui ka hooldajad, samas töötades patsiendiga lähtub igaüks oma tööülesannetest ja pädevusest.
Osakond soovib tänada kõiki endisi töötajaid, kolleege ja toetajaid, ilma kelleta poleks tänase tasemeni jõutud.
Ene Selart
Sirje Viilup 75
 Kui Sirje Viilup 25 aasta eest Maarjamõisa haiglasse ametiühingu juhatusse tööle tuli, siis ütles talle toonane Tartu Kliinilise Haigla peaarst dr Jaan Lepp: „Teie kõige suurem viga on parteipileti puudumine."
Kui Sirje Viilup 25 aasta eest Maarjamõisa haiglasse ametiühingu juhatusse tööle tuli, siis ütles talle toonane Tartu Kliinilise Haigla peaarst dr Jaan Lepp: „Teie kõige suurem viga on parteipileti puudumine."
Enne seda oli ta veerandsada aastat Tartu Linna Stomatoloogia Polikliinikus hambaarstina töötanud. Ametit oli ta sunnitud vahetama töös kasutatavate kemikaalide suhtes tekkinud allergia pärast. „Vaat, paberite suhtes mul veel allergiat välja ei ole kujunenud," muigab Sirje Viilup.
Ametiühingu tööga sai alustatud juba 1965. aastal. „Ja ma pole siiamaani sealt välja saanudki," täiendab juubilar. Praegu on Sirje Viilup Maarjamõisa Haigla Ametiühingu juhatuse esinaine, mis on üks viiest kliinikumis tegutsevast ametiühingust. Ühingul on liikmeid 250. Palgaläbirääkimistel esindatakse põhiliselt hooldajaid ja teenistujaid.
Sirje Viilupil on väga südamel tervishoiusüsteemis töötavate hooldajate ja teenistujate töötingimused ja palgaküsimused, mis arstide-õdede nõudmiste kõrval eriti välja ei paista. Eestis kavandatav tervishoiutöötajate palgatõus on hooldajate jaoks väga väike. „Teate, mul on piinlik sellest inimestele rääkidagi!" ütleb Viilup.
Ametiühingu juhina on ta organiseerinud tööseaduse ja -tervishoiu koolitusi, sest inimeste teadmised seadusandlusest on tagasihoidlikud. Lisaks toimuvad igal aastal liikmetele ekskursioonid, võimaluse korral toetatakse rahaliselt pikaajalise haiguse või matuste korral.
Kliinikumi Leht

