Kliinikum astub sammu rohelisema haigla suunas
 Tartu Ülikooli Kliinikum alustab Euroopa Liidu keskkonnajuhtimise ja -auditeerimise süsteemi rakendamist.
Tartu Ülikooli Kliinikum alustab Euroopa Liidu keskkonnajuhtimise ja -auditeerimise süsteemi rakendamist.
2019. aastal otsustas Tartu Ülikooli Kliinikum rakendada keskkonnajuhtimissüsteemi, et hinnata oma tegevuse kulutõhusust ökoloogilise jalajälje mõistes ning käia ühte sammu kogukonna ootuste ja huvidega. Et tänapäeval ollakse üha teadlikumad inimese tegevuse lühi- ja pikaajalisest mõjust keskkonnale, on sellest tingitult ootused ka kõikidele organisatsioonidele, sh haiglate keskkonnaalasele teadlikule käitumisele.
Euroopa Liidu keskkonnajuhtimise ja -auditeerimise süsteem (Eco-Management and Audit Scheme, EMAS) on keskkonnajuhtimise vahend, mis on mõeldud organisatsioonide keskkonnategevuse hindamiseks ja täiustamiseks. EMAS süsteem loodi Euroopa Parlamendi ja nõukogu määruse alusel 1993. aastal ja algselt keskendus see vaid suurte tööstusettevõtete hindamisele. Määruse täiendamise järgselt on selle rakendamise ulatus laienenud kõikide sektorite organisatsioonidele (sh ülikoolid, ministeeriumid, ametkonnad, haiglad).
Eestis on EMAS registreeringu omandanud Keskkonnaministeerium, Keskkonnaamet, AS Tallinna Vesi ja Enefit Green AS Iru elektrijaam. Ühelgi haiglal Eestis veel vastavat registreeringut pole, kuid Euroopas on sellise keskkonnajuhtimissüsteemi rakendanud 85 haiglat Austrias, Saksamaal, Hispaanias, Prantsusmaal, Itaalias, Küprosel ja Tšehhis. Teiste riikide haiglate kogemused kinnitavad, et haiglasüsteemides on hulganisti valdkondi, kus saab vähendada keskkonnamõju ning hoida kokku samas ka kulusid. EMAS-kohase keskkonnajuhtimissüsteemi rakendamine haiglates näitab, et selle kasutusele võtmine võimaldab tuvastada ja vähendada keskkonnareostuse valdkondi, vähendada ressursside tarbimist, vee ja elektri tarbimise ning prügiveo kulusid, kontrollida ohtlike jäätmete käitlemist jne. Oluline on siinjuures see, et EMAS aitab kliinikumil süsteemselt ja plaanipäraselt keskkonnategevust oma töötajatele, patsientidele kui ka avalikkusele tutvustada ning neid ka aktiivselt kaasata. EMASit rakendanud organisatsioonid peavad koostama avaliku keskkonnaaruande, mis pakub hea võimaluse kõikidele huvirühmadele oma keskkonnategevuse tulemuslikkust tutvustada.
EMASi juurutamiseks läbib kliinikum keskkonnaosakonna eestvedamisel mitmeid etappe, sealhulgas praeguse keskkonnaalase tegevuse analüüsi ja parendusplaani koostamise, uudse keskkonnapoliitika rakendamise, mis kõik viib loodetavasti 2020. aastal selleni, et Tartu Ülikooli Kliinikumile omistatakse esimese haiglana Eestis EMAS registreering.
EMASi rakendamist Tartu Ülikoolis Kliinikumis toetab Keskkonnainvesteeringute Keskus.
Triin Arujõe
Keskkonnaosakonna juhataja
Kliinikum korraldas heategevusliku jõulumüügi
 Tartu Ülikooli Kliinikum korraldas 11. detsembril peamaja galeriis jõulumüügi, et haiglas viibivad patsiendid ning tiheda töögraafikuga töötajad saaksid osta meelepäraseid jõulukaupu kohapeal. Müügikohtade eest saadud tulu annetati Tartu Ülikooli Kliinikumi Lastefondile.
Tartu Ülikooli Kliinikum korraldas 11. detsembril peamaja galeriis jõulumüügi, et haiglas viibivad patsiendid ning tiheda töögraafikuga töötajad saaksid osta meelepäraseid jõulukaupu kohapeal. Müügikohtade eest saadud tulu annetati Tartu Ülikooli Kliinikumi Lastefondile.
Kliinikumi Leht vahendab müüjate tänusõnu nii müügi korralduse osas kui ka kliinikumi töötajatele ja patsientidele, kes müüdavat kaupa uudistasid ja ostsid.
Teiste seas võttis vaevaks seda oma müügilett üles ka kopsukliiniku kollektiiv, kes annetas heategevuseks ka kogu müügiga teenitud tulu – kokku 350 eurot.
Dr Piret Kibur: Idee osaleda jõulumüügil tuli mul kohe, kui kuulutust märkasin. Ka minu kolleegid olid rõõmuga nõus kaasa lööma. Igaüks meie jõulumüügi meeskonnast andis oma panuse ning isegi üks osakonnas viibiv patsient heegeldas müügi tarbeks väikesi loomakesi ja kuusekaunistusi.
Kopsukliiniku müügialalt kadusid kiirelt söödavad kaubad – piparkoogid, vahvlid, muffinid. Samuti haihtusid kaunistatud küünlad, kaardid ja muu käsitöö. Paljudele ostlejatele pakkus rõõmu õnneloos.
Kopsukliiniku müügile aitasid kaasa Riina Kubja, Moonika Ilves, Kaija Tammekivi, Marina Lazareva, Siiri Puru, Marina Jegorina, Merily Kook, Kristiina Saksniit, Nelli Salõkina, Birgit Vatter. On tore, et kolleegid leidsid võimaluse teha ettevalmistusi oma vabast ajast!
Kliinikumi Leht
Kliinikumi külastas WHO Gruusia tervishoiuspetsialistide delegatsioon
 6. detsembril külastas Tartu Ülikooli Kliinikumi müokardiinfarktiregistrit Gruusia Terviseministeeriumi ja rahvusliku rahvatervise instituudi mittenakkuslike haiguste (noncommunicable diseases) spetsialistide delegatsioon. Gruusia spetsialistid tutvusid WHO Gruusia ja Eesti kontorite koostöös korraldatud õppevisiidi käigus Eesti e-tervise põhimõtetega ja mittenakkuslike haiguste elektrooniliste andmestutega. Visiidi eesmärk oli koguda infot ja soovitusi Gruusia tervise valdkonna infosüsteemide arendamiseks.
6. detsembril külastas Tartu Ülikooli Kliinikumi müokardiinfarktiregistrit Gruusia Terviseministeeriumi ja rahvusliku rahvatervise instituudi mittenakkuslike haiguste (noncommunicable diseases) spetsialistide delegatsioon. Gruusia spetsialistid tutvusid WHO Gruusia ja Eesti kontorite koostöös korraldatud õppevisiidi käigus Eesti e-tervise põhimõtetega ja mittenakkuslike haiguste elektrooniliste andmestutega. Visiidi eesmärk oli koguda infot ja soovitusi Gruusia tervise valdkonna infosüsteemide arendamiseks.
WHO spetsialistidele tutvustati erinevate haiglate ja perearstide tarkvarasid, samuti tutvusid nad Tervise Arengu Instituudi andmebaasidega ning külastasid Sotsiaalministeeriumit.
Tartusse tulid väliseksperdid tutvuma müokardiinfarktiregistri loomise ja tööga ning e-tervise ja andmete liikumisega laiemalt. Samuti külastati Geenivaramut, kust saadi ideid vastsündinute seireprogrammide arendamiseks nt fenüülketonuuria ennetamiseks. Müokardiinfarktiregistris nägid külalised, kuidas tehnilise platvormi toel reaalne register on tekkinud, mida see sisaldab ning kuidas neid andmeid kasutatakse.
„Külalised tundsid huvi müokardiinfarktiregistri loomise üksikasjade vastu, sest sellist registrit Gruusias hetkel pole, kuid oleks soov seda luua. Kuna soov on Eesti kogemust Gruusias rakendada, olid õppevisiidil osalenud huvitatud sellest, kuidas register praktiliselt töötab: kes, kuidas ning millistel tingimustel registrisse andmeid sisestavad; milline on registri andmekoosseis ehk registreeritavad tunnused ning statistika. Samuti huvitas külalisi Tartu Ülikooli Kliinikumi ja riikliku andmekogu korraldus ja seosed ning tunti huvi, kas sama (eHL) platvormi saab kasutada erinevate registrite tegemiseks,“ kommenteeris Gruusia kolleegide visiiti müokardiinfarktiregistri direktor Gudrun Veldre.
Kliinikumi tutvustas Gruusia delegatsioonile juhatuse liige Kati Korm. Praktilise demonstratsiooni müokardiinfarktiregistri toimimisest tegi kliinikumi õpperuumis informaatikateenistuse projektijuht Kadi Pruks.
Kliinikumi Leht
Meditsiiniinformatsiooni koolitused 2020. a I poolaastal
14. jaanuar
9.00–12.00, L. Puusepa 2, ruum 227
Kirjanduse otsingu strateegia ülesehitamine, teostamine ja dokumenteerimine.
Põhimõisted. Küsimuse sõnastamine. Terminite määratlemine. Otsingustrateegia ülesehitamine, terminite kasutamise võimalused . Otsingustrateegia teostamine. Lõpliku strateegia kontrollimine. Otsingu dokumenteerimine. Praktilised harjutused.
28. jaanuar
9.00–12.00, L. Puusepa 2, ruum 227
Kirjanduse otsing kliinikumi tõenduspõhise meditsiini andmebaaside (EBM Collection) põhjal
Ülevaade kliinikumi meditsiiniinfo keskusest ja andmebaasidest. Infootsingu põhimõisted andmebaasides. Tõenduspõhine meditsiin (EBM). PICO-meetod ja selle rakendamine küsimuse püstitamisel. EBM, OVID Medline, PubMed, liitotsing, MesH, tõenduspõhine info (Clinical Queries). Praktilised harjutused.
11. veebruar
13.00–16.00, L. Puusepa 2, ruum 227
Baaskoolitus kliinikumi andmebaaside kasutamiseks ja tõenduspõhise meditsiini informatsiooni leidmiseks ning hindamiseks
Ülevaade kliinikumi meditsiiniinfo keskusest ja andmebaasidest. Infootsingu põhimõisted andmebaasides. Tõenduspõhine meditsiin (EBM). PICO-meetod ja selle rakendamine küsimuse püstitamisel. Otsingu tulemuste hindamine ja dokumenteerimine.
10. märts
14.00–16.00, L. Puusepa 2, ruum 227
Hea uurimisküsimuse moodustamine. Uus!
Milline on hea uurimisküsimus? Abivahendid (PICO, PICOT jne) küsimuse täpseks sõnastamiseks. Uurimisküsimuse arendamine otsingustrateegiaks (PubMed).
Koolitus on praktilise suunitlusega.
Eesti haigekassa infopäev kliinikumis

5. detsembril toimus kliinikumis Eesti Haigekassa raviarveldussüsteemi PHIS infopäev, kus osalesid kõikide Tartu Ülikooli Kliinikumi haiglate raviarvelduste spetsialistid ning Põlva ja Lõuna-Eesti haigla ravijuhid. Haigekassa esindaja Kaljo Poldov tutvustas uut ravi rahastamise lepingu planeerimise, muudatusettepanekute esitamise, lepingu täitmise jälgimise ja kontaktide haldamise infosüsteemi. Kliinikumi raviarvelduse osakonna vanemspetsialist Külliki Klaar tutvustas osalejatele omakorda elektroonilise haigusloo infosüsteemi eHL uusi raviarvelduse töölaudu ja töövooge.
Kliinikumi Leht
Lastepsühhiaatria vastuvõttude korraldusest
Aina enam räägitakse laste vaimsest tervisest ning psühhiaatrilise abi kättesaadavusest, mistõttu küsis Kliinikumi Leht psühhiaatriakliiniku arst-õppejõult Reigo Reppolt mõned küsimused.
Kuidas jõuavad noored psühhiaatri vastuvõtule?
Eestis pääseb lastepsühhiaatri ning vaimse tervise õeambulatoorsele vastuvõtule ilma saatekirjata, kuid sageli on suunajad teised arstid, lastekaitsetöötajad või haridustöötajad. Valveolukorras tuleb noori erakorraliselt psühhiaatri (mitte tingimata lastepsühhiaatri) juurde ka politsei poolt saadetuna mõne ägeda situatsiooni lahendamiseks. Tuleb tähele panna, et kui noor jõuab psühhiaatri juurde politsei saatel, siis on küsimus tervisliku seisundi ehk psüühilise seisundi hindamises, millel ei ole näiteks väärtegudega seotud karistusega mingit seost.
Kes veel tervishoiutöötajatest on kaasatud laste vaimse tervise meeskonda?
Vaimse tervise ala asjatundjatega, nii psühhiaatri, psühholoogi, vaimse tervise õe ning ka sotsiaaltöötajaga toimuvad kohtumised vastavalt vajadusele. Sõltuvalt seisundist vajavad noored erinevat tuge. Tänapäeval liigume me järjest rohkem selles suunas, et nõustamine ning esmane psühhosotsiaalne toetus on noorukitepsühhiaatria süsteemis vaimse tervise õdede roll ning psühhiaatri ülesandeks on diagnostika, uuringute määramine, uuringuandmete tõlgendamine, ravimeeskonna juhtimine, raviprotsessi jälgimine ning vajadusel teiste võrgustikku kuuluvate inimestega suhtlemine noore tervisega seotud informatsiooni saamiseks ning edastamiseks. Eesmärgiks on lisaks klassikalisele farmakoteraapiale käivitada prosotsiaalsed muutused, mida nooruk ja pere vajavad keskkonnas paremini toime tulemiseks. Tuleb mõista, et vaimse tervise häirete põhjused ei ole enamasti konkreetsed, vaid pigem mitme häirele aldistava asjaolu kokkulangemise tulemused.
Kui suureks väljakutseks te peate probleemsete laste ja noorte ravimist?
Kui rääkida konkreetselt käitumishäirete ravist, siis on see kindlasti kogu tervishoiu- ja sotsiaalsüsteemile väga palju väljakutseid esitav häirete grupp, kus ravitulemused aastakümnete jooksul on paranenud mõõdukalt. Lihtsalt käitumishäire ei ole ühegi ravimi kasutamise näidustuseks, kuid ravimitega saab mõningal määral mõjutada impulsiivsust, agressiivsust, tundekontrollivõimet, ärevust jne. Konkreetselt käitumishäirete psühhosotsiaalseks raviks on välja töötatud erinevaid teraapiamooduseid, millest Eestis on kasutusele võetud multidimensionaalne pereteraapia ehk MDFT. Nimetatud meetod on statistiliselt olulise efektiivsusega käitumishäirega seotud probleemide leevendamisel ning lahendamisel. Mõnikord võib käitumishäirega noore rehabilitatsioonis olla oluline takistada tal füüsiliselt uute tegude toimepanemist ning korraldada tema elu struktureeritult ning loovalt viisil, mis koduses keskkonnas ei pruugi olla võimalik. Eesti tingimustes on selleks loodud kinnise lasteasutuse teenus. Ükski teraapiameetod ei ole siiski imerelv käitumishäiretega noorte aitamisel, sest iga teraapiaprotsess eeldab sügavaid muutuseid noore ning perekonna toimimises, uskumustes, ideedes ning probleemilahendusoskustes; mõnikord on aga väga raske omaks võtta uut malli turvalisemalt tunduva vana käitumisstrateegia asemel. Kuigi ratsionaalselt saavad kõik aru, et näiteks alkoholi kasutamine on alaealise normaalset noorusea arengut kahjustav, sh sageli saab sellest aru ka noor ise, siis sellegi poolest jätkub sageli oma ja teiste turvalisust ning arengut kahjustav käitumine.
Abistajate ülesanne on siis arenemisjärgus olevale noorele näidata, et on olemas mõtestatud, turvaline ning rahuldust pakkuv elu väljaspool sõltuvusainetest, vägivallast ning kriminogeensest käitumisest tiinet keskkonda ning julgustada ja suunata noori neid muutuseid enese sees ja ümber ette võtma.
Kliinikumi Leht
Kogukonna ämmaemandus Inglismaal (Community Midwifery)
 Ämmaemandusabi arendusseminaril osales kogemuste jagamise eesmärgil ka eestlannast ämmaemand Marrit Kanna, kes töötab ämmaemandana Inglismaal. Praegu töötab Marrit Kanna Manchesteri Ülikooli St Mary´s haiglas, kus näiteks 2018. aastal võeti vastu 11 000 sünnitust ning sünnitajatele abi osutamiseks on 20 sünnitustuba. Ent enne haiglatööle minemist töötas ta pikalt kogukonna ämmaemandana, kelle üheks tööülesandeks olid ka sünnitusjärgsed koduvisiidid.
Ämmaemandusabi arendusseminaril osales kogemuste jagamise eesmärgil ka eestlannast ämmaemand Marrit Kanna, kes töötab ämmaemandana Inglismaal. Praegu töötab Marrit Kanna Manchesteri Ülikooli St Mary´s haiglas, kus näiteks 2018. aastal võeti vastu 11 000 sünnitust ning sünnitajatele abi osutamiseks on 20 sünnitustuba. Ent enne haiglatööle minemist töötas ta pikalt kogukonna ämmaemandana, kelle üheks tööülesandeks olid ka sünnitusjärgsed koduvisiidid.
Fotol: Marrit Kanna (keskel) koos kollegidega - ämmaemand Kassie Bateson´i ja dr Sarah Hamilton´iga
„Kogukonna ämmaemandus sisaldab rasedusaegset jälgimist, loenguid lapseootel peredele, kodusünnitust, sünnitusjärgseid koduvisiite, tööd noortega, kontratseptsiooninõustamist jm. Inglismaa praktika on selline, et madala riskiga rasedad ei käi haiglas vastuvõttudel, ämmaemandusabi teenuste osutamiseks on välja töötatud kogukonna ämmaemanduse piirkonnad. Igas piirkonnas on oma meeskond, mis koosneb neljast kuni kaheksast ämmaemandast,“ tutvustas Kanna. Kogukonna ämmaemandad teevad oma tööd kodulähedastes tervisekeskustes, perearstikeskustes ning ämmaemandusabikeskustes. „Ämmaemand vastutab ja juhib madala riskiga lapseootel naise jälgimist ning on tihedas koostöös arstidega, kaasates neid vastavalt vajadusele,“ rääkis Marrit Kanna. Nimetatud keskustes toimub rasedusaegne jälgimine ning vajadusel ka sünnitusjärgne kontroll. Enamasti tehakse sünnitusjärgset kontrolli kodus, ent sünnitanud naine võib alati ka ise tagasi pöörduda.
Kogu rasedusaegne jälgimine algab esmase vastuvõtuga ämmaemanda juures. „Ideaalis võiks see toimuda 12. rasedusnädalal. Ämmaemand teeb naisele riskianalüüsi, mis sisaldab nii elu- ja terviseanamneesi kogumist, meditsiinilist ja sotsiaalise tausta analüüsi kui ka vaimse tervise ja sotsiaalsete probleemide analüüsi. Riskianalüüsi käigus selgub, milline raseduse jälgimise mudel sellele naisele sobib ning kas lapseootel naisel on näidustusi, et minna arsti juurde või mitte. Praktika näitab, et enamik naisi on madala riskiga ning jälgimine saab jätkuda ämmaemanda juures, kuid näiteks südameprobleemidega või mõne muu arsti jälgimist vajava näidustuse puhul kuuluvad naised arsti vaatevälja,“ tutvustab Kanna. Esmasrase peab vastuvõtul käima kogu raseduse jooksul umbes kümme korda, korduvraseduse korral käiakse ämmaemanda vastuvõtul umbes seitse korda. Raseda jälgimine toimub nii keskustes kui ka koduvisiidina. Ämmaemanda jälgimisel on lubatud raseduse ülekandmist mitte enam kui kaks nädalat.
Marrit Kanna sõnul on sünnitusjärgsed koduvisiidid osa tavapärasest ämmaemanda tööst. „Esimese koduvisiidi teeb ämmaemand kohe esimesel päeval pärast ema ja lapse koju kirjutamist haiglast. Visiit kestab tund aega ning selle peamine eesmärk on toetada naist tema igapäevastes tegevustes – enesega toimetulek, vastsündinu hooldus, rinnaga toitmine,“ selgitas Marrit Kanna. Järgmine visiit toimub, kui laps on viie päeva vanune ning kolmas visiit juba kümne päeva vanuse lapse juurde. Lapse viiendal elupäeval tehtud visiit sisaldab kaalumist, ainevahetushaiguste sõeluuringut imetamisnõustamist ning ema toimetuleku toetamist. Vajadusel jälgib ämmaemand ema ja vastsündinut kuni 28 päeva. Sel perioodil on lisaks eelpool toodule olulised ka ema ja lapse turvalisuse, toimetuleku ja sotsiaalse heaolu aspektide jälgimine, millesse vajadusel kaasatakse politsei- ning sotsiaaltöötaja. 28 päeva ehk vastsündinu perioodi möödumisel antakse ema ja lapse tervise jälgimise üle perearstile.
Kogukonna ämmaemanduse kasulikkus
• Hea kättesaadavus kodukoha lähedal
• Tuttav „oma“ ämmaemand (või meeskond) kogu raseduse ja sünnitusjärgsel perioodi – usaldus ja järjepidevus
• Parem ja efektiivsem planeerimine
• Turvaline kohanemine ja toimetulek – sünnitusjärgne koduvisiit
• Rahulolu teenusega – positiivne tagasiside perede ning ämmaemandate poolt
Kliinikumi Leht
Kliinikumi audioloog Sandra Vill panustab kooliõpilaste kuulmistugevuse uuringusse
 Tartu Ülikooli Kliinikumi kõrvakliinik osaleb Eesti kuulmisteravuse uuringus, mille eesmärk on selgitada välja, kuidas kuulevad lapsed erinevaid helisagedusi. Uuringu eestvedajaks on Tallinna Ülikool ning see viiakse läbi koostöös MTÜga Audiere ja Eesti Audioloogia Seltsiga.
Tartu Ülikooli Kliinikumi kõrvakliinik osaleb Eesti kuulmisteravuse uuringus, mille eesmärk on selgitada välja, kuidas kuulevad lapsed erinevaid helisagedusi. Uuringu eestvedajaks on Tallinna Ülikool ning see viiakse läbi koostöös MTÜga Audiere ja Eesti Audioloogia Seltsiga.
Rahvusvahelised audioloogid ja kõrvaarstid on täheldanud, et noorte kuulmisteravus langeb, mistõttu otsitakse vastust, kuivõrd esineb kuulmislangust Eesti noorte hulgas.
10 minutilise audiomeetrilisel sõeluuringul kogutakse andmeid kuulmisteravuse kohta tuhandelt õpilaselt üle Eesti. Kuuldeläve uurimiseks tuleb õpilastel kõrvaklappidest kuulata erinevaid sagedusi ning täita küsimustik muusika kuulamisharjumuste ja tugeva heliga kohtades viibimise kohta. Oma tulemuste kohta saavad õpilased koheselt ka tagasisidet.
Sandra Vill, Tartu Ülikooli Kliinikumi kõrvakliiniku audioloog: Käiku on läinud koostööna Tallinna Ülikooli, Tartu Ülikooli Kliinikumi ja Audiere vahel Eesti noorte kuulmisuuring, mis proovib kaardistada koolinoorte kuulmist ja kuulmisharjumusi ning leida kas ja kui suur mõju võib olla kõval muusikal kuulmisele.
Viimasel ajal on õnneks väga aktuaalseks saanud kuulmishügeenist rääkimine – kui palju võiks päevas klappidega muusikat kuulata, kus peaks kõrvatroppe/klappe kandma, kui kõva heli on liiga kõva – ning üha rohkem on täheldatud müra ja just kõva muusika mõju varasele kuulmislangusele ehk kuidas see mõjutab just noorte kuulmist. Kontsertidel ja klubides võib helitase olla tihti 100 detsibelli ringis, mida võiks kuulata vaid 15 minutit. Mida kauem sellises müras olla, seda suurem tõenäosus on kuulmist kahjustada.
Valju muusika pidev kuulamine võib mõjutada sisekõrvas olevad karvarakke, mis võib tekitada tinnitust (kohin või vile kõrvus või peas) ja/või ajutist või isegi jäädavat kuulmiskahjustust. Seda võib võrrelda näiteks muruplatsiga: kui värskelt murulapilt kõnnib keegi paar korda üle, tallatakse all murupinda, kuid suure tõenäosusega muru siiski kasvad seal edasi. Kui aga pidevalt mitmed inimesed sealt üle käivad, murupind ei kasva tagasi ja jääb püsivalt kahjustatud. Sama on kõva müra ja karvarakkudega – kui pidevalt muusikat väga valjult kuulata ei pruugi kuulmine taastuda ja jääb jäävalt kahjustatud.
Tinnituse puhul võib kõrvus või peas kuulda vilinat või kohinat, mis nii mõnelgi on lühiajaliselt olnud peale kontserti või kõva muusika kuulamist. See võib aga muutuda jäävaks, kui kõrv on saanud püsivalt kahjustada, ning võib tekitada ebameeldivustunnet ja stressi, kuid see ei ole ise mingi haigus. Tinnitus on tihti sümptom kuulmislangusele, kuigi seda ei pruugi tavalisest kuulmistestist välja lugeda. Tinnituse jaoks pole otsest ravi ning sellega elamine on nii mõnegi jaoks raske, kuid selle mõju on võimalik vähendada. Tinnitus võib olla esimene märk kuulmisprobleemist.
Järjest rohkem uuritakse ka just kõrvaklappide mõju kuulmisele ning on leitud, et mida kauem kuulata muusikat klappidega (rohkem kui kolm tundi päevas), seda suurem on tõenäosus kuulmisprobleemide tekkeks. Sellest tuli ka huvi uurida Eesti koolinoorte kuulmist ja kui palju võivad nemad olla mõjutatud, eriti kuna statistika Eesti noorte kohta puudub. Selle uuringu läbi ei saa me mitte ainult aimu, kuidas Eesti koolinoorte kuulmine on võrreldav välismaa koolinoortega, vaid saame ka paremaks teha ennetustööd, levitada teadlikkust heast kuulmishügeenist, avastada kuulmisprobleeme varem ning kõige selle läbi arendada ka audioloogiat kui eriala Eestis.
Dr Pilleriin Soodla kaitses doktoritööd
 22. oktoobril kaitses Pilleriin Soodla filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Newly HIV infected people in Estonia: estimation of incidence and transmitted drug resistance“ („HIV esmasdiagnoosid Eestis: esmashaigestumise ja ülekantud ravimresistentsuse hindamine“).
22. oktoobril kaitses Pilleriin Soodla filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Newly HIV infected people in Estonia: estimation of incidence and transmitted drug resistance“ („HIV esmasdiagnoosid Eestis: esmashaigestumise ja ülekantud ravimresistentsuse hindamine“).
Juhendajad: professor Irja Lutsar (dr. med. (arstiteadus), TÜ bio- ja siirdemeditsiini instituut) ja infektsioonihaiguste dotsent Matti Maimets (knd (meditsiin), TÜ kliinilise meditsiini instituut).
Oponent: professor Cristina Mussini, Head of Department, Department of Infectious Diseases and Tropical Medicine, University of Modena and Reggio Emilia, Itaalia.
Kokkuvõte
Viimaste aastakümnetega on HIV infektsioon muutunud maailma üheks olulisemaks rahvatervise probleemiks. UNAIDSi andmetel oli 2018. aastal nakatunud hinnanguliselt 37 miljonit inimest maailmas. Eestis on HIV nakatumine püsinud üks kõrgemaid Euroopa Liidus juba aastaid. Töö üldine eesmärk oli kirjeldada HIV epideemia olukorda Eestis, selleks kaasati Eesti HIV-positiivsete isikute andmebaasi (E-HIV) kõik patsiendid, et uurida demograafiliste näitajate muutumist ajas. Kõik 2013. aastal esmasdiagnoositud juhud kaasati hiljutise nakatumise, HIV esmashaigestumuse (Prejeani matemaatiline meetod) ja ravimresistentsuse uuringusse. Hindasime HIV alatüüpide ning ravimresistentsusmutatsioonide esinemist ning fülogeneetilise analüüsiga uurisime ülekande klastrite esinemist.
2013. aastal diagnoositutest olid hiljuti nakatunuid 36%. Prejeani matemaatilise meetodi järgi oli HIV esmashaigestumus Eestis 2013a. 625 võimalikku ülekannet, olles oluliselt suurem kui 325 ametikult diagnoositud juhtu. Meie arvates kasutatud matemaatiline meetod ülehindab võimalikke ülekannete arvu. Eestis levib endiselt haruldane HIV-1 alatüüp CRF06_cpx moodustades 83% viirustest. Kõik CRF06_cpx viirused on omavahel geneetiliselt seotud, demonstreerides levikut Eesti piires. Ülekande klastritesse koondus 25/224 (11%) viirustest, mis on oluliselt madalam teistest riikidest. Vaatamata oluliselt suurenenud antiretroviirusravi kasutusele on ülekantud ravimresistentsuse osakaal stabiilne, kõige olulisem on mutatsioon K103N. Resistentsusmutatsioonidega viiruste hulgas esines ainult mõni transmissiooni-paar, mis näitab, et resistentsuse kohorte ei ole.
Kokkuvõttes soovitame oluliselt laiemat testimist haaratud piirkonnas (Tallinn, Ida-Virumaa) koos kokkupuute eelse profülaktika (PrEP) kättesaadavusega. Hiljuti nakatunute avastamine esmasdiagnoositute hulgas peaks olema regulaarne järelevalve osa, peegeldades epideemia kulgu tõenäoliselt kõige paremini ja täpsemini. Soovitame võimalusel testida resistentsust diagnoosimise hetkel või säilitada veri hilisemaks testimiseks viroloogilise ravi ebaõnnestumise korral.
Juhendaja, dr Matti Maimets: Kes teeb see jõuab: doktoritöö valmimise ajal oli Pilleriin arst-õppejõud Tartu Ülikooli Kliinikumis, assistent ülikoolis ja tippjuht partnerhaiglas. Lisaks sellele kasvatas kahte poega. Imetlusväärne!
Migreeni ravi võimaldab oluliselt elukvaliteeti parandada
 Närvikliiniku vanemarst-õppejõud dr Mark Braschinsky tutvustab migreeni kaasaegset käsitlust ning peavalukliiniku töö põhimõtteid.
Närvikliiniku vanemarst-õppejõud dr Mark Braschinsky tutvustab migreeni kaasaegset käsitlust ning peavalukliiniku töö põhimõtteid.
Mis eristab migreeni teistest peavalu tüüpidest?
Migreen on kõige sagedasem neuroloogiline haigus. Ühtlasi on tegemist kõige kulukama haigusega, mida on näidanud mitme sotsiaalmajanduslikke mõjusid hindavate uuringutega – Euroopas on selleks olnud hiljutine Eurolight projekt. Näiteks on arvutatud välja, et migreeni kulu ühiskonnale on suurem, kui selliste tuntud neuroloogiliste haiguste nagu hulgiskleroos, epilepsia ja Parkinsoni tõbi kokku.
Migreeni diagnostika põhineb anamneesi ja kliinilise pildi hindamisel ning tüüpilistel juhtudel ei vaja täiendavaid uuringuid. Tüüpilised aurata migreeni hood kestavad 4 kuni 72 tundi. Valu on kõige sagedamini ühepoolne, pulseeriv, mõõdukalt tugev kuni väga tugev ning sellega kaasuvad valgus-, müra-, lõhnade talumatus, iiveldus, oksendamine. Samuti ei talu inimene hoo ajal ka tavalisemat igapäevast liigutamist ja eelistab olla liikumatu – eelistatult pikali. Lisaks aurata migreenile on haigusel mitmeid alavorme, millest kõige tuntum on auraga migreen. Sel juhul eelneb valule või esineb valufaasi alguses nn „aura“, mille all mõeldakse neuroloogiliste sümptomite (kõige sagedamini nägemishäirete) järk-järgulist (minutite jooksul) arenemist, millest vähemalt üks sümptom on lateraliseeruv ehk ühepoolne. Tüüpiline aura taandub ise kuni tunni aja jooksul.
Lisaks ülalkirjeldatud fentüüpilistele erinevustele on teada, et migreenil võib olla ka tüsistusi, mis pole omased muudele esmastele peavaludele. Näitena võib tuua migrenoosset ajuinfarkti. Peab mainima, et ajuinfarkti suurenenud riskiga seostub kindlalt vaid auraga migreen. Samuti on tegemist olulisel määral inimeste elukvaliteeti alandava haigusega, millega kaasneb ka sotsiaalne stigmatiseerimine.
Millal on migreeni korral vaja pöörduda arsti poole?
Lühidalt sellele küsimusele vastates on põhjus arstile pöördumiseks lihtne – kui migreen hakkab negatiivselt mõjutama inimese elukvaliteeti.
Kuna ka kõige kergema migreenivormiga on sage asjaolu, et käsimüügi ravimid migreeniatakke piisavalt ei leevenda ning tuleb kasutada migreenispetsiifilisi valuvaigisteid, mis on aga Eesti Vabariigis retseptiravimid, siis õige ravimi kasutamine eeldab korrektselt püstitatud diagnoosi. Juba sel põhjusel on vajalik arstlik konsultatsioon.
Harvade migreeni atakkide korral piirdubki ravi sageli ainult hooravimite kasutamisega. Kui aga migreenihoogude sagedus kasvab (rahvusvaheliste ravijuhiste kohaselt vähemalt nelja päevani kuus), siis tuleb tõsiselt kaaluda medikamentoosset profülaktilist ravi. Kindlasti on see farmakoloogilise ravi põhiosa juhtudel, mil migreen on muutunud krooniliseks – s.t inimesel esineb vähemalt 15 peavaluga päeva kuus, millest vähemalt 8 on migrenoossed ning see seisund püsib vähemalt 3 järjestikuse kuu jooksul.
Nii väga sagedase episoodilise kui ka kroonilise migreeniga toimetulekuks vajab inimene enamasti süstemaatilist käsitlust, mis tähendab koostööd peavalu „meeskonnaga“, kuhu kuuluvad lisaks peavaludele spetsialiseeruvale neuroloogile ka peavaluõde, neuropsühholoog ja füsioterapeut. Sellist valmisolekut saavad pakkuda peavaludele spetsialiseeruvad keskused. Tartu Ülikooli Kliinikumis töötab peavalukliinik, kus kõik need spetsialistid on olemas ning see keskus täidab Euroopa Peavalu Föderatsiooni poolt väljatöötatud soovitusliku peavalualase tervishoiuteenuse kõige kõrgema etapi kriteeriume.
Milline on migreeni kaasaegne käsitlus?
Rahvusvaheline kogemus transplantatsiooniprogrammist
 Tartu Ülikooli Kliinikumi kirurgiakliiniku uroloogia ja neerusiirdamise osakonna arst-õppejõud Priit Veskimäe osales Hollandis rahvusvahelisel koolitusel „International Donor Surgery & Organ Perfusion Masterclass 2019“. Koolitusel osalemist finantseeris kliinikumi arendusfond.
Tartu Ülikooli Kliinikumi kirurgiakliiniku uroloogia ja neerusiirdamise osakonna arst-õppejõud Priit Veskimäe osales Hollandis rahvusvahelisel koolitusel „International Donor Surgery & Organ Perfusion Masterclass 2019“. Koolitusel osalemist finantseeris kliinikumi arendusfond.
Osalesin 28.–30.oktoobril Hollandis Leideni ülikoolihaiglas rahvusvahelisel kursusel International Donor Surgery and Organ Perfusion Masterclass. Kursusel osales 24 inimest, kellest pooled olid pärit Hollandist, kuna see on kohustuslik kursus neile, kes soovivad Hollandis transplantatsioonimeeskondade töös osaleda. Lisaks oli osalejaid Šveitsist, Sloveeniast, Poolast, Hiinast, Venemaalt, Saksamaalt. Lektorid olid tunnustatud kirurgid Hollandist, Saksamaalt ja Inglismaalt.
Esimesel päeval tuletati meelde kadaveerse organdoonori käsitluse põhiprintsiibid, toodi näiteid võimalikest anatoomilistest iseärasustest neeru ja maksa eemaldamisel ja tutvustati transplantatsiooniprogrammi Hollandis. Üllatav fakt oli minu jaoks see, et suur osa (koguni 70%) Hollandi organdoonoritest on üle südameseiskuse surnud doonorid (Donation after Circulatory Death – lühend DCD) ja nende neerusiirikute funktsioon on võrreldav ajusurmas doonoritelt (Donation after Brain Death – lühend DBD) eemaldatud siirikute omadega. Seni pole Eestis DCD käsitluse kaudu organdoonoreid olnud. Spekulatsioonide põhjal oleks Eestis sobivaid DCD doonoreid aastas umbes 5, mis teeks 10 kadaveerset neerusiirdamist ja see on umbes 20–30% aastasest neerusiirdamiste koguarvust ja 20% neerusiirdamise ootelehel olevatest patsientidest. Kui Soome riigi näitel tehtud kalkulatsioonid arvesse võtta, siis üks neerusiirik, mis töötab 20 aastat, säästab riigi raha veidi üle 1 miljoni euro võrreldes hemodialüüsiga ehk siis 10 siirdamisega oleks säästetud 10 miljonit eurot, rääkimata patsientide elukvaliteedi ja elulemuse paranemisega seotud aspektidest tingitud kasust. Seega,iga organsiirdamine on suur väärtus ja kindlasti tasuks ka Eestis DCD programmi käivitamise suhtes tööd teha.
Teine koolituspäev algas praktilise osaga, kus neljastes gruppides viidi läbi koos juhendajaga neerude, maksa ja pankrease eemaldamine. Päeva teises pooles käsitleti neeru ja maksa perfusioonimasinate tööpõhimõtteid ja viimaste uuringute tulemusi, millele järgnes tuline diskussioon oma ala ekspertide vahel erinevatest siirdamiskeskustest. Põhiprobleemiks olemasolevate uuringute puhul toodi välja konkreetse parameeteri puudumine, mille alusel võiks järeldada, et normotermiline maksa masinperfusioon on parem kui hüpotermiline masinperfusioon või masinperfusioon on parem, kui külmas konteineris säilitamine ilma masinperfusioonita.
Kolmanda päeva hommikul toimus praktiline osa maksa ja neeru perfusioonimasinatel. Iga osaleja sai ise proovida erinevatele perfusioonimasinatele organite ühendamist. Kõige parema mulje perfusioonimasinatest jättis Oxfordi ülikoolihaiglas väljatöötatud normotermiline maksasiiriku perfusioonimasin, kuhu ühendatakse kõik Oxfordi ülikoolihaigla maksasiirikud enne siirdamist. See teeb võimalikuks siirdamisi planeerida päevasele ajale, hinnata maksafunktsiooni sapiproduktsiooni alusel ja organit siirdamiseks ette valmistada, luues nn tavapärase füsioloogilise keskkonna maksasiirikule, lisades perfusioonimasinas pidevalt voolavale oksügeneeritud verele sapihappeid ja insuliini. Oxfordi transplantatsioonikirurgi väitel on hetkel kasutuskogemus ja tulemused olnud normotermilise maksaperfusiooniga sedavõrd head, et Prantsusmaal on riiklik ettekirjutis ühendada kõik maksasiirikud normotermilisele masinperfusioonile enne siirdamist.
Koolituse põnevaima ettekande tegi Londoni King’s College Hospital´is töötav Peruu päritolu transplantatsioonikirurg Hector Vilca-Melendez, kes teostab maksa ja peensoole siirdamisi lastel. Tegemist on kirurgiga, kes viis läbi 2018. aasta juulis Euroopa esimese elusdoonorilt eemaldatud organitega tehtud kombineeritud maksa ja peensoole siirdamise 4-aastasele tüdrukule. Doonoriks oli lapse ema, kellelt eemaldati osa peensoolt ja maksa. Operatsioon oli edukas ja tüdruk elab tänaseni. Vestlesime dr Vilca-Melendeziga pikemalt ja oli põnev kuulata tema meeldejäävamaid lugusid seoses siirdamistega. Tegemist oli ülimalt sõbraliku, avatud ja hea huumorimeelega kirurgiga.
Väiksema grupiga läbiviidud koolituste üks suur eelis ongi võimalus luua kontakte erinevate keskuste spetsialistidega. Näiteks dr Vilca-Melendezilt sain soovitusi, milliseid transplantatsioonikeskuseid oleks enese arendamiseks kasulik kindlasti külastada ja lisaks sain hollandlastelt kutse tulla nende DCD programmiga tutvuma – seega oli igati kasulik ja motiveeriv koolitus, millest uusi teadmisi ammutada.
Dr Priit Veskimäe
Kirurgiakliiniku arst-õppejõud uroloogia erialal
Kopsuvähi akadeemiline teadusuuring „SynAct Lung“
Kutsume patsiente osalema akadeemilises teadusuuringus:
„Kasvajavastase immuunsuse sünergiline aktiveerimine kiiritusravi ja durvalumabi (MEDI4736) abil metastaatilistel mitteväikerakk kopsuvähi patsientidel, kellel on kasvajakude PD-L1 negatiivne või nõrga ekspressiooniga (SynAct Lung)“.
Akadeemilise teadusuuringu käigus hinnatakse kopsuvähi ravis uudse kombinatsiooni -
täppiskiiritusravi ja immuunravi - ohutust ja efektiivsust.
Uuringusse on oodatud patsiendid:
- Kellel on diagnoositud IV staadiumi mitte-väikerakuline kopsuvähk
- Kes on vähemalt 18-aastased
- Kellel esineb kuni 5 metastaasi ehk vähisiiret teistes elundites
Uuringuravim ja uuringuga seotud arstiabi on uuringusse sobivatele patsientidele tasuta.
Uuring on heaks kiidetud Tartu Ülikooli inimuuringute eetika komitee ja Ravimiameti poolt.
Sotsiaalministri 17.02.2005 määruse nr 23 „Ravimi kliinilise uuringu teostamise tingimused ja kord“, kohustab teavitama, et “ tegemist on teadusliku uuringuga, millega võib kaasneda oht osaleja tervisele”.
Huvo korral ja täpsema info saamiseks palume pöörduda:
TARTU ÜLIKOOLI KLIINIKUM
HEMATOLOOGIA-ONKOLOOGIA KLIINIK
radio- ja onkoteraapia osakond
e-post: See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud.
TELEFON: 7319821
SynAct Lung 01 (April 21, 2019)
Meelika Kuningas kogus HOPE programmi toel Hollandis inspiratsiooni
Euroopa Haiglate ja Tervishoiu Föderatsiooni vahetusprogramm HOPE sai alguse 1981. aastal, pakkudes igal aastal enesetäiendamise võimalust enam kui 100 osalejale rohkem kui 20 riigist. Tartu Ülikooli Kliinikumist osales tänavu viis nädalat kestnud vahetusprogrammis informaatikateenistuse süsteemianalüütik Meelika Kuningas.
Miks te otsustasite osaleda HOPE vahetusprogrammis?
HOPE programmis osalemise võimalust pakkus mulle kliinikumi infotehnoloogiajuht Kati Korm. Varasemalt olen olnud kliinikumis HOPE stipendiaatide võõrustajaks IT valdkonnas. Kogemusi jagasid ka silmakliiniku ülemõde Terell Pihlak ning vähikeskuse kvaliteedijuht Mari-Leen Pärn. Minu eesmärk oli eelkõige silmaringi laiendamine ning rahvusvahelise kogemuse kasutamine oma edasises töös.
Mida te vahetusprogrammi käigus nägite ja õppisite?
Minu sihtkohaks oli ZGT haigla Hollandis. Vahetusprogrammi käigus tutvustati mulle Hollandi tervishoiusüsteemi, haigla toimimist, IT valdkonna arendusi ning tehnikat.
Hollandi tervishoiusüsteemis on fookus sellel, et lühendada ravijärjekordi, vähendada administratiivkulusid, suurendada efektiivsusust ja parandada kvaliteeti.
Hollandis ei ole riiklikku tervisekindlustuse organisatsiooni, kes tasuks tervishoiuteenuse osutajatele patsiendi ravi eest. Patsient maksab ravikindlustuse eest riigile sissetulekust sõltuvat kindlustusmakset, erakindlustusfirmale kohustuslikku kindlustusmakset, v.a lapsed kuni 18 aastat, ning soovi korral saab juurde osta vabatahtliku kindlustuse. Kui patsient pöördub eriarsti juurde, on tal aastas nn omavastutus 375 eurot. Kui see summa on täitunud, hakkab teenuste eest tasuma kindlustusfirma. Iga raviteenusepakkuja peab kord aastas läbirääkimisi kindlustusfirmadega raviteenuste komplekshindade teemal. Läbirääkimistel on aluseks tervishoiuteenuse osutaja kvaliteediindikaatorid.
Millised on teie muljed ja kogemused ZGT-st?
ZGT on oma suuruselt võrreldav kliinikumiga, haiglas on 742 voodikohta ja 3150 töötajat. ZGT-d iseloomustab patsiendisõbralikkus, orienteeritus patsiendi heaolule ja turvalisusele. Töötajad pingutavad selle nimel, et patsiendid tunneksid ennast nii nagu kodus. Enamikus osakondades on ühe voodikohaga palatid sh EMOs ja intensiivravis. Patsientidega suheldakse palju, samuti püütakse patsientidele anda võimalikult aktuaalset informatsiooni nende ravi ja nendega tegelevate arstide kohta. Nii on näiteks statsionaarsetes osakondades seintel fotod töötajatest, palatites on kirjas, kes patsiendiga tegeleb. Ambulatoorsete vastuvõttude kabinettide juures on infotablood, kus patsienti teavitatakse sellest, kui temaga tegelev arst vastuvõtule hilineb. Patsiendisõbralikkus on motoks ka haigla sisekujunduses, lisaks on haiglas juuksurisalongid ja poed.
Patsiendi haiglas viibimist aitavad toetada vabatahtlikud. ZGT-l on 300 vabatahtlikku, kes aitavad patsientidel leida õiget osakonda, kabinetti ning saadavad neid protseduuridele. Valdavalt on vabatahtlikud rõõmsameelsed pensionärid, kes tunnevad soovi ühiskonnale midagi tagasi anda. Keskmiselt panustab vabatahtlik neli tundi nädalas, nende ainsaks tasuks on jõulupidu kord aastas.
Samal ajal püütakse haiglas veedetud aega hoida võimalikult lühikesena, kodune ravi on hästi toetatud. Haiglast lahkuvale patsiendile tellib haigla vajaliku koduse ravi õendusfirmast, määrab ravimid ja varustab patsiendi vajadusel ka infusioonpumbaga.
Teistpidi võib haiglast koju saatmise aeg meie silmis jääda kohati liigagi lühikeseks – nii näiteks saadetakse patsiendid koju paar tundi pärast sünnitust ning seda ka keisrilõike korral. Kodus külastab perekonda ämmaemand ja õde.
ZGT oluline tööprintsiip on efektiivsus, mitmetes erinevates projektides analüüsiti seda, kuidas muuta protsesse efektiivsemaks ja optimaalsemaks. Samal ajal ei tohi efektiivsus patsiendi turvalisust mõjutada – ravimite manustamist jälgis kaks õde ning enne operatsiooni küsiti patsiendilt kuus korda kontrollküsimusi.
Pädevuse kontrolliks ja tõstmiseks toimib tugev koolituste süsteem, kus koolitused on praktilised, tihti mängulised ja lõppevad testiga.
Millised on muljed teie enda valdkonnast, IT-st?
Haigla oli paberivaba ja haigla infosüsteemiga oli ühendatud enamik meditsiiniseadmeid. Selles osas on nad väga suure töö ära teinud. Samas, ZGT informaatikaosakond pakkus küll tehnilist tuge, aga ei omanud ülevaadet haigla tööprotsessidest ja töökorraldusest.
Eesti tervishoiusüsteem on Hollandist pigem ees, sest Hollandis ei ole ühtset riiklikku tervishoiuinfosüsteemi ega ühtset pildipanka. Kui patsient läheb teise tervishoiuteenuse osutaja juurde ravile, antakse andmed paberil kaasa. Digiretsept saadetakse haiglast ühte kindlasse apteeki, kust patsient peab oma ravimid välja ostma.
HOPE programmis osalemine oli erakordne kogemus, mis pikaks ajaks meelde jääb!
Liina Raju
eHL on jõudnud kõikidesse kliinikumi haiglatesse
Lõuna-Eesti haigla liitumine Tartu Ülikooli Kliinikumi elektroonilise haigusloo infosüsteemiga eHL pani punkti protsessile, mille käigus liitusid aasta jooksul kõik kliinikumi kontserni kuuluvad haiglad infosüsteemiga eHL.
Kliinikumis oli eHL-i võrgustumise eestvedajaks informaatikateenistuse arendusosakonna projektijuht Tiina Kramp.
Milline on olnud Valga, Põlva ja Lõuna-Eesti Haigla eHL-ile ülemineku protsess?
Oleme vähem kui aastaga kolmes haiglas eHL-iga tööd alustanud. See on olnud põnev, pingeline, silmaringi avardav kogemus kõigile asjaosalistele. Ühine pingutus on meid haiglatega ka palju liitnud – nii Valga, Põlva kui Lõuna-Eesti haigla töötajad on saanud omadeks, eHL-i igapäevatöö rõõmud ja mured ühiseks.
Igas haiglas oleme alustanud haigla töökorralduse ja senise haiglainfosüsteemi tundmaõppimisega, kaardistanud seniseid töövooge, paigutanud samad tegevused eHL-i konteksti ning teinud kokkuleppeid, kuidas dokumenteerimine lahendada. Paralleelselt on käinud töö Tartus nii kliinikumis kui meie lepingupartneri Nortali kontoris. eHL-i seadistamine ja ettevalmistused andmete üle toomiseks varasemast haiglainfosüsteemist on olnud kohati aeganõudvad ning vajanud täpset planeerimist.
Haigla üleminek eHL-ile ei lõppe informaatikateenistuse jaoks sugugi haigla esimese tööpäevaga eHL-is. Pärast üleminekut on eHL valve töötajad haiglates kohapeal abiks olnud keskmiselt kaks nädalat.
Kliinikumi meeskonda on kõikjal soojalt vastu võetud ja selle eest oleme äärmiselt tänulikud. Olen hoidnud sihti, et üleminek toimuks koostöövaimus ning hinnanud kohapealsete töötajate avatud meelt, usaldust meie vastu ja pühendumust.
Ära märkimist vajab kliinikumi IT-meeskond, kes on siiani kõigi nelja haigla töötajatele toeks, samuti kliinikumi teiste teenistuste panus. Toon välja ka AS Nortali meeskonna, kelle jaoks üleminekute kriitilisematel hetkedel polnud ületamatu ükski probleem ja vajadusel näpistati aega juurde ka uneajast.
Mis on olnud peamisteks väljakutseteks?
Kvaliteetne andmete üle toomine programmidest Ester ja Liisa on olnud omaette seiklus. Mõlemad rakendused on eHL-ist parasjagu erinevad, andmete kvaliteetseks üle toomiseks aga on tarvis täpselt teada, milline info andmebaasis leidub ning kuidas see sobitub eHL-i andmeväljadele.
Lisatähelepanu ja -planeerimist on nõudnud ka kliinikumi ja haiglate vaheline vahemaa. Ettevalmistuste ja haigla tundmaõppimise aegu oli oluline koordineerida kohtumisi, planeerida teemasid ja sõitusid nii, et lahendused oleksid mõistlikud. Kasutasime aruteludeks päris palju ka digilahendusi, kuid teatud puhkudel oli kohalesõit vältimatu.
Viimasena tooksin välja esialgse „keelebarjääri“, kui haiglas ollakse veel harjunud varasemalt kasutuses olnud terminitega ja peame veenduma, et saame kõik eHL-i terminitest ühtmoodi aru.
Millist kasu eHL partnerhaiglatele kaasa toob?
eHL-ile üleminek on alles ühise platvormi loomine, millelt edasi liikuda. Seetõttu on ühest küljest teemaks kohe nähtav-tuntav kasu, näiteks funktsionaalsused, mida varasemates programmides polnud kui ka pikemaajaline kasu, mille osas tuleb sisulise koostöö teatepulk IT-st edasi anda ja loodetavasti juba peatselt kasutatakse ühist infosüsteemi tänaste ideede realiseerimiseks.
Oluliselt lihtsam on edaspidi ka inimestel, kes mitmes kontserni haiglas tööd teevad, sest tundma tuleb õppida vaid üht programmi.
eHL-is on alati tähtaegselt olemas arendused, mis on riiklikult kohustuslikud. Oleme juba täiendanud eHL-i haiglate vajadusi silmas pidades ning kindlasti on see alles ühise tee algus.
Tiina Krampi küsitles Liina Raju
 Dr Pilleriin Soodla, Valga haigla ülemarst
Dr Pilleriin Soodla, Valga haigla ülemarst
Valga haigla liitus eHL-ga 17. detsembril 2018. Sellele eelnes nii Valga kui ka kliinikumi poolt väga intensiivne eeltöö. Kasutajate jaoks oli eHL täiesti uus keskkond, mille võimalused on suuremad varasemast. Kõige olulisem kasu on info liikumise kiirus, kliinikumi süsteemis olles toimub patsientide info liikumine varasemast olulisest kiiremini, alustades labori vastuste saamisest ja lõpetades varasemate ja teiste erialade konsultatsioonidega. Ühine inforuum võimaldab omada terviklikku ülevaadet patsiendist.
Lisaks on kontsernis töötavatel arstidel ja õdedel kasutusel sama programm. Kasutajatugi on varasemaga võrreldes oluliselt parem. Edaspidi näeme olulist rolli kasutajasõbralikkuse ja funktsionaalsuse tõstmisel, selles osas kaardistame hetkel oma haigla vajadusi.
 Margot Bergmann, Põlva haigla juhatuse liige
Margot Bergmann, Põlva haigla juhatuse liige
Kuna nüüdseks on kõik kontserni kuuluvad haiglad liitunud eHL-iga, on asutustevaheline koostöö palju lihtsam ja infovahetus toimub kiiremini. Arstidel on parem ülevaade kogu patsienti puudutavast informatsioonist ning eriarstide konsultatsioonide korraldamine on tänu info kättesaadavusele lihtsustatud. Paranenud on ka koostöö perearstidega just infovahetuse, uuringute ja analüüside tellimise ning eriarstide vastuvõttudele broneerimise osas.
Paberkandjal info säilitamine on vähenenud ning enamus patsienti puudutavast informatsioonist on liikunud eHL-i. eHL-i andmevahetus erinevate riiklike asutustega tagab kiire andmevahetuse.
Kogu programmi vahetuse protsess kulges sujuvalt ja kliinikumipoolne abi ning koolitusmeeskond olid tasemel. Kliinikumi eHL-i toe valmisolek oli igapäevaselt kättesaadav. Kuna eelnevate koolituste maht oli piisav, ei tekkinud ülemineku hetkel ka majasiseselt tööseisakut. Põlva haigla töötajad olid väga aktiivsed koolitustel osalema ja küsimusi esitama. Mõlemad osapooled olid valmis panustama, et üleminek õnnestuks ning tunda oli tugevat üksteise toetamist.

Dr Agnes Aart, Lõuna-Eesti haigla ravijuht
See, et oleme nüüd kõik ühes infosüsteemis, lisab patsiendikesksust kogu kontsernile. Nüüd on loodud võimalused alustada sisulist koostööd ühise jagatud kogemuse pealt. Meil on suured ootused seoses patsiendi ravile tervikliku lähenemisega kogu kontsernis. Loodame, et peagi muutub võimalikuks infosüsteemisisene, kuid haiglatevaheline eriarst-eriarst konsultatsioon ning aegade broneerimine.
Seoses üleminekuga tahan väga kiita kliinikumi IT-meeskonda, kes on olnud algusest peale kogu protsessiga pühendunult tegelenud ning tunnustan siiralt kogu Lõuna-Eesti haigla kollektiivi, kes on muutuse keskel väga hästi toime tulnud.
Algas A-, B- ja E-korpuste rekonstrueerimine
7. oktoobril said alguse L. Puusepa 8 hoone A-, B- ja E-korpuste ehitustööd, mis toovad endaga kaasa A-korpuse 5. ja 6. korruse täies mahus rekonstrueerimise ning ka köögi ja söökla ümberehitamise.
A-korpuse 5. ja 6. korruse ehitustööd kaasavad ka teisi selle korpuse korruseid, kuna tööde käigus asendatakse torustikud ning rajatakse šahtid. Esmalt lammutatakse mittesäilivad vaheseinad, ripplaed ja tehnosüsteemid 5. ja 6. korrusel. Seejärel alustatakse katuse rekonstrueerimisega, mis hõlmab ka vana ventilatsioonikambri ja algse kahekihilise katusekonstruktsiooni lammutamist. Muuhulgas soojustatakse korpuse idapoolne fassaad, rekonstrueeritakse katus ja osaliselt jõuab ehitus ka Ü-korpusesse, et sealne trepikoda vastaks praegustele tuleohutusnõuetele.
Juhatuse liikme Marek Seeri sõnul on korpuste rekonstrueerimine vajalik, kuna hoone amortiseerunud tehnosüsteemid vajavad asendamist. „Peale selle on vajalik viia A-korpuse ruumiprogramm vastavusse tänaste patsiendikäsitluse põhimõtetega, mille järgi rajatakse neljakohaliste palatite asemel ühe- ja kahekohalised palatid,“ kommenteeris juhatuse liige Marek Seer.
Tehnikateenistuse direktori Peep Pitsneri sõnul algab ka köögi ja söökla rekonstrueerimine juba oktoobri lõpus, kus esimeses järgus lammutatakse B- ja C-korpust ühendav galerii ning tehakse pinnasetöid B-korpuse kõrvale rajatava ühendusgalerii ja laadimisala rajamiseks. „Hetkel kehtiva ehitustööde graafiku järgi on planeeritud perioodiks, mil söökla on remondiks suletud, märts 2020 kuni juuni 2020. Sõltuvalt ehitustööde käigust võib tähtaeg nihkuda varasemaks või ka hilisemaks,“ selgitas Pitsner. Kui nimetatud perioodil ei ole töötajatel võimalik sööklat külastada, siis patsientide toitlustamises remont muudatusi kaasa ei too.
Kliinikumi köögi ümberehitus on omakorda eeltöö järgmisel aastal algavale Maarjamõisa meditsiinilinnaku III etapi rajamisele. „Uus C-korpus saab olema praegusest oluliselt suurem ning seetõttu tuleb ka osa köögi ruume ümber paigutada. Söökla laiendamise vajadus on olnud päevakorras juba aastaid ning on rõõmustav, et lõpuks saab see teoks moodustades ühtse terviku uue C-korpusega.“ ütles tehnikateenistuse direktor.
Söökla rekonstrueerimistööd kestavad juulini 2020 ning kogu A-, B- ja E-korpuse ehitustööd augustini 2020.
Kliinikumi Leht
Vestlusringid patsientidele ja lähedastele
 Kliinikumi vestlusringid on mõeldud kõikidele, kes soovivad infot ja tuge haigusest taastumisel, haiguste ennetamisel ning elukvaliteedi parendamisel.
Kliinikumi vestlusringid on mõeldud kõikidele, kes soovivad infot ja tuge haigusest taastumisel, haiguste ennetamisel ning elukvaliteedi parendamisel.
Vestlusringid toimuvad: L. Puusepa 8 E-korpuses patsiendiinfo ruumis nr 108 (lillepoe kõrval). Osalemine on tasuta, kuid vajalik on etteregistreerimine telefonil 731 8178 või e-postil See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud..
06. november kell 14:00–15:00
Mida peaks teadma tuberkuloosist?
12. november kell 14:00–15:30
Kuidas rääkida lastega rasketel teemadel - haigused ja surm. Vestlusringi viib läbi hematoloogia-onkoloogia kliiniku hingehoidja.
19. november kell 14:00–15:00
Vestlusring insuldipatsientidele ja lähedastele: töövõime hindamine ja tööalane rehabilitatsioon. Vestlusringi viib läbi Töötukassa teenuste juhtivkonsultant Kristel Altosaar.
20. november kell 14:00–15:00
Kuidas leevendada õhupuudust, kui Sul on krooniline obstruktiivne kopsuhaigus? Räägime hingamistehnikatest, lõdvestavatest kehaasenditest ja üldisest kehalisest aktiivsusest KOK haiguse korral. Vestlusringi viivad läbi kopsukliiniku õed ja füsioterapeut.
20. november kell 15:00–16:00
Valud rindkeres – kas infarkt? Räägime südameprobleemidest, mille puhul on otsustavaks kiire reageerimine. Anname nõu selleks, kuidas reageerida ja otsustada, kas oodata või kutsuda kohe abi? Vestlusringi viib läbi südamekliiniku erakorralise kardioloogia osakonna intensiivraviõde.
26. november kell 14:00–15:00
Kuidas leevendada keemiaravi kõrvaltoimeid? Vestlusringi viib läbi kiiritusravi radioloogiatehnikud.
26. november kell 15:00–16:00
Kuidas mõjutab vähktõve diagnoos lähisuhteid? Vestlusringi viib läbi hematoloogia-onkoloogia kliiniku õde.
27. november kell 15:00–16:00
Vestlusring insuldipatsientidele ja lähedastele: kogemusnõustamine. Vestlusringi viib läbi kogemusnõustaja Tiina Leosk.
10. detsember kell 14:00–15:00
Naha ja suulimaskesta hooldus kiiritusravi ajal. Vestlusringi viivad läbi hematoloogia-onkoloogia kliiniku õed.
10. detsember kell 15:00–16:00
Kõigest, mida patsient peab teadma veenipordist. Vestlusringi viib läbi hematoloogia-onkoloogia kliiniku õde.
Suitsetamisest loobumiseks peab probleemi teadvustama
Gunnar on kliinikumis töötanud üheksa aastat. Sellest märksa kauem, 30 aastat, oli ta suitsetaja. Viis kuud pärast suitsetamisest loobumist on Gunnar valmis oma kogemust jagama.
Kuidas teist sai suitsetaja?
Alustasin varakult ja sõprade mahitusel. Minu vanemad ei suitsetanud siis ega suitseta ka nüüd. Suitsetamine on kergelt kinnistuv tegevus, see muutub kiiresti osaks suitsetaja elust.
Kuidas mõjutas suitsetamine teie elu ja töökorraldust?
Suitsetamine häiris mu elu tõsiselt. Näiteks olin ma lasteaia üritustel ainus vanem, kes ei suutnud end nii kaua, kui üritus kestis, kontrollida. Mänguväljakul ei saanud lapsega tegeleda, otsisin võimalust suitsetamiseks. Sättisin tööprotsesse sõltuvuse järgi. Eks see häiris kolleege ka, enamus meil sanitaartehnikutest ei suitseta.
Miks otsustasite suitsetamise maha jätta?
See oli mitme asja koosmõju. Esimeseks sammuks oli sõltuvuse tunnistamine – tunnistamine, et tegeled kalli ja mõttetu tegevusega. Esimene tahtmine ja veendumus peab tulema seestpoolt. Öeldakse, et kõigepealt pead vaenlast tundma õppima. Suitsetamise harjumus on samasugune vaenlane. Sisemine klõps peab käima. Suitsetamine hakkas mind mingites olukordades häirima, eriti seoses lastega.
Vahepeal proovisin ka e-sigareti kasutamist, aga see tekitab veel tugevama nikotiini sõltuvuse, seda saab ka rohkem tõmmata. E-sigaretist loobumise järel läks kontroll täitsa ära ja hakkasin vastumeelsust tundma selle vastu, et see pisike pulk suudab minu elu nii suunata ja juhtida. Vaatasin YouTube’ist videoid, kus näidati, millest sigarett koosneb. Tänapäeval on sigarett sünteetiline, tubakalaadne toode, millele on lisatud nikotiini ja lõhna- ja maitseaineid.
Mis oli suitsetamisest loobumisel abiks?
Siseteates oli kirjas, et toimuvad suitsetamisest loobumise rühmanõustamised kliinikumi töötajatele. Lumepalli pani veerema see, et saatsin teate oma laste emale, kes töötab samuti kliinikumis. Tema käis esimesel nõustamisel ning pani mind siis omakorda järgmisele nõustamisele kirja. Otsustasin sinna kohale minna. Minu esimene suitsuvaba päev oli 2. aprill.
Eks see on ikka võitlus iga päev. Alguses oli raske konkreetsetes olukordades, milles olen harjunud suitsetama – suits koos kohviga, suits maal tööd tehes. Hakkasin kasutama asendusena ksülitooliga pastille. Pidin läbi mõtlema puhkehetkede sisustamise.
Nikotiinsõltuvuse ravimitest oli abi, võtsin neid 1,5 kuud. Vahepeal hakkasin unustama ravimeid võtta ja siis mõtlesin, et ei olegi neid vaja, jätsin teadlikult mõned vahele. Siis tekkisid võõrutusnähud – agressiivsus, ärevus.
Üritasin visualiseerida suitsuvaba elu, mida ma seda otsust tehes võidan. Inimene peab tundma, et kui ta loobub, saab ta õnnelikumana edasi elada. Tähelepanu ümbritsevatelt inimestelt on tähtis. Kui ütled seltskonnas, et enam ei suitseta ja kuuled vestluskaaslaselt „Oi kui tubli!“, siis sellest on abi.
Mis on suitsetamisest loobumise järel muutunud?
Minu elukvaliteet on muutunud, mul on jälle tahtmine näiteks joosta. Lastega koos viibides puudub stressor selle pärast, et ei saa lapsega tegeleda. Puudub pigihais.
Mida saaks teha kliinikumis suitsetamisest loobujate toetamiseks?
Vaja on võimalusi stressi maandamiseks, stress aitab sõltuvusele kaasa. Samuti on suitsetamine vahend ebakindluse varjamiseks ja otsuste tegemisel aja võitmiseks. Vaja on puhkehetki. Suitsetamine töötajale peaks olema ebamugav, aga võimalus kuskilgi suitsetada peab jääma. Eks osa asju muutub põlvkondade vahetusega.
Millistest isikuomadustest on suitsetamisest loobumisel abi?
Enesedistsipliin. Ausus, ei tohi endale valetada. Objektiivsus. Tuleb teadvustada ja sisemiselt veendumusele jõuda, mõistuse tasandil peab jõudma kohale, et see on üks mõttetu tegevus ja sõltuvus.
Kui suur on tõenäosus, et teie enam suitsetama ei hakka?
95 protsenti.
Kasulik teada
Tartu Ülikooli Kliinikum hüvitab oma töötajatele nikotiinsõltuvuse raviks kasutatava ravimi maksumuse.
Järgmine tubakast loobumise rühmanõustamine alustab 16. oktoobril kell 14.30 Riia tn 167, I korruse õpperuumis.
Lisainformatsioon: Margarita Milihhina, kvaliteedispetsialist, tubakavaba töörühma juht kliinikumis, See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud.
Dr Maria Bergman kaitses doktoritööd
 26. augustil kaitses Maria Bergman (end Yakoreva) filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Imprinting disorders in Estonia“ („Vermimishäired Eestis“).
26. augustil kaitses Maria Bergman (end Yakoreva) filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Imprinting disorders in Estonia“ („Vermimishäired Eestis“).
Juhendajad: professor Katrin Õunap (dr. med., TÜ kliinilise meditsiini instituut) ja lektor Tiina Kahre (PhD (molekulaarne biomeditsiin), TÜ kliinilise meditsiini instituut).
Oponent: professor Bernhard Horsthemke (PhD), Medical Faculty, Universität Duisburg-Essen, Saksamaa.
Kokkuvõte
Kaasasündinud vermimishäired on vähetuntud rühm harva esinevaid pärilikke haigusi, mis on tingitud vermitud geenide ekspressiooni muutustest ning mõjutavad peamiselt kasvu, aju funktsioone ja hormonaalset süsteemi. Kuigi inimese genoomis on leitud vähemalt 100 vermitud geeni, on hetkel teada ainult 13 kliiniliselt tunnustatud kaasasündinud vermimishäiret. Nendest sagedasemad on Prader-Willi sündroom (PWS), Angelmani sündroom (AS), Beckwith-Wiedemanni sündroom (BWS) ning Silver-Russelli sündroom (SRS). Kuigi igale vermimishäirele on iseloomulik spetsiifiline kliiniline pilt, on sümptomid sageli kattuvad, ebatüüpilised või vähe väljendunud. Ka molekulaarsed põhjused võivad olla nii geneetilised kui ka epigeneetilised. Varieeruva molekulaarse etioloogia ja kliinilise avaldumise tõttu on vermimishäirete diagnostika keeruline, mistõttu osa vermimishäirete juhtudest jääb diagnoosimata.
Käesoleva uuringuga selgitati sagedamini esinevate vermimishäirete esinemissagedust Eestis. Leiti, et PWS, AS ning BWS esinemissagedus Eestis on võrreldav kirjanduses publitseeritud esinemissagedusega, kuid SRS ning GNAS-geeniga seotud vermimishäirete esinemissagedus on eeldatavast oluliselt kõrgem. Demonstreeriti, et kuigi iga vermimishäire eraldi võetuna on väga harva esinev, on kõik vermimishäired koos suhteliselt levinud. Molekulaarselt kinnitati diagnoos 38%-l kliinilise SRS diagnoosiga patsientidest ning 8%-l kliinilise BWS diagnoosiga patsientidest, mis näitab, et SRS skooringusüsteem on Eesti patsientidel efektiivsem kui BWS skooringusüsteem. Juurutati laboripraktikasse selliseid uusi molekulaarseid teste nagu 6., 7., 14. ja 20. kromosoomi vermitud regioonide MS-MLPA (ingl Methylation-Specific Multiplex Ligation-dependent Probe Amplification) analüüsid, ning kirjeldati nende analüüsidega leitud haruldasi vermimishäireid Eestis. Käesoleva uurimistöö tulemusena õnnestus parandada vermimishäirete diagnostikat Eestis ning ka tõsta Eesti arstide teadlikkust vermimishäiretest.
Professor Katrin Õunap: Maria Bergman alustas oma doktorõpinguid peale meditsiinigeneetika residentuuri lõpetamist ja seetõttu olid tal juba olemas hea praktilised oskused kliinilise uurimistöö tegemiseks. Ta tegeles oma töös ühe olulise harvikhaiguste rühma – kaasasündinute vermimishäirete diagnoosimiseks vajaminevate diagnostikameetodite juurutamisega ning samuti uuris põhjalikult nende esinemissagedust Eestis. Sellel tööl on aga palju laiem tähendus – senini ei olnud teada mitmete haruldast vermimisehäirete levimus kogu maailmas.
Töö praktiline tähtsus seisnes Eesti arstide teadlikkuse tõstmisel vermimishäirete osas. Maria Bergman oli oma uurimistöös väga põhjalik ja korrektne. Samuti on tegemist väga meeldiva kolleegiga. Iga juhul soovin talle edu edasises praktilises kliinilise töös.
Dr Aet Saar kaitses doktoritööd
 13. septembril kaitses Aet Saar filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Acute myocardial infarction in Estonia 2001–2014: towards risk based prevention and management“ („Äge müokardiinfarkt Eestis 2001–2014: suund riskil põhinevale ennetusele ja ravile“).
13. septembril kaitses Aet Saar filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Acute myocardial infarction in Estonia 2001–2014: towards risk based prevention and management“ („Äge müokardiinfarkt Eestis 2001–2014: suund riskil põhinevale ennetusele ja ravile“).
Tööd juhendasid professor Jaan Eha (tead dr (meditsiin), TÜ kliinilise meditsiini instituut), teadur Tiia Ainla (dr. med. (arstiteadus), TÜ kliinilise meditsiini instituut), teadur Toomas Marandi (dr. med. (arstiteadus), TÜ kliinilise meditsiini instituut) ja professor Krista Fischer (PhD (matemaatika), TÜ matemaatika ja statistika instituut).
Oponeneeris emeriitprofessor Markku Sakari Nieminen, Medical Faculty, Helsingi Ülikool, Soome.
Kokkuvõte
Südame-veresoonkonna haiguste, eelkõige südame isheemiatõvest ja südamelihase infarktist põhjustatud suremus Eestis on viimastel aastakümnetel langenud, kuid on jätkuvalt Euroopa keskmisest kõrgem. Suremuse edasine langetamine eeldab tõhusamat infarkti ennetamist ja paremat ravi.
Ennetuse nurgakiviks on kõrgeima haigestumisriskiga inimeste kindlaks tegemine ja neile ennetava ravi pakkumine, et vähendada infarkti haigestumise tõenäosust. Ravijuhised soovitavad selleks kasutada riski hindamise skoore, mis ennustavad riskifaktorite esinemise põhjal haigestumise tõenäosust. Riskihinnangu alusel otsustatakse ennetava ravi vajadus – kõrgem risk eeldab varasemat ja tõhusamat sekkumist. Riskiskoorid on välja töötatud madalama südame-veresoonkonna haiguste levimusega arenenud riikides ning seni ei ole nende sobivust Eesti rahvastikul hinnatud. Doktoritöö tulemusel selgus, et kolmest riskiskoorist kaks – Euroopas kasutatav SCORE ja Ameerika PCE sobivad südame-veresoonkonna haiguste riski hindamiseks Eestis. Suurbritannia QRISK2 alahindas oluliselt haigestumise tõenäosust ja seega vajaks enne kasutamist kohandamist Eesti oludele.
Doktoritöös hinnati ka südamelihase infarktiga patsientide ravi kvaliteeti Eestis 2001–2014. Kuigi patsientide keskmine vanus ja kaasuvate haiguste esinemise sagedus kasvasid, paranes oluliselt infarktijärgne elulemus, mida võib seostada ravijuhistes soovitatud kaasaegse ravi paranenud kättesaadavusega. Uuringuperioodi jooksul ühtlustusid infarkti ravikvaliteet ja -tulemused Eestis – 2011. aastaks ei sõltunud ellujäämise tõenäosus enam sellest, kas patsient pöördus esmaselt piirkondlikku või kohalikku haiglasse. Probleemina tõi töö välja nn. ”riski-ravi paradoksi”, mille kohaselt kõrgeima riskiga patsiente ravitakse vähem tõhusalt võrreldes madalama riskiga haigetega. Seega, infarktijärgse elulemuse edasiseks parandamiseks tuleb enam tähelepanu pöörata kõrgeima riskiga, sealhulgas eakate, suhkrutõve ja neerupuudulikkusega patsientide ravile.
Professor Jaan Eha: Aet on üks neid noori teadlasi, kes alustas teadustööd meie grupis juba üliõpilasena. Kindlasti on see noortele parim aeg endale sobiva tegevuse testimiseks. Ta on töökas ja andekas uurija, kelle pikaajaline pingutus on lõppenud doktoriväitekirja kaitsmisega. Kindlasti on oluline ka see, et ta sai jätkata meie kliiniku ühe olulise uurimissuunaga – südameinfarkti diagnostika ja ravi kvaliteedi analüüsiga. Aet Saare töö on kindlasti selline, millel on kindlad praktikas kasutatavad tulemused (rahvusvaheliste riskiskooride sobivus Eestis, ilma ST elevatsioonita müokardiinfarkti käsitluse tõhustamise põhjendused). Kindlasti rõõmustab praktiseerivaid arste see, et analüüsitud perioodil on südameinfarkti ravitulemused Eestis oluliselt paranenud. Kaitstud väitekiri on näide sellest, et uut teadmist saame efektiivselt luua kasutades olemasolevaid andmekogusid (Eesti Müokardinfarkti Register, Eesti Geenivaramu, teised riiklikud registrid).
Kõrgetasemeline käekirurgia kongress pakkus nii praktilisi nippe kui ka elamusi
 21.–24. augustil Tallinnas toimunud Skandinaavia Käekirurgia Seltsi 27. kongressil keskendusid käekirurgid ja käeterapeudid randme ja sõrmede vigastustele ning nende ravile. Kongressile olid kutsutud lisaks Skandinaavia seltsi liikmetele ja Balti riikide kolleegidele ka Singapuri Käekirurgia Seltsi liikmed. Kokku osales kongressil 300 spetsialisti 31 riigist.
21.–24. augustil Tallinnas toimunud Skandinaavia Käekirurgia Seltsi 27. kongressil keskendusid käekirurgid ja käeterapeudid randme ja sõrmede vigastustele ning nende ravile. Kongressile olid kutsutud lisaks Skandinaavia seltsi liikmetele ja Balti riikide kolleegidele ka Singapuri Käekirurgia Seltsi liikmed. Kokku osales kongressil 300 spetsialisti 31 riigist.
Kongressi peakorraldajaks oli Eesti Käekirurgia Selts, korralduskomitee juhiks dr Kristo Kask Regionaalhaiglast. Kliinikumi kümneliikmelisse delegatsiooni kuulusid nii arst-õppejõud kui ortopeedia eriala residendid. „Selliseid suuri ja hea kvaliteediga Euroopa või Põhjamaade üritusi toimub meil Eestis harva, mistõttu ei saa jätta võimalust kasutamata,“ kommenteeris traumatoloogia ja ortopeedia kliiniku juhataja professor Aare Märtson suure delegatsiooni lähetamist kongressile.
Kliinikumi arst-õppejõud dr Katre Maasalu kiitis programmi sisukust: „USA ja Singapuri lektorid muutsid kongressi kvaliteedi üliheaks, loengud oli sisukad ja ettekanded kvaliteetsed. Kongressi suur pluss olid käeteraapia sessioonid, mis pühendusid funktsionaalse ravi erinevatele võimalustele. Järelravi roll on käetraumade puhul suur, seetõttu oli nii ühis- kui paralleelsessioonide korraldamine terapeutidele väga asjakohane ja seda lähenemist kiitsid ka paljud teiste riikide osalejad. “
Rääkides kongressi ettekannetest, tõid osalenud arst-õppejõud esile mitmeid huvitavaid käsitetud nüansse. „Mind inspireeris väga kongressieelne WALANT tehnika koolituse päev. WALANT tehnika puhul on patsient ärkvel, lokaal-anesteesiat tehakse tavapärasest suurema süstitava ravimite mahuga ja operatsioon teostatakse ilma žgutita. See meetod võimaldab operatsioone väga edukalt teha päevakirurgias või ambulatoorse kirurgia osakonnas ja kirurgil vajadusel kontrollida sõrmede liikumist kohe operatsiooni ajal. See meetod sobib hästi ka keerukamate või eakate patsientide puhul üldanesteesia asemel. WALANT koolitus tekitas soovi seda ka ise proovida ning tänaseks, mil olen selle ise praktikas järgi proovinud, olen veendunud, et see tõesti toimib hästi. Selle tehnika rakendamine võimaldab kindlasti suurendada lokaalanesteesias opereeritavate patsientide hulka,“ selgitas dr Katre Maasalu.
September oli pühendatud patsientide teadlikkuse tõstmisele verevähi teemadel
 Septembris toimus kliinikumis koostöös Eesti Leukeemia- ja Lümfoomihaigete Liiduga patsientide teavituskampaania „Räägime verevähist“.
Septembris toimus kliinikumis koostöös Eesti Leukeemia- ja Lümfoomihaigete Liiduga patsientide teavituskampaania „Räägime verevähist“.
Rahvusvaheline kampaania “Make Blood Cancer Visible“ sai alguse kümme aaastat tagasi ning juba teist aastat korraldab Eesti Leukeemia- ja Lümfoomihaigete Liit kampaaniat ka Eestis, et tõsta inimeste teadlikkust verevähist ja selle ravivõimalustest ning toetada patsiente ja nende lähedasi.
Kampaania visuaal kõnetab läbi veripunaste vihmavarjude ning punaste inimeste kujude, milledel on kasutatud väljavõtteid verevähi patsientide lugudest. Väljanopped patsientide lugudest on ilmumas pikemas formaadis. Lisaks Tartu Ülikooli Kliinikumi galeriile seati installatsioon üles ka Põhja-Eesti Regionaalhaiglasse ja Solarise keskusesse.
Verevähid moodustavad oma erinevate esinemisvormidega 7% kõikidest teadaolevatest vähiliikidest. Eestis saab pahaloomulise vereloomekasvaja diagnoosi igal aastal umbes 700 uut patsienti, kuid vaatamata sellele on teadlikkus verevähi olemusest kesine. Kampaania eesmärk on tõsta teadlikkust verevähist ning anda patsientidele lootust ja tuge patsiendi organisatsiooni näol.
Et september on rahvusvahelise verevähi teadlikkuse tõstmisele pühendatud kuu, soovis Eesti Leukeemia- ja Lümfoomihaigete Liit tunnustada hematoloogia arste ja õdesid, kes igapäevaselt pühenduvad verevähiga võitlemisele ja aitavad leida oma patsientidele parimaid ravilahendusi. Liit palus patsientidel anda tagasisidet hematoloogia ja luudi transplantatsiooni osakonnas olnud küsitluse kaudu. Patsientidel paluti kirjeldada oma kõige raskemat ja rõõmsamat momenti haigusega toimetulekul ning uuriti, milliseid ettepanekuid oleks patsientidel raviteekonna kergendamiseks. Võimalus oli ka öelda oma head soovid ravimeeskonnale. Küsitlus viidi läbi nii Tartu Ülikooli Kliinikumis kui ka Põhja-Eesti Regionaalhaiglas.
Kõige raskemaks momendiks loeti enamasti haigusest teadasaamist, sellega leppimist ja ravi algust. Rõõmsamad momendid olid uudised, kui ravi toimis ja enesetunne muutus paremaks. Raviteekonna kergendamise võimalusena toodi enim välja seda, et arst oleks kättesaadav ja oleks rohkem infot ravimite ja terminite kohta.
Eesti Leukeemia- ja Lümfoomihaigete Liidu otsusel tänatakse tänukirjaga kogu hematoloogia osakonda, kuna tagasiside põhjal on kõik arstid, õed ja teised raviteekonnal abiks olnud inimesed suure pühendumusega ning kõik nad väärivad tunnustust.
Kampaania installatsioonid Solarises, Põhja-Eesti Regionaalhaiglas ning Tartu Ülikooli Kliinikumi fuajees on kõigile nähtavad kuni septembrikuu lõpuni. Teavituskuu raames toimub mitmeid patsientidele ja raviarstidele suunatud konverentse ning teavitustegevusi, nagu Inna Narro raamatu „Müeloomipatsiendi teejuht“ esitlus. Lisainfo Eesti Leukeemia ja Lümfoomihaigete Liidu veebilehelt aadressilt: www.leukeemia.ee.
Patsientide kommentaarid
„Oma ravimeeskonnale ütlen suure südamliku tänu kogu sellel teekonnal oldud aja eest, nad kõik annavad endast parima, seda on näha ja tunda. Soovin, et jätkuks meditsiinitöötajaid, kellel on aega kuulata.“
„Ma olen neile südamest tänulik, ka nüüd seitse aastat hiljem, kui haigus jälle pead tõstis ja uued raviseansid algasid, neid olen saanud juba neli. Tänu kõigile, kes minuga tegelenud on.“
„Jätkake samas vaimus. Arstid ja personal teevad ja annavad endast parima. Palju on ka enda teha...“
„Kõik töötajad, kellega mina kokku puutusin nii ambulatoorses osakonnas kui ka haiglaravil, on ääretult tähepanelikud ja töökad. Ainult tänusõnad neile!“
Muuseumite ja psühhiaatriakliiniku koostöö toob rõõmu patsientidele ja muuseumitöötajatele
 Eesti Rahva Muuseumi ja Tartu Ülikooli Kliinikumi psühhiaatriakliiniku koostöö sai alguse 2018. aasta jaanuaris, mil muuseum tegi ettepaneku töötubade korraldamiseks nii ERMis kui kliinikus. Esimese tegevusaasta tulemuseks oli nominatsioon 2018. aasta muuseumirotile muuseumiarendaja kategoorias ning ligikaudu 600 patsienti, kes ühistest töötubadest osa said.
Eesti Rahva Muuseumi ja Tartu Ülikooli Kliinikumi psühhiaatriakliiniku koostöö sai alguse 2018. aasta jaanuaris, mil muuseum tegi ettepaneku töötubade korraldamiseks nii ERMis kui kliinikus. Esimese tegevusaasta tulemuseks oli nominatsioon 2018. aasta muuseumirotile muuseumiarendaja kategoorias ning ligikaudu 600 patsienti, kes ühistest töötubadest osa said.
Ühisprojekt tekitas huvi ka teistes Tartu muuseumites ning 2019. aastal liitusid ka Rahvusarhiiv, Tartu Linnamuuseum, Tartu Kunstimuuseum, Tartu Ülikooli muuseum, Tartu Ülikooli loodusmuuseum ja botaanikaaed.
„Oleme Eesti Rahva Muuseumile väga tänulikud projekti algatamise eest. Meie patsientidele on muuseumite töötoad vahelduseks haiglasoleku ajale. Rühmatöö on patsientidele teraapia, mis rõõmustab, ergutab mõtlemist ja suurendab suhtlust,“ selgitab psühhiaatriakliiniku ülemõde Reet Tohvre. „Lisaks patsientidele saavad uusi ideid ka meie tegevusjuhendajad.“
Muuseumitöötajad käivad iga kuu korra kliinikus töötuba läbi viimas ning korra teevad patsiendid väljasõidu muuseumisse. Väljasõidul muuseumisse osaleb tavaliselt 30–40 patsienti ning neid saatvad töötajad. Kliinikus toimuvates töötubades saavad patsiendid võimaluse meisterdada midagi oma kätega, näiteks torusalle või kaarte. Muuseumis tutvutakse lisaks töötoale ka ekspositsiooniga.
„Patsiendid on muuseumikülastustega väga rahul. Ärevushäirega patsiendid on pärast külastust olnud üllatunud, et said suures hoones ja grupiga liikuda ilma, et paanikahoog oleks neid tabanud. Samuti mainiti, et need tegevused parandavad meeleolu ja muudavad päeva sisukamaks,“ kirjeldas ülemõde.
Töötubade läbiviimiseks annetavad muuseumid oma aega, kliinikum panustab töövahendite ja transpordi kuludessse. „Vaimsele tervisele hakatakse üha enam tähelepanu pöörama. Tänapäevase raviga saame patsiente aidata, kuid haiglaviibimise aeg on lühike. Seega on psüühikahäirete ravis erakordselt oluline tegeleda lisaks bioloogilisele ravile ka sotsiaalsete ja psühholoogiliste oskuste säilitamise ja taastamisega. Patsient tahab, et ravil viibimise ajal midagi toimuks. On väga hea, et kliinikum toetab ja arendab igati patsiendikeskust ning on väljasõitude ja töötubadega tekkivateks otsesteks kuludeks vahendid leidnud,“ sõnas Reet Tohvre.
Augustis viisid psühhiaatriakliinikus töötuba läbi Tartu Ülikooli loodusmuuseumi ja botaanikaaia töötajad. Töötoas osalejad valmistasid kuivatatud taimedest kalendreid, pilvede tuvastamise juhendeid ning tutvusid loomade elutegevuse jälgedega.
Kristine Fenske, botaanikaaed: Meie jaoks oli see esimene töötuba psühhiaatriakliinikus ning me ei osanud eelnevalt midagi oodata. Tundub, et käeline tegevus meeldis osalejatele. Tavaliselt teeme töötubasid lastele, siin osalesid nii lapsed kui ka täiskasvanud. Töötuba möödus väga rahulikult, koolilapsed on tavaliselt rahutumad.
Elen Kontkar, loodusmuuseum: Olen erinevaid töötubasid läbi viinud palju, kuid kliinikumis esimest korda. Olin igasugusteks ootamatusteks valmis, aga tegelikult oli siin rahulikum kui tavatöötuba. Osalejad olid väga toredad ja loovad. Hea tunne on kedagi natuke aidata.
Johanna Lehtmets, loodusmuuseum ja botaanikaaed: Töötuba oli väga tore, meid võeti hästi vastu. Üks osaleja ütles, et selliseid töötubasid võiks tihedamini olla. Töötuba planeerides tahtsime teha midagi, mille lõpptulemus oleks ilus. Lilledega lamineeritud kalendrite meisterdamine täitis selle eesmärgi. Muuseumi jaoks on siin töötoa korraldamine võimalus õpetada looduse kohta ja levitada sõnumit enda tegevusest. Samuti on meile oluline võimalus ühiskonda panustada. Meil on olemas ressurss inimeste ja teadmiste näol, mis mitte kasutada seda ja teha head neile, kelle päevad on pikad ja üksluised.
Liina Raju
Mis on toimunud kliinikumi statsionaarsete patsientide rahuloluga 10 aasta jooksul?
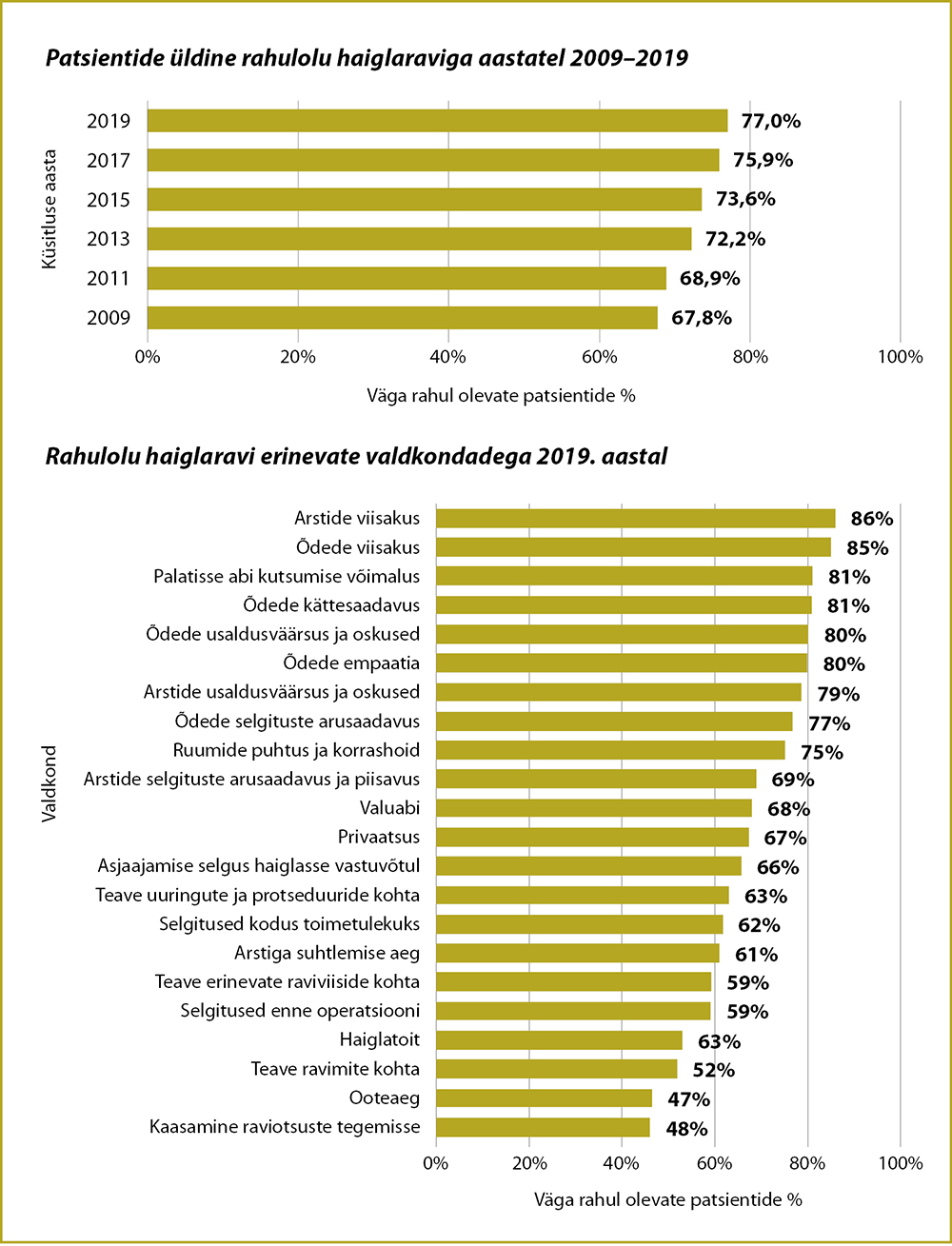 Viimase kümne aasta jooksul on Tartu Ülikooli Kliinikumi patsientide üldine rahulolu haiglaraviga püsivalt tõusnud. 2009. aastal oli haiglaraviga väga rahul 67,8% patsientidest ja 2019. aastal juba 77%, mis tähendab rahulolu tõusu 9,2 protsendipunkti võrra.
Viimase kümne aasta jooksul on Tartu Ülikooli Kliinikumi patsientide üldine rahulolu haiglaraviga püsivalt tõusnud. 2009. aastal oli haiglaraviga väga rahul 67,8% patsientidest ja 2019. aastal juba 77%, mis tähendab rahulolu tõusu 9,2 protsendipunkti võrra.
Patsientide üldist rahulolu mõjutavad paljud tegurid, mida patsiendid haiglas olles ise otseselt kogevad ja mis mõjutavad nende tervenemist. Käesoleva aasta aprillis andsid oma haiglakogemuste kohta tagasisidet 1974 patsienti, mis moodustas ligikaudu 60% sel perioodil haiglaravil olnud patsientidest. Vastanute keskmine vanus oli 47 aastat ja naiste osakaal oli 56%. Elukoha järgi oli 52% patsientidest pärit Tartumaalt, 10% Ida-Virumaalt, 7% Viljandimaalt, 5% nii Jõgevamaalt, Põlvamaalt, Valgamaalt ja ka Võrumaalt.
Selle aasta küsitluse tulemused näitasid, et patsientide rahulolu oli kõrge arstide ja õdede viisakusega, nende usaldusväärsuse ja oskustega, samuti õdede poolt patsientide murede ja soovide mõistmisega. Rahul oldi ka ruumide puhtuse ja korrashoiuga ja palatisse abi kutsumise võimalustega.
Patsientide rahulolu oli madalam ooteaja pikkusega, haiglatoiduga, kaasamisega raviotsustuste tegemisse ja teabega ravimite, erinevate raviviiside ning uuringute ja protseduuride kohta. Küsitluse tulemused näitasid ka, et patsiendid sooviksid saada rohkem selgitusi enne haiglast lahkumist, kuidas oma terviseprobleemidega kodus toime tulla.
Kui vaadelda patsientide rahulolu muutust haiglaravi erinevate aspektidega 10 aasta jooksul, siis on valdkondi, kus on toimunud märkimisväärne areng ja on valdkondi, kus arengut ei ole toimunud või on toimunud isegi patsientide hinnangu langus. Patsientide rahulolu arstide viisakusega on olnud kogu aeg kõrge (86% 2019.a ja 85% 2009.a), samas patsientide rahulolu õdede viisakusega on tõusnud vaadeldaval perioodil 7 protsendipunkti. 2009. aastal oli õdede viisakusega väga rahul 78% patsientidest ja 2019. aastal juba 85% patsientidest. Oluliselt on tõusnud patsientide rahulolu ka õdede empaatiaga, õdede poolt patsientide murede ja soovide mõistmisega ning õdede usaldusväärsuse ja oskustega (80% 2019.a võrreldes 72% 2009.a). Paranenud on patsientide olmetingimused: ruumide puhtuse ja korrashoiuga on rahulolu tõusnud 5 protsendipunkti, palatisse abi kutsumise võimalustega 9 protsendipunkti.
Kuigi patsientide rahulolu haiglatoiduga on suhteliselt madal võrreldes teiste üldist rahulolu mõjutavate teguritega, siis on selles valdkonnas 10 aasta jooksul toimunud kõige suurem areng: patsientide rahulolu on tõusnud 10 protsendipunkti. Haiglatoiduga oli väga rahul 2009. aastal 43% patsientidest ja 2019. aastal 53% patsientidest.
Viimastel aastatel on toimunud patsientide rahulolu langus erinevates informatsiooni saamisega seotud valdkondades. Võrreldes 2015. aastaga on oluliselt langenud patsientide rahulolu teabega ravimite, erinevate raviviiside ja ravivõimaluste kohta ning koduse toimetuleku kohta. Kokkuvõtteks võime öelda, et kuna patsientide ootused pidevalt kasvavad, siis edasiseks arenguks on kõige olulisem patsientide kaasamine ja informeerimine nende raviteekonna igal sammul.
Iga-aastased patsientide rahulolu-uuringute tulemused juhivad tähelepanu valdkondadele, millega on vaja tegeleda patsientide rahulolutunde tõstmiseks, millega koos paraneksid ka patsientide ravitulemused. Kliinikumis on nendeks valdkondadeks teabe jagamine erinevate ravivõimaluste ja ravimite kohta, selgituste andmine uuringute ja protseduuride kohta ning selgitused atsientidele toimetulekuks oma terviseprobleemidega haiglaravi järgsel perioodil. Patsientide rahulolu küsitluse tulemusi analüüsitakse põhjalikult kliinikute lõikes ja iga kliinik töötab välja parendustegevused, et vastata oma patsientide ootustele.
Vaike Soodla
Analüüsi- ja kvaliteediteenistus
vanemspetsialist
Dr Elmira Gurbanova kaitses doktoritööd
 28. juunil kaitses Elmira Gurbanova filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Specific characteristics of tuberculosis in low default, but high multidrug–resistance prison setting“ („Tuberkuloosi iseärasused madala ravikatkestamise, kuid kõrge multiravimresistentsusega iseloomustuvates vanglatingimustes“).
28. juunil kaitses Elmira Gurbanova filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Specific characteristics of tuberculosis in low default, but high multidrug–resistance prison setting“ („Tuberkuloosi iseärasused madala ravikatkestamise, kuid kõrge multiravimresistentsusega iseloomustuvates vanglatingimustes“).
Tööd juhendasid professor Alan Altraja (dr. med. (meditsiin), TÜ kliinilise meditsiini instituut) ja dr Kai Blöndal (dr. med. (meditsiin), Division of Communicable Disease Control, Reykjavik Health Care Services, Reykjavik, Island).
Töö oponendiks oli professor P. D. O. Davies (MA, DM, FRCP), Honorary Professor, University of Liverpool.
Kokkuvõte
Tuberkuloosi (TB) haiguskoormus vanglates on muu elanikkonnaga võrreldes kordi suurem. Andmete puudumine diagnostiliste kiirtestide mõju kohta TB/rifampitsiiniresistentse (RR)-TB haiguskoormusele vanglates soodustab vananenud diagnostilise praktika jätkuvat viljelemist. Sageli esineb praktikas vastuolulisi rifampitsiini (RIF) tundlikkuse määramistulemusi. RR-tuberkuloosi ravi annab harva häid tulemusi, ent teave selle põhjuste kohta on vähene.
Dr Elmira Gurbanova doktoridissertatsiooni osaks olnud uuringute üldiseks eesmärgiks oli hinnata käesolevalt soovitatava süstemaatilise sõeluuringu, diagnostika ja ravi mõju TB/RR-TB haiguskoormusele kõrge haigestumuse ja madala ravikatkestamise poolest iseloomustuvates vanglatingimustes. Kõik doktoritöösse arvatud uuringud viidi läbi Aserbaidžaani Vabariigis, mis kuulub 30 kõrgema RR-TB-koormusega riikide hulka ja kus tuberkuloosi haigestumus vanglates on 18 korda suurem kui tsiviilelanikkonna hulgas.
Diagnostiliste kiirtestide lülitamine vanglate sõeluuringusse viis nelja aasta jooksul 3-, 10- ja 5-kordse haigestumise vähenemiseni vastavalt kõigi, bakterioskoopial positiivsete ja RR-TB juhtude osas ning parandas ravitulemusi. See on märkimisväärne tulemus, kuna haigestumise vähenemise kaudu päästetakse inimelusid. Nimetatud aspekti rõhutas kaitsmisel ka oponent prof P. Davies.
RIF-tundlikkuse määramistulemused Xpert MTB/RIF-l ja vedelikultuuril mõõtes osutusid lahknevateks 6% juhtudest. Vastavate isolaatide genotüpiseerimine näitas, et L511P mutatsioon aitas oluliselt lahknevusele kaasa, kuid ravitulemused ei sõltunud samas ei mutatsioonidest ega lahknemise variantidest. Diagnostiliste algoritmide arendamisel on praktiline väärtus doktoritöö tulemusel, mille järgi RIF-tundlikkuse määramistulemused ei sõltu sellest, kas nii Xpert MTB/RIF ja vedelikukultuuri meetodit rakendati ühel ja samal rögaproovil või järjestikustel proovidel.
RR-TB patsiente diagnoositi ja raviti Aserbaidžaani vanglates, kus 78,4% juhtudest paranes (III). Dissertant leidis, et peamine RR-TB-st paranemist soodustav tegur on suurema arvu bakteritsiidsete ravimite hoidmine raviskeemis kogu ravikuuri vältel.
On oluline märkida, et dr Gurbanova tulemused ei ole mitte üksnes jäänud teadusajakirjade lehekülgedele doktoridissertatsiooni kaasatud publikatsioonidena, vaid neid on ka juba rakendatud, näiteks Kasahstani Vabariigi siseministri määruses, mis reguleerib tuberkuloosikontrolli kinnipidamisasutustes.
Prof Alan Altraja, juhendaja: dr Elmira Gurbanova on doktoritöö kõikides etappides ilmutanud väga suurt sihikindlust, edasipüüdlikkust, korrektsust, töötahet, pingetaluvust ja ennekõike iseseisvust. Dr Elmira Gurbanova on hea näide residentuuri ja doktorantuuri paralleelsest sooritamisest. Kohe, alates septembrist 2019, alustab ta pulmonoloogia residentuuri 3. aasta õpinguid.
Kliiniliste uuringute keskus jätkab meditsiiniteaduste arendamist
 Riiklik siirdemeditsiini ja kliiniliste teadusuuringute keskus (RSKTK) loodi 2010. aastal ning see on riikliku tähtsusega teadusinfrastruktuur, mille moodustasid Tartu Ülikool, Eesti Maaülikool ja Tartu Ülikooli Kliinikum, tõhustamaks terviseuuringuid Eestis. Aastatel 2010–2017 valmis Põhja-Euroopas silmapaistev kaasaegse sisustusega siirdemeditsiinikeskus ning 2017–2020 toimub kliiniliste uuringute keskuse (KUK) teenuste väljaarendamine. Keskuse tegevust kaasrahastatakse Euroopa Regionaalarengu Fondist.
Riiklik siirdemeditsiini ja kliiniliste teadusuuringute keskus (RSKTK) loodi 2010. aastal ning see on riikliku tähtsusega teadusinfrastruktuur, mille moodustasid Tartu Ülikool, Eesti Maaülikool ja Tartu Ülikooli Kliinikum, tõhustamaks terviseuuringuid Eestis. Aastatel 2010–2017 valmis Põhja-Euroopas silmapaistev kaasaegse sisustusega siirdemeditsiinikeskus ning 2017–2020 toimub kliiniliste uuringute keskuse (KUK) teenuste väljaarendamine. Keskuse tegevust kaasrahastatakse Euroopa Regionaalarengu Fondist.
„Eesmärk on kliiniliste teadusuuringute keskuse väljaarendamine, et luua kaasaegne kliiniliste teadusuuringute infrastruktuur nii kliinikumis kui Tartu ülikooli meditsiiniteaduste valdkonnas, võimaldamaks kõrgetasemeliste kliiniliste uuringute tegemist Eestis. Olen tunnetanud sellise keskuse loomise vajadust nii kliiniku juhataja, uurija kui teadusprodekaanina, sest tänasel päeval kvaliteetse teaduse tegemiseks on eelduseks tugev tugistruktuur,“ kommenteerib prof Külli Kingo, kliinikumi nahahaiguste kliiniku juhataja ning riikliku siirdemeditsiini ja kliiniliste teadusuuringute keskuse projekti vastutav täitja.
Dr Katrin Kaarna on kliiniliste uuringute keskuse eest vedanud alates 2017. aasta sügisest. Sellesse aega on mahtunud keskuse tegevussuundade väljatöötamine, Tartu Ülikooli Kliinikumis DHSi-põhise uuringute registreerimissüsteemi käivitamine ning teadusuuringute läbiviimise korra kaasajastamine eesmärgiga tagada läbipaistvat kliiniliste teadusuuringute haldamist kliinikumis. Nn biopanganduse projekti raames on loodud tsentraalne külmikute temperatuuri monitoorimise süsteem koos tugiteenusega ning ostetud neli uut ultrasügavkülmikut. Kliinikumi ühendlaborisse on soetatud vedelikkromatograaf ning traumatoloogia ja ortopeedia kliinikusse uurimisvahendid skeletilihassüsteemi funktsionaalseks hindamiseks. Kuues kliinikus töötavad kliiniliste uuringute spetsialistid, kes toetavad kliinikute teadusgruppe. Lisaks korraldatakse Euroopa Liidu regulatsioonide koolitusi.
2018. aasta sügisel toimus RSKTK projekti vahehindamine ning Eesti teadustaristu teekaardi objektide nimekirja ülevaatamine. „Rõõm on tõdeda, et läbisime mõlemad protsessid edukalt,“ ütleb Kaarna.
Katrin Kaarna, mis on peamised Kliiniliste uuringute keskuse tegevussuunad?
Suur valdkond, millega oleme tegelenud ja millega peab edasi tegelema, on biopangandus. Eestis teavad kõik Eesti Geenivaramut (EGV), aga samamoodi on meie meditsiiniteadlased nii Tartu ülikoolis kui kliinikumis kogunud väga palju bioloogiliste materjalide proove, mis on hallatud teadusrühmade poolt. Meie ülesanne on neid tsentraliseerida ja ühtsele standardile viia, eriti seoses jõustunud isikuandmete kaitse seadusega. Viimase tõttu on vaja kompetentsi ka paljude andmekogude haldamiseks.
Keskuse igapäevase töö hulka kuulub erinevate taotluste nõustamisteenus, tugi rahvusvaheliste projektitaotluste koostamisel ning läbiviimisel, projektijuhtimise teenus ning akadeemilise monitoorija tugi. Loodud on kliiniliste teadusprojektide rahastusvõimaluste andmebaas koos tugiteenusega sobiva rahastuse leidmiseks. Kui vaadata kliinikumi 2019. aasta teadusuuringute mahtude hüppelist tõusu, siis on hea tõdeda, et meditsiiniteadlased on meid üles leidnud, saanud vajalikku tuge ning kliiniliste teadusprojektide dokumentide ja lepingute menetlemine toimub kiiresti.
Panustame koostööle riikliku tähtsusega projektidesse ja oleme EGV RITA projektides saanud suure rolli. Sotsiaalministeerium, Tervise Arengu Instituut jt on kujunenud heaks partneriks.
Milliseid uuringuid kliinikumis läbi viiakse?
Kliinikum on kõige suurem kliiniliste uuringute läbiviimise koht Eestis. 2018. aastal alustati kliinikumis 107 uuringut. Neist 69 olid akadeemilised kliinilised uuringud ja 38 ravimifirma kliinilised uuringud. Uuringute arv on kaldu akadeemiliste uuringute poole, see on terves Euroopas uus trend. Hetkel sponsorite sisse toodud uuringute maht väheneb, trend on see, et püütakse kaasata võimalikult vähe keskuseid võimalikult suure patsientide arvuga. Eesti üldpopulatsioon seab siin piirangud. Akadeemilise teadustöö kasv näitab, et nüüd on nendeks uuringuteks aega rohkem ja entusiasm ei ole kadunud.
Kommentaar
Dr Made Laanpere: Oleme koostöös KUK-ga asutanud uue üksuse – Tartu Ülikooli seksuaaltervise uuringute keskuse, mis asub ülikooli naistekliiniku juures. Keskuse eesmärk on aidata kaasa positiivsetele muutustele Eesti elanikkonna seksuaal- ja reproduktiivtervises. Juba oleme alustanud ka koostööd teadustööks vajaliku andmebaasi asutamisega REDCap keskkonnas.
Mõte asutada selline üksus oli ammu, kuid sündida sai see vaid KUKi ja tema inimeste abiga. Samuti on andmebaasi asutamine olnud siiani unistus, kuid oleme selle nüüd algatanud kiiresti, saades professionaalset abi kliiniliste uuringute keskusest. Tänan siinkohal kolleegide nimel Katrin Kaarnat, Aigar Ottast, Külli Kingot ja Joel Starkopfi, kes on meile tööks vajaliku sammu astumisel toekaks abiks olnud.

