Harvikhaiguste kompetentsikeskusest saab aastas abi ligi 130 patsienti
 Kliinikumi harvikhaiguste kompetentsikeskus on tänaseks märkamatult oma esimest sünnipäeva tähistanud – harvikhaiguste kompetentsikeskus (HHKK) alustas 5. novembril 2021. aastal. Keskendume haruldaste haiguste ehk harvikhaigustega patsientide muredele – harvikhaiguse diagnoosimisele, jälgimisele ja ravile. Euroopas nimetatakse harvikhaiguseks haigust, mille esinemissagedus on 1:2000. Seega, nagu nimigi ütleb, on harvikhaigused harva esinevad haigused. Samas on oluline silmas pidada, et harva esinevaid haiguseid on väga palju, tänaseks on selliseid haiguseid teada umbes 8000 ning uusi haiguseid kirjeldatakse päevast päeva, st loetelu pikeneb üha. Umbes 80% harvikhaigustest on geneetilised. Neid numbreid omavahel võrreldes näeme, et harvikhaigused puudutavad kuni 8% rahvastikust. Eestis võiks Orphaneti registrite alusel harvikhaigustega patsiente olla 3,5–5,9% elanikkonnast, mis teeb vastavalt 47 521–80 107 isikut harvikhaigusega Eestis.
Kliinikumi harvikhaiguste kompetentsikeskus on tänaseks märkamatult oma esimest sünnipäeva tähistanud – harvikhaiguste kompetentsikeskus (HHKK) alustas 5. novembril 2021. aastal. Keskendume haruldaste haiguste ehk harvikhaigustega patsientide muredele – harvikhaiguse diagnoosimisele, jälgimisele ja ravile. Euroopas nimetatakse harvikhaiguseks haigust, mille esinemissagedus on 1:2000. Seega, nagu nimigi ütleb, on harvikhaigused harva esinevad haigused. Samas on oluline silmas pidada, et harva esinevaid haiguseid on väga palju, tänaseks on selliseid haiguseid teada umbes 8000 ning uusi haiguseid kirjeldatakse päevast päeva, st loetelu pikeneb üha. Umbes 80% harvikhaigustest on geneetilised. Neid numbreid omavahel võrreldes näeme, et harvikhaigused puudutavad kuni 8% rahvastikust. Eestis võiks Orphaneti registrite alusel harvikhaigustega patsiente olla 3,5–5,9% elanikkonnast, mis teeb vastavalt 47 521–80 107 isikut harvikhaigusega Eestis.
Esimese tegevusaasta jooksul on meie poole pöördunud 130 patsienti, neist ca 80% on lapsed. Professor Katrin Õunapi sõnul on siinjuures üllatavaks just täiskasvanud patsientide sedavõrd suur osakaal. Ja viimaste puhul on omakorda üllatavaks lihashaigustega patsientide ning haruldaste kasvajasündroomide osakaal. Harvikhaiguste palett on heterogeenne, seetõttu võib diagnoosini jõudmine võtta palju aega, sest patsiendiga tegeleval arstil ei ole varasemat kogemust konkreetse harvikhaigusega. Selleks ongi loodud kliinikumi harvikhaiguste kompetentsikeskus, mis tänu oma horisontaalsele struktuurile kaasab spetsialistid kõikidelt erialadelt.
Keskusesse saavad patsienti suunata kõikide erialade arstid, kuid patsiendid saavad ka ise pöörduda. Rääkides meie valdkonna tõsisest kitsaskohast, jõuame harvikhaigustega patsientide ravimiseni. Sellele teemale keskendusime ka tänavusel rahvusvahelisel harvikhaiguste päeva konverentsil, mille korraldasime koostöös Kliinikumi Lastefondi, Eesti Puuetega Inimeste Koja, Ravimitootjate Liidu, Eesti Meditsiinigeneetika Seltsiga.
Täna on geneetiliste haiguste raviks palju erinevaid võimalusi alates dieetravist ja lõpetades geeniraviga. Harvikhaigusega patsiendile, nagu igale teisele patsiendile, on oluline alustada ravi õigeaegselt. Kahjuks on Eestis valupunktiks harvikravimite kättesaadavus – Eesti on harvikravimite kättesaadavuse osas Euroopas eelviimasel kohal. Nii kulub Eestis ravimi jõudmiseni patsiendini 1081 päeva. Konverentsil keskenduti erinevatele võimalustele, kuidas olukorda leevendada. Muuhulgas arutati erinevaid koostöövõimalusi vastutuse jagamiseks haigekassa, eraõiguslike heategevusfondide ja ravimitootjate vahel.
Dr Kristi Tael
Arst-õppejõud meditsiinigeneetika erialal
Maailma juhtiv silma sarvkesta konfokaalse mikroskoopia spetsialist prof Mitra Tavakoli silmakliinikus
Tartu Ülikooli Kliinikumi silmakliinikut külastas veebruarikuus sarvkesta konfokaalse mikroskoopia üks juhtivaid spetsialiste maailmas – prof Mitra Tavakoli, Exeteri Ülikoolist Inglismaalt. Prof Tavakoli andis temaatilise loengu ja viis läbi ka õpitoa.
Konfokaalmikroskoopia abil on võimalik hinnata nii kvalitatiivselt kui kvantitatiivselt sarvkesta kudede struktuuri ja rakulist koostist. Uurimismeetod annab võimaluse diagnoosida mitmeid silma sarvkesta haigusseisundeid nagu düstroofiad, põletikud ning ka närvikiudude patoloogilisi seisundeid. Neist viimane parameeter on hiljutiste uuringute valguses osutunud väga efektiivseks ja suhteliselt lihtsalt läbiviidavaks mitte-invasiivseks surrogaat-uuringuks diabeetilise neuropaatia korral. Konfokaalmikroskoopia on sarvkesta haiguse diagnostikas silmakliinikus kasutusel olnud juba aastaid. Selle viimase, diabeeti puudutava, informatsiooni valguses on meil võimalus laiendada sarvkesta konfokaalmikroskoopia kasutamise spektrit.
Oma loengus tutvustas prof Tavakoli konfokaalmikroskoopia aluspõhimõtteid ja viimaseid tarkvara arendusi. Käsitlemist leidsid ka peamised ja sagedasemad sarvkesta haigused. Samuti tutvustas prof Tavakoli uuemaid andmetöötluse võimalusi. Sealjuures saime salvestada uuema andmetöötluse versiooni ka meie uuringuaparaati. Koolituse teine päev oli praktilise tegevuse päralt, kus koolitusel osalejad said professori juhendamisel harjutada praktilist sarvkesta närvikiudude kihi mõõtmist. Koolitusel osalesid ka kaks probleemsete sarvkestadega patsienti, kellel prof Tavakoli viis läbi mõõtmised ja analüüsis tulemusi.
Kokkuvõtvalt oli koolituse näol tegu kahe väga huvitava, arendava ja praktilisi oskusi edendava ettevõtmisega. Oluline oli ka asjaolu, et tippspetsialist tuli kohale ja töötas meie aparatuuriga. Saime temalt mitmeid soovitusi aparatuuri töökindluse tõstmiseks. Ei ole ka vähetähtis, et tekkisid uued kontaktid, millest üsna suure tõenäosusega on edenemas nii kliiniline kui ka teaduslik koostöö.
Professori külaskäik sai teoks kliinikumi 4. kliinilise valdkonna teadus- ja innovatsioonifondi toel. Täname Kliinikumi asjaomaseid selle koolituse finantsilise toetuse eest!
Dr Kuldar Kaljurand
Silmakliiniku ülemarst-õppejõud
Teraapiakoerad lastekliinikus
 Kliinikumi lastekliiniku üldpediaatria ja neuroloogia osakonna väikesi patsiente külastavad igal teisipäeval setter Minni koos koerajuhi Mari Saviauguga ja kuldne retriiver Relly koos koerajuhi Aive Alaberdiga. Teraapiakoerte külastuse eesmärk on pakkuda rõõmu ja lohutust lastele, kes haiglas viibimise ajal on eemal oma sõpradest, koolist ja muust tuttavast keskkonnast.
Kliinikumi lastekliiniku üldpediaatria ja neuroloogia osakonna väikesi patsiente külastavad igal teisipäeval setter Minni koos koerajuhi Mari Saviauguga ja kuldne retriiver Relly koos koerajuhi Aive Alaberdiga. Teraapiakoerte külastuse eesmärk on pakkuda rõõmu ja lohutust lastele, kes haiglas viibimise ajal on eemal oma sõpradest, koolist ja muust tuttavast keskkonnast.
Ülemõe Evelyn Everti sõnul tekib positiivne meeleolu kohe, kui koerad sisenevad lastekliiniku fuajeesse. „Senikaua, kui koerajuht riideid vahetab ja ennast valmis seab, on uudistavad ja elevil lapsed ennast juba koertele lähemale sättinud. Ükskõikseks ei jää ka lapsevanemad ja personal, kellest teel osakonda möödutakse ning naeratus ilmub nagu iseenesest kõikide näole. Esimestel kordadel oli mängutoa ukse taga hulk meie töötajaid, kes kõik soovisid vahvaid koeri näha ja neile pai teha. Alati tuleb muidugi arvestada, et osad lapsed võivad koera karta või olla hoopis koera jaoks liialt pealetükkivad. Seetõttu on koos koerajuhiga mängutoas alati ka lastekliinikupoolne kontaktisik Elve Kalda, kelle ülesandeks on laste käitumist jälgida. Tal on kaasas mänguasjakast, kus on koerte piltidega värvilehed ja muud mänguasjad, et vajadusel mänguliselt sekkuda. See võimaldab omakorda koerajuhil kohtumise ajal koerale keskenduda ning tema vajadusi jälgida,“ selgitas ülemõde Evelyn Evert.
Relly ja Minni on väga targad koerad ja oskavad erinevaid trikke, mis lastele eriti meeldivad. „Üks meie patsient oli koertega kohtumisel väga arglik ning istus esiti ainult oma isa süles. Lõpus julges juba koerast mööda minna ning tema läheduses mängida. Kogetu andis lapsele positiivse kogemuse edaspidiseks ning vähendas tema hirmu koerte ees,“ kirjeldas Evelyn Evert.
Lastekliiniku teraapiakoerad on teinud koostööd ka teiste kliinikute laste osakondadega. Ülemõe sõnul toimus väga südamlik kohtumine eelmise aasta lõpus L. Puusepa 8 majas onkoloogia-hematoloogia kliiniku patsientide ja personaliga. „Lastekliiniku resident Triin Ventmann võttis minuga ühendust ja kurtis, et ühele haiglas viibivale lapsele ei tee enam miski rõõmu. Samas meenutas laps väga hea sõnaga oma koera. Meie heameeleks reageeris koerajuht Aive ja koer Relly üleskutsele lapsele rõõmu teha kiirelt, kuigi tegemist oli uue keskkonna ning olukorraga. Kohtumine oli soe ja sõbralik ning mureliku noormehe näol sai isegi naeratust näha. Ka teised sama osakonna patsiendid said koerale pai teha ning lahkusid pärast teraapiakoeraga kohtumist kergema sammu ja säravama silmaga,“ rääkis Evert.
Lastekliiniku teraapiakoerte külastused toimuvad koostöös MTÜ Eesti Abi ja Teraapiakoerte Ühinguga. Ühingu eestvedaja Maarja Taliga korraldati eelnevalt tutvustav loeng lastekliiniku töötajatele ning arutati üksikasjalikult läbi koerte teekond, kohtumisel osalevate laste arv ning osapoolte vastutusulatus ning kohustused.
Kliinikumi Leht
Kallistustoolid psühhiaatriakliinikus
Psühhiaatriakliiniku laste, noorukite ja söömishäirete osakonnas on kasutusel sensoorsed toolid ehk kallistustoolid.
Kliinikumi Lastefondi toel ostetud kallistustoolid on heaks alternatiivseks ja mittekahjustavaks abivahendiks, kui patsientide ärevus hakkab tõusma, aidates leevendada ärevust ja ebamugavustunnet sarnaselt raskustekkidele. Viimased on samuti noorte seas väga populaarsed.

Verekeskuse doonoripäevad asutustes
 Erinevad asutused ja ettevõtted korraldavad koostöös Kliinikumi verekeskusega doonoripäevi, et üheskoos kolleegidega head teha ning verd loovutada. Kliinikumi verekeskus, mis teenindab Lõuna-Eesti piirkonda, käib ühes kuus keskmiselt kaheteistkümnel väljasõidul.
Erinevad asutused ja ettevõtted korraldavad koostöös Kliinikumi verekeskusega doonoripäevi, et üheskoos kolleegidega head teha ning verd loovutada. Kliinikumi verekeskus, mis teenindab Lõuna-Eesti piirkonda, käib ühes kuus keskmiselt kaheteistkümnel väljasõidul.
Kliinikumi verekeskust on võimalik kutsuda asutusse, kus doonoripäeval osaleb vähemalt 20 töötajat, asutuses on piisavalt ruumi kuuele verekeskuse töötajale koos tööks vajalike asjade ja masinatega, laudadele ja toolidele ning ka doonoritele. Doonoripäev võib olla nii suletud asutusesisene kui ka avatud teistele doonoritele.
Ühe vereloovutusega on võimalik aidata vähemalt kolme inimest. Veri on eluskude, mida ei ole võimalik kunstlikult valmistada, seega on vere ainus allikas teine inimene. Selle tõttu on doonorite abi asendamatu ja vajalik, et kõik patsiendid saaksid õigeaegselt vajalikke verekomponente.
Rohkem infot doonoripäevade kohta saab e-posti aadressilt See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud.. Jooksva kuu doonoripäevad on nähtavad verekeskuse koduleheküljel www.kliinikum.ee/verekeskus.
Aitamine on veres!
Kliinikumi Leht
Verekeskuse väljasõidud aprillis 2023
03. aprill 10.30–13.00 Jõgeva Kultuurikeskus, Aia 6
04. aprill 11.00–14.00 Ahja Moodulahi, Tartu mnt. 49, Ahja
05. aprill 10.30–13.00 K. Jaak Petersoni Gümnaasium, Kaunase pst. 70, Tartu*
10. aprill 11.30–14.00 Eesti Lennuakadeemia 2.korruse saal, Lennu 40, Reola
11. aprill 9.30–13.00 Võru Kultuurimaja „Kannel“, Liiva 13
12. aprill 10.00–13.00 PRIA, Tähe 4, Tartu
13. aprill 9.30–13.00 Viljandi Sakala Keskus, Tallinna 5
17. aprill 10.00–13.00 Põlva Haigla 0 korrus, Uus 2
18. aprill 10.00–12.00 Võhma Kool, Veski 12
20. aprill 10.00–13.00 Valga Kultuuri-ja Huvialakeskuse 2. korrus, Kesk 1
24. aprill 11.00–15.00 TÜ Delta Keskus, Narva mnt. 18
26. aprill 10.00–12.00 Karksi-Nuia Kultuurikeskuse Sinine saal, Viljandi mnt. 1
27. aprill 9.30–13.00 Viljandi Sakala Keskus, Tallinna 5
asutusesisene*
Mammobussi väljasõidud tagavad osaluse rinnavähi sõeluuringul
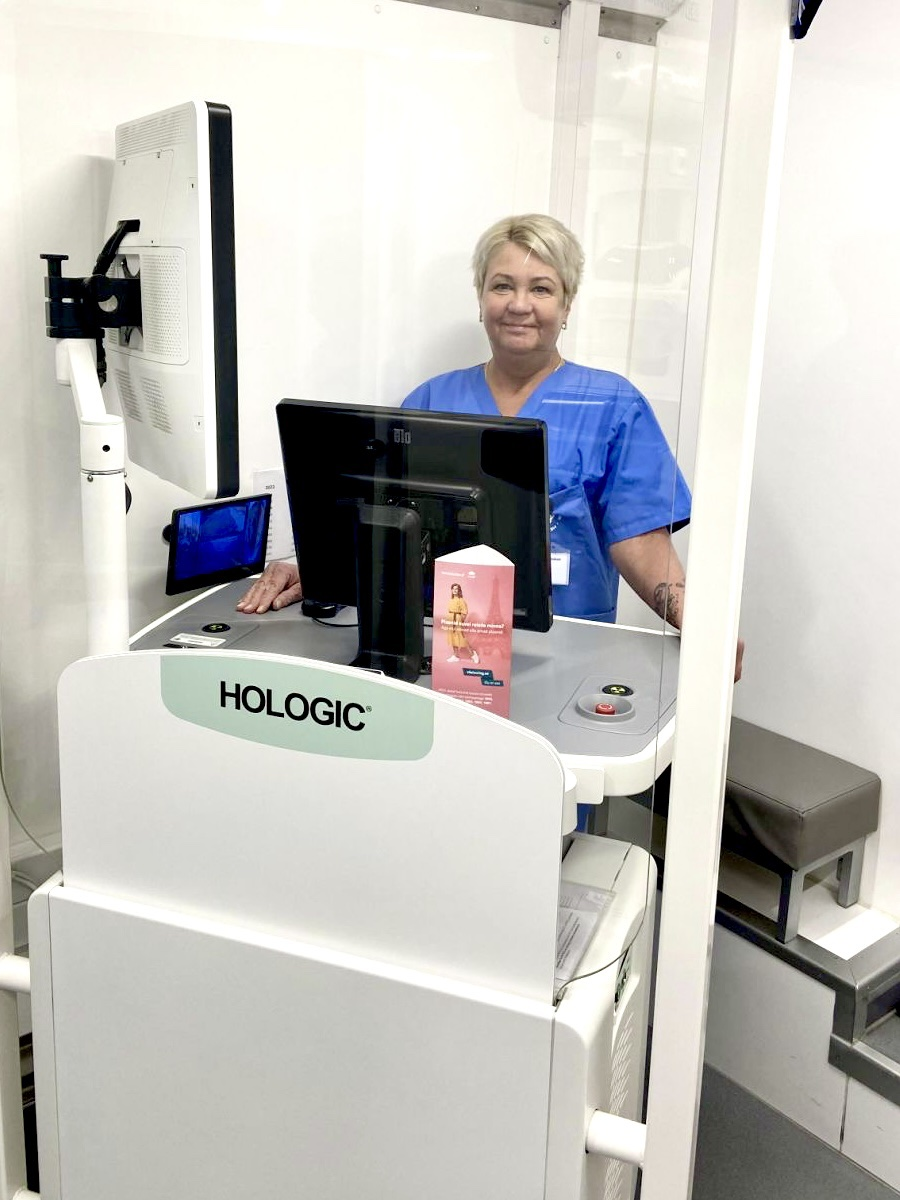 Tartu Ülikooli Kliinikumi Mammobussis tehti 2022. aastal 7609 rinnauuringut. 6939 naist osales rinnauuringul sõeluuringu raames ja 670 külastas Mammobussi saatekirjaga.
Tartu Ülikooli Kliinikumi Mammobussis tehti 2022. aastal 7609 rinnauuringut. 6939 naist osales rinnauuringul sõeluuringu raames ja 670 külastas Mammobussi saatekirjaga.
„Näeme, et kõikides maakondades, kuhu Mammobuss väljasõite teeb, on naiste osalus rinnavähi sõeluuringul ligi 60% või rohkem ning jätkuvas kasvutrendis. Töötasime kokku seitsmes maakonnas: Tartumaal Elvas, Kallastel, Alatskivil ja Rõngus; Jõgevamaal Põltsamaal, Jõgeval ja Mustvees; Põlvamaal Räpinas, Põlvas, Ahjal ja Kanepis; Võrumaal Värskas, Võrus, Rõuges, Varstus, Vastseliinas, ja Antslas; Valgamaal Tõrvas, Valgas, Pukal, Otepääl ja Sangastes; Järvamaal Paides, Aravetel, Järva-Jaanis ja Türil. Esmakordselt toimusid Mammobussi väljasõidud Ida-Virumaale Toilas, Narva-Jõesuus, Narvas, Jõhvis, Kohtla-Järvel ja Kiviõlis, kus naiste osalus oli kahjuks kõige tagasihoidlikum,“ kirjeldas Mammobussi tööd dr Sulev Ulp radioloogiakliinikust.
Rinnavähi sõeluuringu tulemusel kutsuti täiendavateks uuringuteks tagasi 156 naist (2,3%). „Rinnavähk diagnoositi 35 naisel, mis tähendab 5 juhul 1000st. Neist 71% olid varajases staadiumid vähkkasvajad. 10 naisel (29%) oli vähk kahjuks avastamise momendil juba levinud, mistõttu määrati neile naistele esmalt, enne opereerimist, neoadjuvantne keemiaravi,“ rääkis dr Ulp. Ta lisas, et kui sõeluuringu raames rinnavähk avastatakse või ei saa seda ilma kirurgilise biopsiata välistada, suunatakse naine kiirkorras Kliinikumi mammoloogi vastuvõtule, kes korraldab edasise ravi ja jälgimise. „Kusjuures, viimasel 15 aastal on Tartu Ülikooli Kliinikumis varajaselt avastatud rinnavähi puhul naiste 5 aasta elulemus 100%. See on väga hea näitaja, tõestamaks, et varajaselt avastatud vähi korral on võimalik täielik tervistumine!“ toonitas dr Ulp.
Kliinikumi Mammobussi meeskonda kuuluvad seitse radioloogiatehnikut, kellest on bussis korraga tööl kaks ja nii nädal aega järjest. Bussi liigutamiseks ja tehnika hooldamiseks kuuluvad meeskonda veel ka kolm inseneri. „Kuni kümnetunnise tööpäeva jooksul käib sõeluuringul 40–50 naist. Radioloogiatehnikute poolt teostatud mammogrammid laaditakse Pildipanka, mis tagab praktiliselt kohese piltide kättesaadavuse. Mammogramme loevad omakorda seitse radioloogi, kes on tööl samuti kahekaupa. Rinnavähi sõeluuringu ülesvõtteid vaadatakse topelt – selleks et tagada võimalikult täpne vastus. Vastuse saab naine e-kirjaga juba samal või järgmisel päeval,“ kirjeldas tööprotsessi vanemarst-õppejõud Ulp.
Uuringul käinud naised on Mammobussi meeskonda sõbraliku ja kiire teeninduse eest ka korduvalt tänanud. „Kiidetakse Mammobussi personali väga hoolitseva suhtumise ja meeldiva teeninduse eest ning selle eest, et vastused laekuvad väga kiiresti. Naiste jaoks on positiivne kogemus väga oluline, kuna hea muljega uuringult lahkuvad naised tulevad uuringule ka järgmisel korral. Olen veendunud, et Eestis on mammograafiabusse tulevikus juurde vaja – selleks, et rinnavähi ennetus ja varajane avastamine oleks võimalik ka Eestimaa väiksemates kohtades,“ sõnas dr Ulp.
Kliinikumi Leht
Infokast
- Rinnavähi sõeluuringu eesmärk on avastada rinnavähk võimalikult varases staadiumis ning vähendada sel moel haigusesse suremust ja tõsta haigete elukvaliteeti.
- Rinnavähk varajases staadiumis endast märku ei anna, seega on oluline, et ka ilma kaebuste ja sümptomiteta naised käiksid uuringul.
- Rinnavähi sõeluuringule kutsutakse 50–69 aasta vanuseid naisi iga kahe aasta järel.
- 2023. aastal kutsutakse rinnavähi sõeluuringule ravikindlustatud ja ravikindlustamata naisi sünniaastaga 1955, 1957, 1959, 1961, 1963, 1965, 1967, 1969, 1971, 1973.
- Kliinikumis saab rinnanäärme sõeluuringul osaleda nii Mammobussis, radioloogiakliinikus (L. Puusepa 8, I korrus) kui Kvartali keskuse rinnakabinetis (Riia 2, I korrus).
- Rinnavähi sõeluuring on naisele tasuta.
- Sõeluuringule saab registreeruda telefonil 731 9411 tööpäevadel kell 8.00–16.00. Samal numbril saab teha broneeringuid ka arsti poolt antud saatekirja alusel. Mammobussis saab vabade aegade olemasolul uuringule registreeruda ka kohapeal.
Mammobussi graafik
Kaisukaruhaigla toetab lapsi haiglas viibimise ajal
 Igal neljapäeval avab Tartu Ülikooli Kliinikumi lastekliinikus uksed Eesti Arstiteadusüliõpilaste Seltsi korraldatav kaisukaruhaigla, kus väikestel patsientidel on võimalus ravida oma pehmeid lemmikuid läbi mängu. Kaisukaruhaigla projekti eesmärgiks on vähendada laste erinevaid hirme, mis haiglas võivad tekkida – olgu selleks eesootav protseduur või tervishoiutöötajad. Hirmud ja teadmatus peletatakse eemale just mängides.
Igal neljapäeval avab Tartu Ülikooli Kliinikumi lastekliinikus uksed Eesti Arstiteadusüliõpilaste Seltsi korraldatav kaisukaruhaigla, kus väikestel patsientidel on võimalus ravida oma pehmeid lemmikuid läbi mängu. Kaisukaruhaigla projekti eesmärgiks on vähendada laste erinevaid hirme, mis haiglas võivad tekkida – olgu selleks eesootav protseduur või tervishoiutöötajad. Hirmud ja teadmatus peletatakse eemale just mängides.
Kaisukaruhaigla külastab lisaks haiglatele ka lasteaedasid, et vähendada pisikeste haiglahirmu juba enne sinna sattumist. Lapsed saavad välja mõelda haiguse, mille ravimiseks tuleb pöörduda kaisukaruhaiglas töötava arsti(tudengi) vastuvõtule. Laps on mängus justkui lapsevanema rollis, tulles oma haige mänguasjaga arsti juurde ja jälgides vastuvõtu või protseduuri käiku kõrvalt. „Seda on vahva jälgida, kuidas laps, kes kardab näiteks süsti, lohutab oma süsti saavat kaisukaru: „Pole hullu, see läheb kohe üle“. Sel moel tundub ka lapsele endale, et asi ei pruugi nii hull olla ning seda on vaja,“ selgitas kaisukaruhaigla projektijuht Kätlin Kits.
Kitsi sõnul ravitakse paari tunniga väga palju patsiente ning mõnda isegi mitu korda. „Ravime ühe karu terveks ja ütlen lapsele, et nüüd on karu voodirežiimil, kuid varsti on see sama karu uuesti vastuvõtul. Põhjenduseks kurdab laps, et karu läks keelust hoolimata õue ehk siis me ravime teda uuesti. Lõpuks on kaisukarud üleni sidemetes ja plaastritega kaetud,“ kirjeldas Kits laste loovust.
Lisaks sellele, et pisikestel patsientidel on võimalik kaisukaru ravimist mängida, kasutatakse haiglas rohkem seda aega arstitudengitega kui uute mängukaaslastega aja veetmiseks. Kui osade vanemate jaoks tähendab see veidi puhkust, siis teised tulevad hea meelega koos lapsega mängima ja saavad sel viisil mõtted eemale. „Me oleme ka laste ja nende vanematega paberlennukeid meisterdanud ning siis võistelnud, kelle lennuk kõige kaugemale lendab. Lastele pakkus see palju nalja, kuidas minu lennuk üldse lennata ei tahtnud,“ meenutas Kits vahvat seika.
Kaisukaruhaigla projektijuht tunnistab, et sageli ongi lastel lihtsalt vaja ühte uut sõbralikku nägu, kellega mängida ja jutustada. „Me oleme täielikult laste teenistuses – kui kaisukaru on haige, siis ravime teda ja laps tahab niisama mängida, siis mängime,“ lisas Kits.
Kitsi jaoks on oluline, et kaisukaruhaigla aitab muuta haiglas viibimist lapsesõbralikumaks ning võimaldab vähendada hirme neist rääkides ja läbi mängides.
Kristen Orin
Kaasasündinud südamerikete nädal juhtis tähelepanu südamerikke avastamisele raseduse ajal
 7.–14. veebruaril tähistati rahvusvahelist kaasasündinud südamerikete nädalat eesmärgiga tõsta inimeste teadlikkust kaasasündinud südameriketest. Sel aastal oli nädala kitsam fookus seatud südamerikete sünnieelsele tuvastamisele.
7.–14. veebruaril tähistati rahvusvahelist kaasasündinud südamerikete nädalat eesmärgiga tõsta inimeste teadlikkust kaasasündinud südameriketest. Sel aastal oli nädala kitsam fookus seatud südamerikete sünnieelsele tuvastamisele.
Eestis sünnib kaasasündinud südamerikkega 100–120 last aastas ning see on vastsündinutel kõige sagedasem kaasasündinud rike. „Enamus raskeid südamerikkeid on sünnieelselt diagnoositavad. Raseduse ajal on ette nähtud kaks ultraheli sõeluuringut, mille üheks eesmärgiks on ka kaasasündinud südamerikete sünnieelne tuvastamine,“ rääkis Tartu Ülikooli Kliinikumi sünnitusabi ja günekoloogia eriala arst-õppejõud Eva-Liina Süüden. Raseduseaegseid ultraheli sõeluuringuid võimaldavad kõik Eesti rasedaid jälgivad tervishoiuasutused ning dr Süüden rõhutas uuringul osalemise vajadust. „Kui rasedal on juba teada südamerikke tekke riskitegureid, näiteks südamerike lähisugulasel, ema raseduseelne suhkruhaigus või teatavate ravimite kasutamine, tehakse lapseootel naisele süvendatud loote südame ultraheliuuring. Kui uuringu tulemusel selgub südamerikke kahtlus, suunatakse naised Tartu Ülikooli Kliinikumi täpsustavale ultraheliuuringule, kus osaleb juba ka kogemustega lastekardioloog,“ kirjeldas dr Süüden.
Kui loote südame ultraheliuuringul diagnoositakse südamerike, tegeleb kliinikumis naise ja perekonnaga lähtuvalt rikke eripärast erialadeülene lootemeditsiini meeskond, kuhu kuuluvad naistearst, ultraheliarst, lastekardioloog, meditsiinigeneetik, neonatoloog, lasteintensiivravi arst, ämmaemand ja raseduskriisi nõustaja. „Kaasasündinud südamerikete õigeaegne avastamine annab perele valikuvõimaluse. Samuti võimaldab paremini planeerida raseduse jälgimist, sünnitust kui ka vastsündinu vahetut sünnijärgset abistamist,“ sõnas dr Süüden.
Kaasasündinud südamerikkeid võib olla erinevaid, alustades väikesest august südame vaheseinas kuni ühe südamepoole puudumiseni. „Lisaks sellele, et enamus kaasasündinud südamerikkeid on raseduse ajal diagnoositavad, on õnneks suur osa neist ka sünnijärgselt korrigeeritavad. Siinkohal ongi oluline rasked rikked raseduse ajal üles leida, sest õigeaegne diagnoos, planeeritav ravi ning väikese patsiendi jälgimine annab talle eeldused hea kvaliteediga eluks,“ rääkis rasedaid konsulteeriv Tartu Ülikooli Kliinikumi lastekardioloog dr Silvia Virro. Ta rõhutas, et kaasasündinud südamerikke korrigeerimise järgselt vajavad lapsed kindlasti lastekardioloogi jälgimist ning ka täiskasvanueas tuleb patsienti jälgida kaasasündinud südameriketele spetsialiseerunud kardioloogi poolt.
Kui on teada, et laps vajab sündimise järgselt diagnoositud rikke tõttu kiiresti ravi, soovitatakse emal sünnitada Tartu Ülikooli Kliinikumis. „Teatud südamerikked, näiteks suurte arterite transpositsioon ja muud kriitilised südamerikked vajavad kiiret sekkumist kohe vahetult pärast sündi. Enamus südamerikkeid on korrigeeritavad Eestis, Tartu Ülikooli Kliinikumis. Lisaks tehakse kõige keerulisemate ja harvem esinevate juhtude korral koostööd Helsingi Uue Lastehaigla kolleegidega,“ ütles kliinikumi südamekirurg ja kaasasündinud südamerikete kompetentsikeskuse eestvedaja dr Raili Tagen. Sünnieelse diagnostikaga tegelevad naistearstid tõid välja, et kaasasündinud südamerikete tuvastamine, diagnoosimine ja korrigeerimine toimub Eestis nii erialade kui tervishoiuasutuste koostöös. „Kuna Põhja-Eestis elab valdav enamus Eesti elanikest, siis esmane südamerikete diagnostika toimub meie heade partnerite juures Ida-Tallinna Keskhaiglas, Lääne-Tallinna Keskhaiglas, Pärnu haiglas, Loote Ultrahelikeskuses ja mujal. Kliinikumi suunatakse aastas 50 lapseootel ema üle Eesti. Neist vajab Kliinikumis sünnitamist umbes kolmandik, aga sageli otsustavad Kliinikumis sünnitada ka teised konsultatsioonil käinud naised,“ kirjeldas dr Süüden.
Kaasasündinud südamerikkeid korrigeeritakse Kliinikumis aastas 50–80 väikesel patsiendil. Pärast seda jäävad lapsed lastekardioloogi jälgimisele Kliinikumi ja Tallinna Lastehaiglasse. Rohkem infot kaasasündinud südamerikete kohta leiab Kliinikumi kaasasündinud südamerikete kompetentsikeskuse kodulehelt ja naistekliiniku kodulehelt.
Kliinikumi Leht
Terviseala asekantsler Heidi Alasepp tutvus kliinikumi vähikeskusega
 Jaanuaris külastasid sotsiaalministeeriumi terviseala asekantsler Heidi Alasepp ja tema nõunik Katrin Idla kliinikumi vähikeskust, eesmärgiga tutvuda vähiravi korraldusega kliinikumi teeninduspiirkonnas.
Jaanuaris külastasid sotsiaalministeeriumi terviseala asekantsler Heidi Alasepp ja tema nõunik Katrin Idla kliinikumi vähikeskust, eesmärgiga tutvuda vähiravi korraldusega kliinikumi teeninduspiirkonnas.
„Vähikeskuse ülesanne on koondada ühtseks tervikuks kogu vähiravi-alane tegevus kliinikumis. See tähendab, et vähiravi toimub küll peamiselt hematoloogia-onkoloogia kliinikus, ent diagnostika, kirurgiline ravi, radioloogilised uuringud, patoloogia ning muud tegevused omakorda muudes kliinikumi üksustes või hoopis teistes meie piirkonna haiglates. Meie ülesanne on tagada, et vähipatsiendi raviteekond sujuks ning et vähiravi käsitlus üle kliinikumi vastaks kõrgeimatele kvaliteedinõuetele,“ tutvustas kliinikumi vähikeskuse direktor dr Lenne-Triin Kõrgvee. Kvaliteedi tunnuseks on kliinikumi vähikeskus pälvinud OECI (Organisation of European Cancer Institutes) akrediteeringu, mis on kõrgeim tunnustus kliinikumi vähiravile, ennetustegevusele, diagnostikale ning teadus- ja õppetööle.
Hematoloogia-onkoloogia kliiniku juht dr Kristiina Ojamaa tutvustas omakorda vähiravi korraldust nii kliinikumis, Lõuna-Eestis kui ka Ida-Virumaal. „Peame oluliseks pakkuda patsientidele vähiravi kodu lähedal, mistõttu pakub kliinikum vastuvõtte Ida-Viru keskhaiglas ning nüüd juba ka Narva haiglas. Kodulähedast vähiravi saab kindlasti muuta veelgi sujuvamaks ning patsiendile mugavamaks, kuhu on kaasatud nii vähiravikeskused, esmatasand kui ka riiklikud lahendused,“ rääkis dr Ojamaa. Ta tõi välja ka kliinikumi hematoloogia-onkoloogia kliiniku ühe eripära – laste vähiravi, mille mitmed ravimeetodid nagu näiteks vereloome tüvirakkude siirdamine ja kogu keha kiiritus toimub Eestis vaid kliinikumis.
Sotsiaalministeeriumi asekantsler Heidi Alasepp toonitas, et Eesti riigi väiksus annab võimaluse teha suuri muutusi kiiresti, teisalt tuleb teha neid väga targasti, nii inim- kui rahalist ressurssi arvestades ja juhtides. „Tervis on väärtus, millesse saame investeerida kõik üheskoos ning ka ausalt olukorda hinnates. On väga oluline, et Eestis on olemas tipptasemel ravi nii vähiravis kui mistahes muul erialal, ent kas see on võimalik ja vajalik igas haiglas? Usun, et Eesti tervishoius seisavad ees muutuste aastad, kus sammud peavad olema väga targad,“ rääkis dr Alasepp.
Nii dr Kõrgvee kui dr Ojamaa tõid välja rahvusvahelise ja siseriikliku koostöö olulisuse. „Euroopa vähivastase võitluse kava ning Eesti vähitõrje tegevuskava on väga olulised alustalad, mille rakendus suuresti haiglate teha jääb. „Seetõttu on oluline, et vähiravi keskused osalevad vähitõrje tegevuskava elluviimise planeerimisel ja selle täitmisel. Paralleelselt Eesti vähitõrje kavaga on taustal ka Euroopa vähitõrje kava, mis on väga mahukas dokument, peatudes nii elanikkonna teadlikkuse tõstmisel, ennetamisel, diagnostikal, vähiravil, elulõpuravil, lähedaste toetamisel ja mitmetel muudel patsiendi teekonna nüanssidel,“ tutvustas dr Ojamaa. Euroopa vähitõrje kava elluviimiseks on käimas üle-euroopaline projekt ECHoS, milles osaleb ka Tartu Ülikooli Kliinikum.
Vähiravi patsiendi teekonna kaardistamine on aga alanud juba ka kliinikumis eelmisel, 2022. aastal. Esimesena Eestis valiti kolme eri paikmega vähipatsiendid ning kaardistati nii nende vaade oma raviteekonnale kui ka haigla ehk ravi osutaja vaade. Teekonna kirjeldamise eesmärgiks on muuta see sujuvamaks, mugavamaks, kiiremaks ning patsiendi jaoks ka arusaadavamaks. „Juba praegu näeme, et ühe vajaliku muutusena tuleks viia sisse juhtumikorraldaja või õde-koordinaatori ametikohad, kelle näol on tegemist inimesega, kes saadab patsienti kogu tema ravitee jooksul – teda jälgides, nõustades, vajadusel ka kiirele sekkumisele suunates,“ sõnas dr Kõrgvee.
Kliinikumi esindajad ja sotsiaalministeeriumi terviseala asekantsler möönsid üheskoos, et nii kliinikumil kui ministeeriumil on ühine eesmärk – Euroopas tunnustatud vähiravi Eesti patsientide jaoks ning sujuv raviteekond, mille hoolitsemisel on vaja kõigi osapoolte, sealjuures inimeste enda teadlikkust ja panust. Kliinikum ülikoolihaiglana saab sel teekonna luua just uusimat teaduspõhist lisaväärtust.
Kliinikumi Leht
Kliinikumi arendusfondi projektid viivad teaduse patsientideni
 17. jaanuaril tutvustas Tartu Ülikooli Kliinikum 2022. aastal arendusfondi poolt rahastatud projekte, mille eesmärk on tagada, et ülikoolihaigla teadustöö jõuaks ka kliinilisse praktikasse ehk patsientide ravisse. Viimase kahe aasta jooksul on kliinikumi arendusfondist toetatud erinevaid arendus- ja koolitusprojekte ligi 1,5 miljoni euroga.
17. jaanuaril tutvustas Tartu Ülikooli Kliinikum 2022. aastal arendusfondi poolt rahastatud projekte, mille eesmärk on tagada, et ülikoolihaigla teadustöö jõuaks ka kliinilisse praktikasse ehk patsientide ravisse. Viimase kahe aasta jooksul on kliinikumi arendusfondist toetatud erinevaid arendus- ja koolitusprojekte ligi 1,5 miljoni euroga.
„Ülikoolihaigla erisuseks on igapäevaselt ravitöö kõrval toimuv õppe- ja teadustöö. Teadustöö edendamiseks ja tulemuste rakendamiseks on loodud kliinikumi arendusfond. Seni on fondist pälvinud rahastuse nii otseselt uusi teadmisi loovad kliinilised teadusuuringud kui ka tehnoloogiliste ja digitaalsete lahenduste väljatöötamist ning kasutuselevõttu toetavad arendustegevused,“ tõi kliinikumi juhatuse liige, teadus- ja arendustegevuse juht professor Joel Starkopf välja. „Samuti pöörame olulist tähelepanu erinevate koolituste, sh teiste riikide haiglates praktiseerimise toetamisele“.
Kahe aasta jooksul on rahastuse saanud kokku 17 teadus-arendusprojekti, mis kõik edendavad teadustulemuste rakendamist kliinilises praktikas ning aitavad kaasa patsientide heaolu tõstmisele. „Nii näiteks on töös ravikvaliteedi programmi EuroHeart käivitamine südamekliinikus, digilahenduste väljatöötamine antibiootikumiravi efektiivsuse ja ohutuse parandamiseks, kaasasündinud südamerikete kompetentsikeskuse arendamine ning mitmed teised olulised arendusprojektid. Kõigil nendel projektidel on otsene mõju tervishoiuteenuste parandamiseks kogu Eestis,“ loetles professor. Ta tõi välja näitena ühe edukalt käivitunud arendusprojekti, milleks on südamehaigete taastusravi kaugteenusmudeli väljatöötamine. „Projekti rahastamist jätkab 2023. aastal Tervisekassa innovatsioonifond. Selle teenuse abil saame oluliselt parandada taastusravi kättesaadavust südamehaigetele. Taastusravi saavate patsientide osakaalu suurendamine parandab märkimisväärselt inimeste taastumist ja elukvaliteeti näiteks pärast müokardi infarkti põdemist,“ lausus prof Starkopf.
Lisaks teadus- ja arendusprojektidele on kliinikumi missiooni – „Teadus patsiendi teenistuses“ – kandmisel oluline roll ka koolituslähetustel. 2022. aasta arendusfondi taotlusvoorudest rahastatakse kliinikumi töötajate praktiseerimist välismaa haiglates ning erialaste koolituste korraldamist. Kokku on kahe aasta jooksul eraldatud 23 koolitustoetust kogusummas üle 140 000 euro. „Nii näiteks osaleb patoloogiateenistuse arst-õppejõud Joosep Seppet neerupatoloogia alasel väljaõppel Erlangeni Ülikoolikliinikus, südamekliiniku ning anestesioloogia ja intensiivravi kliiniku arstid ja õed teevad õppevisiite Karolinska ülikoolihaigla kehavälise membraanoksügenisatsiooni (EKMO) keskusesse, dr Evgenia Chetverikova kõrvakliinikust tegutseb külalisuurijana Stanfordi Ülikoolis, dr Pilleriin Värk on laste ortopeedia alasel väljaõppel Philadelphia lastehaiglas. Toetatud on mitmeid konverentsikäike ning koolituste korraldust kliinikumis,“ tutvustas teadus- ja arendustegevuse juht.
Tartu Ülikooli Kliinikumi arendusfondi teaduskonverentsil tutvustati kliinikumi poolt 2022. aastal rahastatud projekte, et positiivsete näidete varal inspireerida töötajaid algatama ja ellu viima kliinikumi strateegilisi arenguid toetavaid teadus- ja arendustegevusi ning suurendada partnerite huvi koostööks. Teadus-arendus ja innovatsiooniprojektide taotlusi saab esitada kord aastas ning koolitustegevuse taotlusi kolmel korral aastas. Taotlusi hindab kliinikumi teadus-arendusteenistuse nõukogu, kuhu kuuluvad kliinikumi, Tartu ülikooli, TalTechi, õendustöötajate ja patsientide esindajad.
Kommentaarid
Dr Alar Irs, „Südameveresoonkonna haiguste ravikvaliteeditööriista EuroHeart käivitamine Kliinikumis“
Projekti eesmärk on juurutada koostöös Euroopa Kardioloogide Seltsi ja Uppsala Kliiniliste Uuringute Keskusega ravikvaliteeditööriist südame-veresoonkonna haiguste andmete kogumiseks. Loodav lahendus võimaldab mõõta, analüüsida ja rahvusvahelisel tasemel võrrelda südamehaigete ravitulemusi, st otseselt hinnata ja parandada meie ravikvaliteeti. Lisaks saame projekti rakenduste kaudu osaleda teadus- ja rakendusuuringutes, mis loob võimaluse uute diagnostika- ja ravilahenduste väljatöötamiseks meie patsientidele.
EuroHeart projekt hõlmab nii vajaliku infotehnoloogilise platvormi ülesseadmist ja liidestamist kui ka süsteemi kasutuselevõttu südamekliinikus. Hetkel kogutakse platvormil ägeda koronaarsündroomi andmeid ning järgmiste arendustöödega lisanduvad teised sagedased südameveresoonkonna haigused ja ravisekkumised. Loodetavasti liituvad EuroHeart platvormiga edaspidi teisedki Eesti haiglad.
Prof Tuuli Metsvaht, „Digilahendused antibiootikumravi efektiivsuse ja ohutuse parandamiseks Kliinikumis“
Projekti üldine eesmärk on parandada antibiootikumravi efektiivsust ja vähendada kõrvaltoimete esinemist ning seeläbi ravikulusid. Projekti käigus arendatakse tarkvara, mis muudab kliinikumi antibiootikumravi juhendid kergesti kättesaadavaks ja kasutatavaks. Samuti hinnatakse tarkvara mõju antibiootikumravi juhendite järgimisele, reservantibiootikumide kasutuse osakaalule, ravimikasutusele ja ravikuludele kliinikumis. Antibiootikumravi õige doseerimine on oluline nii antibiootikumresistentuse vältimiseks kui ka parima raviefekti saavutamiseks ohutult. Prototüübina luuakse projekti raames vankomütsiini individuaalse annustamise algoritm intensiivravi vajavatel täiskasvanutel kasutamiseks. Tulemuseks on kiire ja mugav võimalus just antud haigele sobiva ravimiannuse leidmiseks keerulistes ja kiiresti muutuvates olukordades.
Prof Külli Kingo, „Psoriaasi patsiendi terviklik jälgimine raviteekonnal ja haiguse ägenemiste ennetamine“. Tervisekassa innovatsiooniprojekt
Psoriaas on raske krooniline nahahaigus, mille puhul on haiguse remissioonis hoidmiseks üliolulised ravi järjepidevus ning patsiendi pidev jälgimine. Töös oleva Tervisekassa rahastatud innovatsiooniprojekti abil luuakse uus tervishoiuteenusena kasutatav telemeditsiini lahendus, mille abil saab patsient saata asjakohast jälgimisinfot ja pilte naha seisukorrast. Patsiendi jaoks on seisundi kohta info jagamise võimalus pidev ja lihtne ning tervishoiutöötajatele on info asjakohane, ülevaatlik ja kättesaadav. Piltide ja haiguse raskusastme-skooride põhjal saab arst otsustada raviskeemi muutusi või näiteks suunata patsiendi teistele eriarstidele või perearsti jälgimisele. Telemeditsiini lahenduse rakendamine võimaldab lühendada ooteaegu ning suunata patsiendi vajaminevale vastuvõtule seisundi ägenedes kiirelt. Uuringus osalenud patsientide tagasiside on rakendusele positiivne ning ligi 60% uuringus osalenud patsientidest kasutab rakendust aktiivselt. Suur tänu projektis osalenud perearstidele, kliinikumi noortele kolleegidele – Liisi Raam, Liis Ilves, Oliver Taul ja Kaisa Viljar; ja kliiniliste uuringute keskusele Katrin Kaarna juhtimisel.
Kliinikumi Leht
Emeriitprofessor Hele Everaus: „Kõige olulisem on inimestest hoolimine“
 5. jaanuaril tähistas oma 70. sünnipäeva Tartu Ülikooli Kliinikumi hematoloogia-onkoloogia kliiniku pikaaegne juhataja, praegune arst-konsultant, emeriitprofessor Hele Everaus. Kliinikumi Leht ja Tartu Postimees küsisid, milliste mõtetega teenekas luuüdi siirdamise rajaja ja hematoloogia eriala arendaja pidupäevale vaatab.
5. jaanuaril tähistas oma 70. sünnipäeva Tartu Ülikooli Kliinikumi hematoloogia-onkoloogia kliiniku pikaaegne juhataja, praegune arst-konsultant, emeriitprofessor Hele Everaus. Kliinikumi Leht ja Tartu Postimees küsisid, milliste mõtetega teenekas luuüdi siirdamise rajaja ja hematoloogia eriala arendaja pidupäevale vaatab.
Professor Everaus on olnud kogu oma elu seotud Tartuga. Ta lõpetas 1977. aastal Tartu Ülikooli arstiteaduskonna, asudes samal aastal ka ülikooli tööle, kust tema kogemuste pagasisse kuuluvad erinevad ametid alates vanemlaborandist, hematoloogia labori juhatajast, hospitaal-sisehaiguste kateedri dotsendist, hematoloogia-onkoloogia professori ametist kuni ülikooli arendus-teadusprorektori ametini välja. „Oma meditsiinidoktori kraadi kaitsesin ma Tartu Ülikoolis, ent minu ravi,- õppe- ja teadustegevus on viinud mind nii Pariisi VII ülikooli Saint-Louis vähikeskusse, Hadassah ülikooli luuüdi transplantatsioonikeskusesse, Helsingi ülikooli haiglasse, Karolinska instituuti, Nebraska ülikooli meditsiinikeskusesse, Mayo kliinikusse, Dana-Farberi vähikeskusesse kui mitmetesse teistesse mainekatesse vähiravi keskusetesse. Lisaks on mind kutsutud mitmetesse Ameerikas tippkeskustesse ka esinema,“ rääkis prof Everaus.
Aastatel 2000–2016 oli ta nii Tartu Ülikooli Kliinikumi kui Tartu Ülikooli hematoloogia-onkoloogia kliiniku juhataja. Kliiniline töö algas aga varem – juba 1993. aastal oli prof Everaus Tartu Lastehaigla intensiivhematoloogia osakonna juhataja. „Just lastehaigla oli see, kuhu meil õnnestus paigaldada ka Eesti esimene läbivoolutsütomeeter ja teised luuüdi siirdamise ettevalmistamiseks vajalikud seadmed. Lisaks lastehaigla juhtkonnale saime seadmete hankimisel tuge ka tollaselt ministeeriumilt tänu Toomas Vilosiusele,“ meenutas prof Everaus. Olgugi, et algsete seadmete võimekus ei ole võrreldav tänase tehnoloogiaga, andsid need käsitlust muutva tõuke hematoloogia eriala arengule ning ka mitmetele uuendustele nii vereteenistustes kui ühendlaboris.
Pärast prof Everausi juhtimisel käivitatud luuüdi siirdamise programmi Eestis ja Baltimaades, viis ta 1993. aastal Tartu Ülikooli Kliinikumis läbi esimese luuüdi siirdamise. Sellega oli loodud uus innovaatiline lähenemine vähiravis, mida täna kasutatakse sageli erinevate vähivormide – näiteks leukeemia ja lümfoomide ravis. Tänaseks on kliinikumi hematoloogia-onkoloogia kliinikus tehtud enam kui 719 siirdamist, sealjuures on kliinikumis ainus haigla Eestis, kus allogeenset vereloome tüvirakkude siirdamisi läbi viiakse.
Kui esimene patsient, kellele luuüdi siirati, oli täiskasvanu, siis juba 1994. aastal tehti protseduur esimest korda ka lapspatsiendile. „Toona 5-aastane olnud Narva tütarlaps on minu jälgimisel, nüüd juba aastaid tervena, tänaseni. Pole suuremat rõõmu, kui näed tervenevat patsienti. Sealjuures on oluline mitte käsitleda patsiente haigetena, vaid inimestena, kellel on haigus. Halbu uudiseid on edastada alati keeruline, samas raskuste asemel tuleb koos patsiendiga keskenduda sellele, mis saab edasi, millised on võimalused ja milline on järgnev elu. Arstid käivad seda teed koos inimestega, hoolides neist ja vastutades ravi eest,“ mõtiskles prof Everaus. „Need koos käidud teekonnad on mu südames ja ma olen oma tööd armastanud. Teisiti sellel erialal ei saakski, see on paratamatult 24/7 töö. Isegi mitte töö, vaid elustiil. Kui vaatan tänaseid nooremaid hematoloogia-onkoloogia kliiniku kolleege, siis näen samasugust täielikku pühendumist. Nii nagu oli pühendumus ka minu suurimatel õpetajatel – professor Valve Saarmaal ja professor Karl Kullil,“ tundis teenekas arst heameelt.
Küsimuse peale, mis on muutunud vähiravis võrreldes 30-aastase taguse ajaga, sõnas ta, et vähk on muutunud väga paljudel juhtudel krooniliseks haiguseks. „Enamikel juhtudel on vähidiagnoosi saanud inimese ravi pikaajaline, aastatepikkune, andes juurde nii eluaastaid kui võimaldades ka paranemist. Näeme endiselt ka kiire kulu ja lõpuga haigusjuhte, ent hea on öelda, et need on pigem harvad. Minu arstitee alguses oli vastupidi ning meil polnud isegi õigeid diagnostika meetodeid,“ kirjeldas Hele Everaus. Samas möönab ta, et ootus vähi kadumisest pole realistlik. „Vähk on eksisteerinud üle 9000 aasta. Kuna loodus on meist alati targem, ei ole võimalik seda kunagi täiesti välja ravida või kaotada. Küll aga saame me vähki ennetada, diagnoosida, ravida, jälgida,“ lausus professor.
Olgugi, et Hele Everaus enam igapäevaselt intensiivset ravitööd ei tee, on ta hematoloogia-onkoloogia kliinikus endiselt oma patsientide jaoks olemas. Niisamuti seisab ta riigikogus hea selle eest, et toetada ja suunata tervishoiupoliitilisi otsuseid ennekõike just vähiravi teemal. Tema südameasjaks on Eesti vähitõrje arengukava elluviimine ning selleks vajalike tegevuste ja kavade loomine ja rakendamine.
Küsimuse peale, mis valmistab talle rõõmu, vastab ta kiirelt: „Kõige olulisem on inimeste armastamine – sinu suhtumine peegeldub alati su tegevustes. Igaüks peaks leidma oma rõõmuallika, hoolimata sellest, kas ta on terve või haige. Mõelgem korraks, kui palju meil on, mille üle tänulik olla. Mida aga elavad üle Ukrainlased täna või milline saatus oli eelmiste maailmasõdade ajal inimestel siinsamas Eestis? Soovin kogu hingest, et sõda lõppeks,“ lausus professor.
Prof Everausi sünnipäevale oli pühendatud ka hematoloogia-onkoloogia vähiraviteemaline konverents 6. jaanuaril A. Linkbergi auditooriumis.
Kliinikumi Leht
Kommentaarid
Dr Kristiina Ojamaa, hematoloogia-onkoloogia kliiniku juht: Puutusin prof Everausiga esimest korda tööalaselt kokku residentuuri ajal, mil tegelesime koos päriliku vähi teemaga. Siis oli see uus teema. Imetlesin tema oskust võtta sõna ja tunda vastutust keerulistes võõrastes olukordades. Prof Everaus on kindlasti olnud juht, kellele on tähtis tulevikuvaade ja pidev areng selle poole, samas on ta patsiendi igapäevaprobleemid seadnud lahendamiseks esikohale. Täna on ta meie kliinikule nõu ja jõuga abiks ning arendab meditsiini ja aitab patsiente Riigikogu tasandilt.

Helsingi ülikooli haigla professor Tapani Ruutu
Esimene luuüdi siirdamine toimus Eestis 30 aastat tagasi. Iseseisvuse taastamise järel oli see Eesti meditsiinis suur innovatsioon ning teil oli selles oluline roll. Kuidas sai teie koostöö alguse ning kuidas saite kindluse selle meetodi arendamiseks Eestis?
Meie koostöö sai alguse 1989. aastal, kui Hele võttis minuga Helsingis ühendust. Otsustasime hakata arendama koostööd Tartu ja Helsingi hematoloogiaüksuste vahel. Mul oli võimalus käia mitmel korral ka Tartus, sel ajal kui Hele koos oma meeskonnaga väga aktiivset hematoloogiat arendas. 1993. aastal leiti Tartus luuüdi siirdamiseks sobivad ruumid ning esimene autoloogne siirdamine, milles mul oli rõõm osaleda, läks väga hästi.
Paar aastat hiljem algas ka allogeense siirdamise programm. Selleks oli hädavajalik kudede tüpiseerimine doonoriotsinguks ning selleks tegi Tartu meeskonnaga koostööd Soome Punase Risti vereülekandeteenistuse koetüpiseerimise labor ja hiljem luuüdi doonoriregister.
Mis oli kõige olulisem, et allogeenne siirdamine saaks võimalikuks?
Allogeenne siirdamine on keeruline protseduur, mille õnnestumiseks on vaja nii kliinilisi oskusi kui ka piisavaid ressursse. Kliinilise meeskonna professionaalsuses polnud kahtlust. Lisaks oli vaja pädevat tuge nakkushaiguste, pulmoloogiliste, seedetrakti ja muude kliiniliste probleemide korral ning usaldusväärset apteegiteenust – need kõik olid olemas. Loodud oli koostöö kogenud kudede tüpiseerimise laboriga. Seega olid eeldused olemas ja allogeense siirdamise programmi algus seega võimalik.
Kõrgelt arenenud diagnostika, uued ravimid ja uus ravimetoodika on mõned märksõnad, mis iseloomustavad vähiravi. Mis on teie hinnangul kõige olulisemad arengud järgmisel kümnendil?
Kliinikumi patsientide nõukoja tegus hooaeg
 Aasta 2022 tõi uue kriisi, mis pani taaskord haiglad situatsiooni ette, kus tuli hinnata oma valmisolekut kriisisituatsioonides toimida. Samas on rõõm tõdeda, et ka rasketel aegadel ei ole Tartu Ülikooli Kliinikumi patsientide nõukoja töö soiku jäänud ja meie tegevus patsientide hääle kuuldavaks tegemisel jätkus kindla rutiinina. Meie igakuiseid sisukaid arutelusid ja nendest sündinud otsuseid on hinnatud ja kuulda võetud.
Aasta 2022 tõi uue kriisi, mis pani taaskord haiglad situatsiooni ette, kus tuli hinnata oma valmisolekut kriisisituatsioonides toimida. Samas on rõõm tõdeda, et ka rasketel aegadel ei ole Tartu Ülikooli Kliinikumi patsientide nõukoja töö soiku jäänud ja meie tegevus patsientide hääle kuuldavaks tegemisel jätkus kindla rutiinina. Meie igakuiseid sisukaid arutelusid ja nendest sündinud otsuseid on hinnatud ja kuulda võetud.
Eelmise aasta märksõnana tooksin välja kaasamise suuremas plaanis. Kevadel korraldas meie nõukoda Eesti haiglate patsientide nõukodade kohtumise, kus arutati ühiselt nõukodade väljundeid tervishoiuteenuste arendamisel nii haigla kui riigi tasandil. Samuti kaasati meie liikmed üleriigilise patsiendiportaali digilugu.ee uuendamise protsessi. Nõukoja liikmed täiendasid oma kogemuslugudega Tartu Ülikooli õendusteaduse õppetooli „Patsiendiõpetuse“ õppeainet. Meie koosolekutega liitusid kliinikumi võrgustunud haiglate õendusjuhid, et koguda mõtteid ja jagada kogemusi.
Teemad, millega veel tegelesime ja tegeleme, on näiteks: patsiendi ja tema omaste aktiivsem kaasamine raviteekonda; vastuvõttudele registreerimise lihtsustamine ja kättesaadavuse parandamine; kliinikumi peahoone suunaviitade loogika parandamine. Oma panuse saime anda ka patsiendi infomaterjalidesse, vestlusringide metoodikasse ja kliinikumi arengukavasse.
Kliinikumi esindajad Jane Freimann ja Reet Tohvre tegutsevad südamega ja tänu neile toimib nõukoja töö probleemideta. Samuti on väga oluline, et meie igakuistel koosolekutel osaleb õenduse ja patsiendikogemuse juht Ilona Pastarus. See annab kindluse, et meie töö on vajalik ning inimkesksema tervishoiu arendamine kliinikumis on päriselt oluline. Uut hingamist 2023. aastal annavad nõukoja tööle kindlasti juurde meie uued liikmed: Kitty Kubo, Veronika Kruustik, Annika Oja ja Mae Alviste.
Endiselt on nõukoja eesmärk patsientide ja lähedaste kogemuste, arvamuste ja ettepanekute kaasamine kliinikumi tervishoiuteenuste arendamisel. Ootame põnevusega uut tegusat aastat. Ideid ja mõtteid, mida liikmete poolt lauale tuua, jagub. Kliinikumi suhtumine meie tegemistesse on väga hea ning tegutsemise teeb lihtsaks asjaolu, et meid võetakse tõsiseltvõetava partnerina ja meie ettepanekutel on kaalu.
Patsiendid, lähedased, kliinikumi töötajad – olge julged oma arvamust avaldama või oma soove, kogemusi, tähelepanekuid meile edastama meiliaadressile: See e-posti aadress on spämmirobotite eest kaitstud. Selle nägemiseks peab su veebilehitsejas olema JavaSkript sisse lülitatud..
Margi Laurits
Kliinikumi patsientide nõukoja esimees
Ühendlabor ootab kõikide töötajate tagasisidet
 Kliinikumi ühendlaboris ja geneetika ja personaalmeditsiini kliinikus on juba mitmeid aastaid olnud kasutusel andmebaas HALA (Heade/Halbade Asjade Lahendamise Andmebaas; https://siseveeb.kliinikum.ee/hala/), kuhu registreeritakse labori tööd puudutavad ja käsitlemist vajavad head ja halvad juhtumid.
Kliinikumi ühendlaboris ja geneetika ja personaalmeditsiini kliinikus on juba mitmeid aastaid olnud kasutusel andmebaas HALA (Heade/Halbade Asjade Lahendamise Andmebaas; https://siseveeb.kliinikum.ee/hala/), kuhu registreeritakse labori tööd puudutavad ja käsitlemist vajavad head ja halvad juhtumid.
Selleks, et lihtsustada tellijatele tagasiside andmist, oleme loonud võimaluse kasutada HALA ka kõigil teistel Tartu Ülikooli Kliinikumi töötajatel. HALA abil on võimalik pöörata tähelepanu laborites esile kerkinud probleemidele, esitada kaebusi, teha ettepanekuid või ka kiita laboreid ja nende töötajaid. Paljuski on see seni toimunud telefoni teel, kuid telefoni teel edasi antavad tähelepanekud lähevad ajapikku meelest ja süsteemset probleemide lahendust ei pruugi järgneda.
HALA on edasiarendus POIst ehk patsiendi ohujuhtumi andmebaasist. Samas on HALA erinev POIst, HALAsse saab registreerida laboritega seotud infot või viiteid igasuguste probleemide/juhtumite/ettepanekute kohta, mis ei pea olema seotud patsiendi ohujuhtumiga. Tegemist võib olla ka kõige väiksema tähelepanekuga, mis aga laboritöös võib olla väga oluline. Andmebaasi pikaaegne kasutamine laborisiseselt on aidanud üles leida ja parandada mitmeid süsteemseid vigu, mida paratamatult juhtub igas organisatsioonis.
HALA on leitav Tartu Ülikooli Kliinikumi sisevõrgu „Infosüsteemide“ rubriigist. Väljast poolt laborit tehtavateks sissekanneteks on olemas valik „ARSTILE/ÕELE“. Juhtumi registreerimisel ei pea teadma labori osakonda ega töötajat, kuhu või kellele juhtum suunata. Kõik juhtumid koonduvad e-posti, mille omanikud oskavad ise juhtumi saata õige inimeseni. Samuti ei ole kohustuslik kasutada erinevate teemade kaupa klassifitseeritud juhtumi tüüpe. Mittevastavuse korral on soovitav märkida probleemiga seotud proovinõu vöötkoodi number või mingi muu parameeter (patsiendi isikukood, kuupäev, analüüs), mille järgi on võimalik leida konkreetne tellimus labori infosüsteemist.
Kõik HALAsse sisestatud juhtumid arutatakse/uuritakse laboris juhtumiga seotud isikutega. Juhtumi registreerija näeb seejuures kõiki sissekandeid, mida arutelu käigus portaalis tehakse.
Julgustame kolleege igati – kui kahtlete, kas kirjutada meile – siis kindlasti kirjutage ja kirjeldage probleemi või tähelepanekut! Laborite poolt saame otsustada, kas see on seotud meie tegevusega ning kui see annab väiksegi võimaluse meie tööd paremaks muuta, siis on sisestatud HALA oma eesmärgi saavutanud.
Kai Jõers
Ühendlabor
Metallikunstnik Eerik Kõutsi pannood psühhiaatriakliinikus
Detsembrikuus tutvustati psühhiaatriakliinikus metallikunstniku Eerik Kõutsi teoseid, mille kunstnik jäädavalt kliinikule kingib.
Kunstnik liigitab ise oma taiesed steampunk’i ehk aurupungi valdkonda, kirjeldades seda kui alternatiivkunsti, mille esteetika ja ideoloogia põhineb 19. sajandi viktoriaanlikul ühiskonnal.
Kõuts kingib kliinikule kolm pannod – „Galaktika“, „Suur pauk“ ja „Nautilus“. Kunstnik selgitas, kuidas pannoodest kaks esimest illustreerivad tema suurt huvi universumiavaruste ning viimane ookeanisügavuste vastu.
Psühhiaatriakliiniku juht dr Andres Lehtmets rääkis, kuidas see on suurepärane võimalus ning rõõmus uudis, kui kliiniku seinad täituvad kunstiteostega, mida saavad kõik nautida. „Psühhiaatria peab pakkuma ka vaimutoitu ja silmailu,“ lisas dr Lehtmets.
Eerik Kõutsi pannood asuvad psühhiaatriakliiniku esimesel ja teisel korrusel.
Kristen Orin
Kliinikumi jäätmemäng õpetab jäätmeid õigesti sorteerima
 Igal aastal tekib kliinikumis ligikaudu 1372 tonni jäätmeid ehk 293 kilogrammi inimese kohta. Selleks, et jäätmetes sisalduv materjal uuesti kasutusele võtta, on vajalik, et jäätmeid kogutakse juba nende tekkekohas liigiti. Jäätmete ringlusesse võtmine vähendab vajadust toormaterjalide järele ja sellega kaasnevat mõju kliimale ja keskkonnale.
Igal aastal tekib kliinikumis ligikaudu 1372 tonni jäätmeid ehk 293 kilogrammi inimese kohta. Selleks, et jäätmetes sisalduv materjal uuesti kasutusele võtta, on vajalik, et jäätmeid kogutakse juba nende tekkekohas liigiti. Jäätmete ringlusesse võtmine vähendab vajadust toormaterjalide järele ja sellega kaasnevat mõju kliimale ja keskkonnale.
Eesti on seadnud eesmärgiks saavutada kliimaneutraalsus aastaks 2050, mis tähendab, et süsiniku heide ei tohi olla suurem kui selle sidumine kasvavasse metsa, mulda, turbasse ja mujale. Selle saavutamiseks oodatakse iga asutuse ja kodaniku panust.
Kliinikumi eesmärk on järjepidevalt tõsta oma töötajate teadlikkust kliimaküsimustes eesmärgiga liikuda väiksema CO2 jalajälje suunas. Fookuses on jäätmete liigiti sorteerimine ja ka jäätmekoguse, energia tarbimise ning ühekordsete tarvikute kasutamise vähendamine.
„Kui strateegilisi otsuseid peab kliinikum asutusena tegema, siis käitumisharjumusi saab muuta iga töötaja ise – sorteeri jäätmeid, kustuta tuli, ära prindi. Kui iga töötaja teeb väikese sammu, on tulemus muljetavaldav,“ selgitas keskkonna- ja puhastuse osakonna juhataja Triin Arujõe.
2022. aastal tekitas kliinikum 10% vähem olmejäätmeid kui 2021. aastal. Kuigi see edusamm tulenes suuresti koroonapandeemia tingitud jäätmete (maskid, kindad) vähenemisest, siis olulise panuse andis ka ühekordsete toidunõude kasutamise vähendamine. Kui enne kasutati kliinikumis personali toitlustamisel aastas umbes 100 000 ühekordset bionõud, siis alates 1. oktoobrist Ringo pakendite kasutuselevõtmisega vähenes ühekordsete nõude ostmine 10 korda. Alates sellest aastast ei müüda neid üldse, mis tähendab aastas üle 4 tonni vähem olmejäätmeid. „Hea meel on tõdeda, et oma toidunõudega kaasa ostmine on märgatavalt suurenenud, mis oli ka eesmärk,“ kinnitas Arujõe. Lisaks laiendatakse kliinikumis järjest biojäätmete kogumise võimalusi. Kui 2022. aasta alguses sorteeriti biojäätmeid vaid toitlustusteenistuses, siis juba sama aasta keskel võimaldati seda ka avalikes ruumides.
Alates käesoleva aasta jaanuarikuust on kliinikumi töötajatel võimalus kontrollida või värskendada oma teadmisi jäätmete liigiti kogumisest lustliku jäätmemänguga. Enne mängimist tuleb mängijal valida, kas ta on tervishoiutöötaja või mitte, millele vastavalt kuvatakse ka sorteerimist vajavad jäätmed ja prügikastid. „Selline lahendus on personaalsem ning mõistlikum, sest tugiteenistuses töötav inimene ei peagi teadma, millisesse prügikasti näiteks aspiratsioonikateeter peab minema. Lisaks on see vajalik, et koguksime jäätmeid liigiti kõikjal, mitte ainult puhkeruumis“ selgitas Arujõe. Pärast sorteerimist on mängijal võimalus näha oma tulemust ning valede vastuste puhul ka õiget vastust.
Lisaks kliinikumi töötajatele on mängima oodatud ka patsiendid ja teised huvilised. „Meie jaoks on oluline võimaldada mäng ka patsientidele, kes saavad uute või värskendatud teadmistega jäätmeid sorteerida mitte ainult haiglas viibides, vaid ka kodus,“ sõnas keskkonna- ja puhastuse osakonna juhataja Arujõe. Kliinikum panustab oma töötajate ja patsientide keskkonnateadlikkuse tõstmisesse ning astub teadlikult samme, mis tagaks jätkusuutlikust.
„Igaüks ei jõua üleöö isikliku rohepöörde ja põhimõtteliste muutusteni, aga igaüks saab mängida väikest osa suures pildis, mis on hindamatu teene keskkonnale,“ sõnas Arujõe.
Jäätmemängu leiab kliinikumi sisevõrgust ja kodulehelt.
Kristen Orin
Parima kolleegi tiitli pälvisid dr Jaanika Ilisson ja Rain Lehtme
 Kliinikumi aastalõpu tunnustuse hulka kuulub 2016. aastast parima kolleegi preemia, mis on sündinud kliinilise eetika komitee liikme dr Ain Kaare ettepanekul. Preemia eesmärk on tunnustada häid erialade vahelisi kollegiaalseid suhteid. Parimad kolleegid nimetatakse eelmise aasta laureaatide poolt ning seda tiitlit on võimalik välja anda kõikide struktuuriüksuste töötajatele, v. a juhtidele.
Kliinikumi aastalõpu tunnustuse hulka kuulub 2016. aastast parima kolleegi preemia, mis on sündinud kliinilise eetika komitee liikme dr Ain Kaare ettepanekul. Preemia eesmärk on tunnustada häid erialade vahelisi kollegiaalseid suhteid. Parimad kolleegid nimetatakse eelmise aasta laureaatide poolt ning seda tiitlit on võimalik välja anda kõikide struktuuriüksuste töötajatele, v. a juhtidele.
2022. aastal valiti parimateks kolleegideks dr Jaanika Ilisson, kes töötab lastekliinikus üldpediaatria ja neuroloogia osakonnas, ning Rain Lehtme, kes töötab ühendlaboris immuunanalüüsi osakonna juhina.
2021. aasta kolleegipreemia laureaadi dr Eda-Ann Värimäe sõnul on dr Jaanika Ilisson energiline, oma erialast väga huvitatud ja koostööaldis kolleeg. Temaga on alati hea konsulteerida haigete ja haiguste suhtes, ta on alati nõus lastega KOHE tegelema, kui see tal vähegi võimalik on.
Dr Jaanika Ilisson: Antud tunnustuse saamine tuli mulle suure üllatusena ning olen väga tänulik sellise suure au eest. Maast ja madalast on minu vanemad mulle õpetanud, et teistega tuleb käituda sedasi nagu sa tahaksid, et nad käituksid sinuga ning sellest olen lähtunud oma kõikides tegevustes. Meditsiin on selline eriala, kus üksinda ei ole võimalik kaua vastu pidada, viimased aastad on seda tunnet pigem süvendanud. Igapäevaselt tunnen, kui palju vajan kõikide kolleegide (põetajad, õed ja arstid) abi ja tuge, seega püüan vastata samaga. Soovin kõikidele sama palju suurepäraseid kolleege nagu minul on.
2021. aasta kolleegipreemia laureaadi Rainis Kolga võttis Rain Lehtme head omadused kokku:
Olen Rain Lehtmega erinevates laboriga seotud projektides koostööd teinud üle 14 aasta. Olgu nendeks projektideks näiteks eLabori juurutamine ja järjepidev arendamine, erinevate seadmete liidestamine, eTellimine, nelja partnerhaigla võrgustumine jne. Rain panustab iga ettevõtmise õnnestumisse 100-protsendiliselt. Ta on alati väga töökas, abivalmis, kohusetundlik ja mis kõige olulisem – tema huumorisoon on klass omaette.
Rain Lehtme: Olen väga tänulik ja meeldivalt üllatunud saadud kiituse eest. Kahtlustan küll siiani, et midagi läks korraldajatel segamini, et just minule selline tunnustus langes. Selge, et parim kolleeg ei saa keegi olla üksi, seega on see saanud võimalikuks tänu kõikidele minu kaastöötajatele. Näen enda ümber iga päev palju tublisid ja sõbralikke kolleege, kes on kindlasti väärt tunnustamist. Nende professionaalsus ja abivalmidus on mindki mõjutanud. Koostöö tagab edu ning jagan saadud tunnustust kõikide oma tublide kolleegidega.
Leian, et Kliinikumi töötajate tunnustamine on igati vajalik ning peab kindlasti jätkuma. Erinevate üksuste vaheline koostöö, mida parima kolleegi statuut mainib, saab kindlasti minna veel paremaks ning Kliinikum seeläbi töötajate- ja patsiendisõbralikumaks. Meil töötab väga palju töökaid ja tublisid inimesi, kes väärivad, ja inimesena tegelikult sageli ka vajavad, tunnustust. Rohkem, kui me ise igal argipäeval seda märkame. Tunnustagem ja innustagem kolleege.
Rõõmu ja rahu! Aitäh kolleegid!
Kliinikumi Leht
Enim patsientide tänu pälvisid dr Jaak Lehtsaar ja Carol Maask
Kliinikumile laekub tagasisidesüsteemi kaudu nii tänuavaldusi, ettepanekuid kui ka kaebusi. Neist enim just tänuavaldusi. Kui traditsiooniliselt on tunnustatud patsientide poolt enim tänusõnu töötajaid kevad-suvel, siis 2022. aastast kuulub preemia aastalõpu tunnustuste hulka.
Ajavahemikus 1. jaanuar–30. november 2022 laekus patsientide tänuavaldusi enim kahele töötajale. Esimene neist, kes pälvis enim patsientide tänusõnu, oli Carol Maask, kes töötab füsioterapeudina spordimeditsiini ja taastusravi kliinikus statsionaarses õendusabi osakonnas.
Patsiendid on Carol Maaskist:
- Olen õenduses juba mitmendat korda. Mul on ainult tänusõnad hooldajatele ja õdedele, tervele kollektiivile. Suur tänu füsioterapeut Carol Maaskile, kes minu kõndimise ja harjutamise eest hoolitseb.
- Soovin avaldada südamlikku tänu füsioterapeut Carol Maaskile tema professionaalsuse, tähelepanelikkuse ja oskuse eest leida õige lähenemisviis igale patsiendile sisendamaks usku ja optimismi, et tõusta uuesti jalgadele. Minu jaoks ei olnud mingit lootust, kuid tänu temale liigun.
- Soovin avaldada siirast tänu füsioterapeut Carol Maaskile tema töö kohta. Ta on vapustavalt kohusetruu ja võimekas oma tööülesannete täitmisel.
Carol Maask: See tunnustus on mulle tohutu au, aga eelkõige rõõm kinnitusest, et ajan õiget asja! Elan meie patsientidele väga kaasa ja püüan neid igati julgustada ja toetada. Väärtustan head koostööd ja tunnen siirast rõõmu kõigi edusammude üle. Mul on nii hea meel, et ka neile jääb meie ühisest harjutamisest hea tunne!
Teine enim tänu pälvinud töötaja on dr Jaak Lehtsaar, kes töötab kirurgiakliiniku kirurgilise ja günekoloogilise onkoloogia osakonnas.
Patsiendid dr Jaak Lehtsaarest:
- Tänan dr Jaak Lehtsaart operatsiooni, suhtlemise ja hoole eest! Aitäh kogu personalile töö ja teeninduse eest. Anesteesia oli eeskujulik ja operatsiooni järel valud puudusid. Kõik läks väga hästi!
- Kogu teekond rinnavähi operatsioonini on olnud uskumatult kergem tänu väga sõbralikele ja vastutulelikele mammograafia ja ultraheli uuringute tegijatele. See andis usku ja kindlust - kõik saab korda! Sõnadest jääb puudu, et väljendada tänu dr Jaak Lehtsaarele. Juba vastuvõtust alates on mind saatnud tema sõbralikkus, konkreetsus. Väga õnnestunud operatsiooni ajalgi tegi ta ülivõrdes oma tööd.
- Soovin tänada dr Jaak Lehtsaart ja dr Karin Grišani kiire tegutsemise ja abi eest. Samuti kogu personali - õdesid, hooldajaid, kes mind haiglasoleku ajal abistasid.
Dr Jaak Lehtsaar: Väga positiivne üllatus ja parim tunnustus tööle. Olen oma töös alati väga tähtsaks pidanud SUHTLEMIST patsientidega. Sõna jõud sellel patsiendiks olemise haavataval ajal on hämmastavalt suur. Oma rohkem kui 30-aastase tööstaaži ajal meditsiinis olen näinud erinevate kolleegide erinevaid suhtlemisemalle. Sellega on kaasnenud nii naljakaid kui ka tõsiseid tagajärgi. See on väärtuslik kogemusepagas.
Töötan põhiliselt onkoloogiliste patsientidega. See on tõsine töö tõsiste diagnoosidega patsientidega. Omalt poolt püüan suhtuda kõikidesse patsientidesse empaatiaga, lugupidavalt ja võimalusel suhelda nendega ka pingeid alandava huumoriga. Selle viimasega kaasneb muidugi selline tunnetuslik peenike punane joon, mille ületamine on ebasoovitav. Kõik inimesed, nende sisemine stressikäsitlus ning huumoritaju on erinevad, ilmselt olen siis oma töös suutnud seda punast joont mitte ületada.
Ravile pöörduva patsiendi kõige suurem küsimus on: „Mis toimub, mis saab minust edasi?“. Sellele vastates peab meedik oskama vastata igale konkreetsele inimesele individuaalselt arusaadavalt ja ammendavalt, soovitavalt põhjendatult optimistlikult ja valeinfot väljastamata.
Patsiendi USK raviarsti ja määratud ravisse – see on suur jõud. Seda jõudu peab tema kasuks ära kasutama. Usk võib konkreetselt lühendada operatsioonijärgset haiglas-taastumise perioodi. Kui patsient teab kasvõi poole päeva või päeva täpsusega ette, mis temaga tõenäoliselt toimuma hakkab, saab ette soovitusi, siis sageli just nii see kulgebki, ta on selleks valmis, ta usub ja teeb koostööd. Ma nimetan seda „patsiendi programmeerimiseks“. See meetod töötab. Kasutan niisugust eelhäälestamist ära kogu patsiendi kriitilise raviperioodi (kemoteraapia- või operatsiooni järgne -) ladusamaks muutmiseks. Efekt on väga hea, kui ta saab selle ravi kõrvaltoimete või operatsioonijärgse taastumise eripärad teada juba eelnevalt; valmistub ise mentaalselt ette, tahab ise, et see periood just nii kulgeks, on ise tugev just siis, kui on tegelikult ravist nõrk. Kui hakata patsiendile informatsiooni jagama alles siis, kui ta on juba nõrk, siis seda usku ja jõudu võibolla ei tekkigi.
Mulle meeldib väga minu erialane TÖÖ – opereerimine, otsene reaalne abi patsiendile tema haiguse võitmisel. Olen püüdnud iga patsiendi jaoks anda enda teadmistest, käelistest oskustest ja positiivsest energiast maksimumi, soovin tõesti alati talle lõplikku tervenemist. Ka siis, kui seda võimalik saavutada ei ole, püüan patsiendile anda kaasa võimalikult positiivse tahte edasi võidelda.
Üritan küll koju tööd mitte viia, aga see jõuab paratamatult sinna, kasvõi ületundide varjuna.
Üldise positiivsuse säilitamine selles töös on tähtis. Aeg-ajalt on vajalik naer läbi pisarate. Läbipõlemise risk on suur, mingi kaitsekiht on igal meedikul vajalik. Mulle meeldib nali, aasimine ja rõõmsad inimesed. Ise pidevalt stressis olles ei suudaks ma anda patsiendile endast positiivset energiat. Äärmiselt tähtis on säilitada produktiivne, positiivne ja pingevaba töökeskkond. Vahel tuleb selle keskkonna säilimiseks võidelda ka süsteemiga.
Mul on vedanud oma MEESKONNAGA kliinikumis, kellega sünergias seda tööd patsientide heaks päevast päeva teeme. Meil on sarnased väärtushinnangud, naljasoon ja töökultuur. Ma tänan oma meeskonnaliikmeid – sõpru ja kolleege, naudin igapäevast tööd koos teiega, see mulle osutatud au on kummardus ka teile.
Aitäh!
Videokonkursi esikoha pälvis taas silmakliinik
 Kliinikumi jõuluootuse juurde kuulub juba kolmandat aastat töötajate kollektiivide humoorikas videokonkurss. Teemakonkursile „Uus tervishoiuteenus, mida keegi ei oodanud“ esitati struktuuriüksuste poolt kokku 12 videoteost.
Kliinikumi jõuluootuse juurde kuulub juba kolmandat aastat töötajate kollektiivide humoorikas videokonkurss. Teemakonkursile „Uus tervishoiuteenus, mida keegi ei oodanud“ esitati struktuuriüksuste poolt kokku 12 videoteost.
Parimate väljaselgitamiseks täitsid ajavahemikus 2.–9. detsember žürii rolli pea 700 kliinikumi töötajat. Videokonkursi esikoha pälvis silmakliiniku video „Silmakliiniku uus teenus“, mis ühtlasi kordas oma eelmise aasta esikohta. Teise koha pälvis video „Aju restart“, mis valmis anestesioloogia ja intensiivravi kliiniku ja närvikliiniku koostöös. Kolmandaks valisid töötajad närvikliiniku neuroloogia osakonna video „Kood 7062“.
„Silmakliiniku uus teenus“ võttemeeskond tänas kõiki, kes nende poolt hääletasid ning vihjasid, et patsient Rand Kaljut võib kliinikumis kohata veelgi: "Patsient on saadud teenusega ülirahul. Samas on Rand Kaljul ja tema kaasal küpsenud plaan kasutada järgmisena ka teisi kliinikumi teenuseid. Rand Kalju on tulnud, et jääda."
„Aju restart“ võttemeeskonna sõnul oli mõte põimida videosse nii nalja- kui murekoht: „Suur aitäh kõigile, kes meie video poolt hääletasid. Video käsitles olulist murekohta – tervishoiutöötajate läbipõlemine – aga veidi humoorikamas ja innovaatilisemas võtmes. Stsenaariumi kirjutades mõtlesime, et kõige turvalisem on iseenda üle nalja teha ja tore, et seda huumorit ka paljud teised mõistsid. Meie tänusõnad lähevad videograaf Raul Roomale, kes meie spontaanse plaaniga nii kiirelt kaasa tuli ja kõik väga osavalt kokku monteeris. Nagu meditsiinis ikka, tuleb erialade vahel tihedat koostööd teha ja nii andis ka meie videosse suure panuse neurokirurg Tõnu Rätsep. Jätkame ka edaspidi tihedat koostööd kliinikumi närvikliinikuga,“ vahendas meeskonna mõtted vanemõde Liisi Põldots.
„Kood 7062“ videos uhkeid tantsuamme võtnud arst-resident Karl Gregori Kadatski: „Oleme Kristina Morozjukiga mõlemad tegelenud võistlustantsuga noorest east alates, tema Tallinnas, mina Tartus. Nähes, et ka see aasta toimub videokonkurss, tekkis mul mõte osaleda ning ka Kristina oli sellega kohe nõus. Loo valik oli lihtne, sest minu arvates on tegemist ühe ilusaima jõululauluga, mis juhuslikult on ka Viini valsi taktis. Kuna käimas oli ka saade „Tantsud tähtedega“, siis tuli pisut inspiratsiooni ka ühest sealsest esitusest, mis hõlmas partneri tõstmist, sest tantsutrennides seda eriti ei õpetatud. Meie meeskonnas oli ka arst-resident Karl Oliver Tomson, kes aitaks meid operaatoritööga, sobivate kaamenurkade valimisega ning montaažiga.“
Rahva hääle soovil esikolmiku tiitlid pälvinud teosed avalikustati kliinikumi aastalõpukontserdil 12. detsembril Kammivabriku tehasehoones. Kolme enim hääli saanud video auhinnafondiks on meeskonna poolt vabalt valitud tehnika, millega rikastada töökeskkonda.
Aitäh kõikidele kliinikumi töötajatele, kes konkursil osalesid ja jõuluootuse erilisemaks ja rõõmsamaks tegid!
Kliinikumi Leht
Dr Sanna Puusepp kaitses doktoritööd
 13. detsembril 2022 kaitses Tartu Ülikooli Kliinikumi geneetika ja personaalmeditsiini kliiniku üldarst Sanna Puusepp filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Comparison of molecular genetics and morphological findings of childhood-onset neuromuscular disorders” (“Lapseeas alanud pärilike neuromuskulaarsete haiguste molekulaargeneetiliste ja morfoloogiliste uuringutulemuste võrdlus”).
13. detsembril 2022 kaitses Tartu Ülikooli Kliinikumi geneetika ja personaalmeditsiini kliiniku üldarst Sanna Puusepp filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Comparison of molecular genetics and morphological findings of childhood-onset neuromuscular disorders” (“Lapseeas alanud pärilike neuromuskulaarsete haiguste molekulaargeneetiliste ja morfoloogiliste uuringutulemuste võrdlus”).
Juhendajad: kliinilise geneetika professor Katrin Õunap (dr. med.), TÜ kliinilise meditsiini instituut) ja professor Werner Stenzel (Department of Neuropathology, Charite – Universitätsmedizin, Berlin, Saksamaa).
Oponent: professor Edoardo Malfatti (PhD), IMRB INSERM U955, team Biology of the Neuromuscular System, Faculty of medicine, Université Paris-Est Créteil Val de Marne – Université Paris, Paris, Prantsusmaa.
Kokkuvõte
Pärilike neuromuskulaarsete haiguste (NMH-de) alla kuuluvad seljaaju motoneuronite, närvide, närv-lihas ülekande ja lihaste talitluse häired, mis on põhjustatud ühe geeni veast. Nende haiguste diagnoosimisel on lisaks patsiendi haigusloole ja läbivaatusele abiks erinevad instrumentaalsed uuringud, sealhulgas lihasbiopsia. Lihaskoe analüüsimiseks kasutatakse mitmeid erinevaid värvinguid ja tehnikaid, mis võimaldavad näha lihaskiudude struktuuri, keemilisi ja ensümaatilisi omadusi ning erinevate valkude olemasolu või puudumist. Lihaskoe histoloogilised muutused on ajalooliselt olnud aluseks mitmete pärilike NMH-de tuvastamisele ja diagnoosimisele ning andnud suuna, milliseid geene uurida. Kuid tänapäeval on võimalik ühe analüüsiga (kogu eksoomi sekveneerimine) uurida kõiki geene korraga, mis on näidanud ka head diagnostilist efektiivsust. Seega on lihasbiopsia roll NMH-de diagnostikas muutumas.
Käesolevasse uuringusse kaasati 70 päriliku NMH või mitokondriaalse haiguse kahtlusega patsienti, kellest 44-l kinnitus geneetiline diagnoos. Uuringust selgus, et lihasbiopsia mängis diagnostilises protsessis olulist rolli paljudel juhtudel, kusjuures 15 patsiendi lihaskoes esinesid spetsiifilised histoloogilised muutused. Mitmel juhul oli lihasbiopsia vajalik mitokondriaalses DNA-s esinevate muutuste tuvastamiseks. Lisaks andsid lihaskoest tehtud uuringud väärtuslikku lisainformatsiooni paljudel juhtudel, kus geneetilisel analüüsil leiti varem kirjeldamata geenivariant, tuvastati muutused kandidaatgeenis või kus leide polnudki. Näiteks ühel lihasdüstroofiaga patsiendil avastasime muutused uudses JAG2 geenis, mille haigusseoselisus kinnitus rahvusvahelise koostöö tulemusena. Uurides geenide ja teatud valkude avaldumist selle patsiendi lihaskoes, saime viite, et haiguse teke võib olla seotud lihase tüvirakkude talitluse häirumisega. Samas enamikel peamiselt kesknärvisüsteemi mõjutava haigusega patsientidel ei andnud lihasbiopsia informatsiooni juurde. Lisaks kirjeldati SPATA5 geeni defekti seost mitokondrite talitluse ja närvijätkete kasvu häiretega ning ühte patsienti, kellel oli kahtlus kongenitaalsele müopaatiale, kuid diagnoositi hoopis PRPS1 geeniga seotud puriinide ainevahetushaigus.
Juhendaja, prof Katrin Õunap: Sanna Puusepp on suurepärane noor teadlane, kes tunneb sügavat huvi lihashaiguste vastu ja seda kõigil tasanditel. Sanna Puusapp oskab väga detailselt uurida lihashaiguse kahtlusega patsiente, analüüsida lihase biopsiaid nii immunohistokeemiliste kui ka elektronmikroskoopiliste uuringute alusel ja neid tulemusi edukalt integreerida ülegenoomsete analüüside tulemustega. Lisaks sellele on ta suurepäraste kunstiomadustega, mida illustreerib kõige enam tema doktoritöös olev perifeerset närvisüsteemi kirjeldav joonis. Kolmandaks võib esile tuua seda, et ka on ta suurepärane teadusartiklite kirjutaja, olles oma kirjatöös sama hoolikas ja detaile haarav nagu ka lihasebiopsiaid uurides.
Dr Pilleriin Soodla: „Kutsun üles kolleege mõtlema HIVile ja testima oma patsiente“
 1. detsember oli traditsiooniliselt AIDSi ohvrite mälestuspäev. Alates 1981. aastast, mil HIV epideemia algas USA noorte meestega seksivate meeste seas, on muutunud palju. Ülemaailmselt arvatakse HIV poolt põhjustatud surmajuhtumite arvuks 32 miljonit. Pea samapalju, 30 miljonit inimest elab ülemaailmselt koos viirusega.
1. detsember oli traditsiooniliselt AIDSi ohvrite mälestuspäev. Alates 1981. aastast, mil HIV epideemia algas USA noorte meestega seksivate meeste seas, on muutunud palju. Ülemaailmselt arvatakse HIV poolt põhjustatud surmajuhtumite arvuks 32 miljonit. Pea samapalju, 30 miljonit inimest elab ülemaailmselt koos viirusega.
Tänasel päeval on HIV ravimitega edukalt kontrolli all hoitav krooniline viirushaigus ning jälgimisel ja ravil olevad inimesed ei ole teistele nakkusohtlikud. Viirusvastane ravi koosneb ühest kuni kahest tabletist päevas. Samuti on HIV-positiivsetel naistel võimalik saada terveid lapsi. HIV-ravi on ennetus, mistõttu on oluline leida üles kõik nakatunud, et esimesel võimalusel alustada viirusvastast ravi.
HIV-positiivsel ei pruugi nakatumisel olla ühtegi sümptomit või on kaebused mitte-spetsiifilised ja ei viita kuidagi kindlalt HIV-nakkusele. Kõige sagedasemad ägeda primaarse HIV-infektsiooni sümptomite hulka kuuluvad palavik, kurguvalu, lümfisõlmede suurenemine ja lööve, sellisel juhul on haiguseks on mononukleoos. Kahjuks esineb sellist haiguspilti ainult kuni pooltel nakatunutest. Infektsiooni edasi kestmisel esinevad patsientidel jällegi mitte-spetsiifilised kaebused nagu väsimus, öine higistamine, aeg-ajalt tekkiv palavik, kõhulahtisus, samuti võib esineda verepildi muutused, nagu leukopeenia, trombotsütopeenia või aneemia. Sagedased infektsioonide põdemised, erinevad lööbed ning vöötohatis nooremal inimesel võivad samuti viidata HIV-nakatumisele.
Järgmine grupp haigusi tekib infektsiooni aastatepikkusel kestmisel ja neid nimetatakse klassikaliselt AIDSi defineerivateks haigusteks. Nimekiri on püsinud alates 1993. aastast ning hõlmab enamasti oportunistlikke või kasvajalisi haigusi nagu lümfoom, emakakaelavähk, pneumotsüstpneumoonia, krüptokokkinfektsioon jt.
Eespool nimetatud seisundite ja sümptomite esinemisel peaksid tervishoiutöötajad suunama patsiendid HIV testimisele. Lisaks kaebustele ja sümptomitele tuleks arvestada ka inimese/patsiendi riskigruppi kuulumist, mille korral on suurem tõenäosus nakatumiseks ja seega tuleks patsiente skriinida HIV suhtes. HIV riskigruppe on esmasel arstivisiidil või EMO külastamisel keeruline hinnata või selgitada ja seega meil ei ole teada kõiki inimese tegelikke riske.
Kes on HIV diagnoosi saavad inimesed?
HIV on tavaliste, tublide, edukate 30–40 aastaste haigus, nakatutakse enamasti seksuaalsel teel ja Ida-Euroopa riikidele iseloomulikult rohkem heteroseksuaalsel teel ja vähem homoseksuaalsel teel. Lääneriikides on prevaleeruvaks olnud justnimelt homoseksuaalne nakatumine, kuid suure sisserändega on ka see hakanud viimastel aastatel muutuma. Uutest juhtudest on narkootikumide süstimise kaudu nakatunute osakaal on alla 10%. Eestis on proportsionaalselt juhte kõige rohkem Harjumaal ning Tallinnas ja Ida-Virumaal, mujal vähem.
Seoses COVID-19 pandeemiaga on Eestis HIV testimine vähenenud, olles seotud kindlasti raviteenuste kättesaadavuse vähenemise ja piirangutega. Senini on Eesti olnud Euroopas HIV testimisel silmapaistev, kõige suurem küsimus on aga õige sihtrühma testimine ning raskesti kätte saadavate populatsioonide testimine. COVID-19 pandeemia ajal valmis Eestis HIV testimise ravijuhend, mis pandeemia tõttu ei ole saanud vajalikku tähelepanu. Ravijuhend annab soovitusi, keda, millal ja kuidas kõige parem HIV suhtes testida oleks. Kokkuvõttes olekski vaja HIV testimist kaaluda lähtudes sümptomitest, haigustest või riskidest, nagu joonisel näha.
Testimisjuhend soovitab sõltumata probleemist või erialast testida HIV suhtes kõiki Harjumaa ja Ida-Virumaa inimesi vanuses 16–49 eluaastat nii ambulatoorsel ravil kui ka statsionaarsel ravil, kaasaarvatud EMOdes. Kliinikumis on seega soovitus testida arvestades sümptomeid, haigusi või riske.
HIV testimise juhend annab ka Eesti kõikide nakkuskabinettide kontaktid, kuhu peaks positiivse testiga inimesed võimalikult kiiresti jõudma. Oluline on ka veenduda, et patsient vastuvõtule jõuab.
Patsientidega HIV testimist arutades võib selguda ka vajadus kokkupuute eelse profülaktika järele. Tablett-profülaktika kõrge HIV-nakatumise riskiga inimestele on kättesaadav, ravikindlustusega inimestele 50% soodustusega. Eestis on see eelkõige suunatud meestega seksivatele meestele, aga ka näiteks paaridele, kus üks partneritest on HIV-positiivne ja teine mitte või muude riskide korral. Pilootperioodil on retsepti kirjutamise õigus infektsioonhaiguste arstidel.
Seega, kutsun tänasel AIDSi ohvrite mälestuspäeval üles kõiki kolleege mõtlema HIVile ja testima oma patsiente. Niisamuti ka patsiente – kui tunnete end eespool toodu põhjal HIV-riskigrupis olevaks, on oluline pöörduda HIV testimisele kas nõustamiskabinettidesse või ükskõik millisesse tervishoiuasutusse seda ise küsides. Riski jätkudes on oluline ka regulaarne testimine. Kõrge riski korral tasub küsida kokkupuute-eelse profülaktika (PrEP) võimaluse kohta.
Dr Pilleriin Soodla
Tartu Ülikooli Kliinikumi sisekliiniku infektsioonhaiguste arst-õppejõud
Juhendid
- HIV testimise juhend: https://www.ravijuhend.ee/tervishoiuvarav/juhendid-gp/6/hiv-testimise-ravijuhend
- HIV ravijuhend: https://www.ravijuhend.ee/tervishoiuvarav/juhendid/195/hiv-infektsiooni-kokkupuute-eelne-ja-jargne-profulaktika-ning-hiv-positiivsete-isikute-ravi
- Patsiendi info PrEP kohta: https://www.ravijuhend.ee/patsiendivarav/juhendid/145/hiv-i-kokkupuute-eelne-profulaktika-prep-pre-exposure-prophylaxis
2022. aastal doktoritöö kaitsnud kolleegid
 Juhan Saaring füüsika erialal „Ultrafast relaxation processes in ternary hexafluorides studied under synchrotron radiation excitation“ („Ülikiirete relaksatsiooniprotsesside uurimine kolmekomponendilistes heksafluoriidides sünkrotronkiirguse ergastusel“).
Juhan Saaring füüsika erialal „Ultrafast relaxation processes in ternary hexafluorides studied under synchrotron radiation excitation“ („Ülikiirete relaksatsiooniprotsesside uurimine kolmekomponendilistes heksafluoriidides sünkrotronkiirguse ergastusel“).
Juhendaja: prof Marco Kirm (Tartu Ülikool).
Dmitri Valiulin liikumis- ja sporditeaduste erialal „Effect of high-intensity priming added to common warm-up on performance among endurance athletes“ (Lühiajalise maksimaalse eelpingutuse mõju maksimaalsele pingutusele vastupidavusalade sportlastel).
Juhendajad: Priit Purge (sporditeaduste ja füsioteraapia instituut, TÜ), professor Peter Hofmann, Dr. rer. nat University of Graz, Graz, Austria.
Heigo Reima arstiteaduse erialal “Colorectal cancer care and outcomes – evaluation and possibilities for improvement in Estonia“ (Kolorektaalvähi ravi ja tulemite hindamine ning nende parandamise võimalused Eestis)
Juhendajad: Jaan Soplepmann, Kaire Innos.
Mati Arend liikumis- ja sporditeaduste erialal „Effects of specific inspiratory muscle warm-up on maximal inspiratory pressure, rowing performance, and VO2 kinetics“ (Sissehingamislihaste soojenduse mõju sõudjate sooritusvõimele, hapnikutarbimisele ja maksimaalsele suuõõnerõhule sissehingamisel).
Juhendajad: kaasprofessor Jarek Mäestu (sporditeaduste ja füsioteraapia instituut, TÜ), kaasprofessor Jana Kivastik (bio- ja siirdemeditsiini instituut, TÜ).
Reeli Tamme arstiteaduse erialal “Associations between pubertal hormones and physical activity levels, and subsequent bone mineral characteristics: a longitudinal study of boys aged 12–18“ (Puberteediea erinevate hormoonide ja kehalise aktiivsuse seosed hilisemate luutiheduse näitajatega: longitudinaalne uuring poistel vanuses 12–18 eluaastat)
Juhendajad: Vallo Tillmann, Jaak Jürimäe.
Nigul Ilves arstiteaduse erialal „Brain plasticity and network reorganization in children with perinatal stroke: a functional magnetic resonance imaging study“ (Aju plastilisus ja võrgustike reorganiseerumine perinataalset insulti põdenud lastel: funktsionaalne magnetresonantstomograafiline uuring)
Juhendajad: Pilvi Ilves, Rael Laugesaar, Mairi Männamaa.
Marko Murruste arstiteaduse erialal „Short- and long-term outcomes of surgical management of chronic pancreatitis“ (Prospektiivne uuring kroonilise pankreatiidi kirurgilise ravi lähi- ja kaugtulemustest).
Juhendajad: Urmas Lepner, Peep Talving.
Jüri Lieberg arstiteaduse erialal „Results of surgical treatment and role of biomarkers in pathogenesis and risk prediction in patients with abdominal aortic aneurysm and peripheral artery disease“ (Kirurgilise ravi tulemused ja biomarkerite seos haiguse patogeneesi ning riskiga kõhuaordi aneurüsmi ja alajäseme arterite haigusega patsientidel)
Juhendaja: professor Jaak Kals, Tartu Ülikool.
Sanna Puusepp arstiteaduse erialal „Comparison of molecular genetics and morphological findings of childhood-onset neuromuscular disorders“ (“Lapseeas alanud pärilike neuromuskulaarsete haiguste molekulaargeneetiliste ja morfoloogiliste uuringutulemuste võrdlus”).
Juhendajad: professor Katrin Õunap, Tartu Ülikool, professor Werner Stenzel, Charite – Berliini meditsiiniülikool (Saksamaa).
Kliinikumi töötajate jõululaat
 15. detsembril toimus L. Puusepa 8 peamajas Tartu Ülikooli Kliinikumi töötajate jõululaat, mis oli mõeldud kauplemiseks just kliinikumi töötajatele ja kollektiividele. Lisaks töötajatele olid oodatud ostlema ka patsiendid.
15. detsembril toimus L. Puusepa 8 peamajas Tartu Ülikooli Kliinikumi töötajate jõululaat, mis oli mõeldud kauplemiseks just kliinikumi töötajatele ja kollektiividele. Lisaks töötajatele olid oodatud ostlema ka patsiendid.
Müügilettidel leidus nii käsitööd tekstiilitoodete näol kui ka maalitud portselani ja keraamikat. Samuti ei puudunud heegeldatud ja kootud riideesemed ning mänguasjad, ühtlasi jõulukompositsioonid. Kuna jõululaada algusaeg lähenes ka lõunapausile, kadusid lettidelt kõige kiiremini just kollektiivide poolt tehtud hõrgutised – kuumad võileivad, värsked lihapirukad, kaneelisaiad, ise küpsetatud leivad, kaneelisaiad, piparkoogid, astepaljutooted, piparkoogitaignad jne. Muusikalise vahepala oli ette valmistanud kardiointensiivravi osakond, kes oma osakonnajuhi dr Urmet Aruse klaverimängu saatel jõululaule esitasid.
Osa jõulumüügi tulust annetati ka heategevuseks Cats Help MTÜ-le.
Kliinikumi leht
Millal on õige aeg meeste tervisekontrolliks?
 Novembrikuu on traditsiooniliselt pühendatud meestele ja nende tervisele. Kliinikumi meestekliiniku ülemarst-õppejõud prof Margus Punab selgitab, millal, kui sageli ja milliste tervisemuredega tuleb meestearsti poole pöörduda.
Novembrikuu on traditsiooniliselt pühendatud meestele ja nende tervisele. Kliinikumi meestekliiniku ülemarst-õppejõud prof Margus Punab selgitab, millal, kui sageli ja milliste tervisemuredega tuleb meestearsti poole pöörduda.
„Esmalt taustaks võrdlus teiste riikidega. Eesti meeste oodatav eluiga on viimastel aastakümnetel küll pikenenud, ent näeme jätkuvalt, et võrreldes naistega on meeste keskmine oodatav eluiga peaaegu 9 aastat lühem. 2021. aastal on Eestis meeste oodatav eluiga 72,8 aastat, naistel aga 81,4. Võttes võrdluseks Põhjamaade näitajad, siis näiteks Rootsi meeste oodatav eluiga on Eesti meeste omast 8,4 aastat pikem ning Rootsi meeste ja naiste eluea vahe on vaid 3,6 aastat,“ tutvustas prof Margus Punab.
Lühemate eluaastate põhjuseks on erinevad tegurid. „Mehed tarvitavad kuni 50. eluaastani märgatavalt vähem tervishoiuteenuseid. Tervishoiusüsteemi jõuavad nad alles pärast 50. eluaastaid ning siis juba väljakujunenud raskete haigustega, mis mõjutavad negatiivselt mehe enda elu kvaliteeti ning põhjustavad ka enneaegset suremust,“ selgitas prof Punab.
Oluliseks teguriks on ka meeste enda hinnang oma tervisele. „Värskelt läbi viidud terviseuuringu põhjal hindavad 60% meestest vanuses 40–49 oma tervist vähemalt heaks. See omakorda võib olla põhjuseks, miks ei pöörduda varem oma tervist kontrollima. Kahjuks ei kinnitanud „head tervist“ ka uuringutulemused. Alustades meestespetsiifiliste muredega – 32,5% meestel esines mõõdukas või oluline, see tähendab üsna kindlasti mehe elukvaliteeti mõjutav, kõrvalekalle. Kui lisada leebemad tervisemured ja mehespetsiifilised terviseriskid, siis leidsime kõrvalekaldeid kokku 71% uuritud meestest. Kui rääkida üldisematest terviseriskidest, siis neid tuvastasime pea 90% meestel. Kõige kriitilisemad nendest kõrge kolesteroolitase veres (73% uuritutest), kõrge vererõhk (54,5%), ülekaal ja rasvumine. Normaalkaalus (KMI <25) oli ainult 28% uuritud meestest. Lõpptulemusena ei tuvastanud me ühtegi terviseriski vaid 2% uuritud meestel,“ tutvustas kõnekaid tulemusi prof Punab. Ta rõhutas, et ülekaalus meestel on ka kõrgem vererõhk ja kolesterooli tase, alarmeerivad maksanäitajad ning madalam meessuguhormooni tase ja erektsioonihäired „Meeste ülekaal on kõige olulisem ennetatav tervise riskitegur. Ülekaal suurendab riski nii südame-veresoonkonnahaiguste, diabeedi, kroonilise neeruhaiguse, luu- ja lihaskonnahaiguste, aga ka vähkkasvajate tekkimiseks,“ kinnitas meestearst Margus Punab.
Meestearsti sõnul võib otsida põhjuseid ka selles, et Eestis on seni puudunud meestele suunatud soospetsiifilised ennetavad terviseprojektid. „Eelnevat arvesse võttes töötasime meestekliinikus läbiviidud teadusuuringute alusel välja n-ö soovituste paketi, millal peaksid mehed läbima süsteemse tervisekontrolli ka siis, kui neil selgelt väljendunud tervisehäireid ei esine,“ sõnas Punab.
|
Aeg |
Tervisekontrolli eesmärk |
Läbiviija |
|
Sünd-esimene eluaasta |
Sisuks üldine areng, munandite laskumine ja suguelundite areng |
Perearst või lastearst |
|
Hilispuberteet, 16.–19. eluaasta |
Kehaline areng, hilisemad terviseriskid |
Meestearst |
|
35.–45. eluaasta |
Esimene põhjalikum tervisekontroll (kui varem pole tehtud) |
Perearst või meestearst |
|
40. eluaasta |
Esimene eesnäärme kontroll. Edasine otsustatakse uuringute alusel. Enamasti 4–5 aastase välbaga |
Perearst, meestearst või uroloog |
|
50+ eluaastad |
Regulaarne eesnäärme kontroll (1-2-4 aasta tagant vastavalt eelmise korra leiule). Kusemishäirete ravi vastavalt vajadusele |
Perearst, meestearst või uroloog |
Allikas: Tartu Ülikooli Kliinikumi meestekliinik
Eraldi tähelepanu ja spetsiifilisi lisauuringuid vajavad:
- Mehed, kelle lähisugulastel on noores eas (enne 50. eluaastat) esinenud vähkkasvajaid (eesnäärme ja rinnavähk, aga ka teised), tõsisemaid südame-veresoonkonna haiguseid või on esinenud tervisemuredest tingitud varaseid surmajuhte.
- Ülekaalulised mehed
- Suitsetavad ja alkoholi liigtarvitavad mehed
- Seksuaalse riskikäitumisega mehed
Prof Margus Punab lisas, et meeste harjumus oma tervise eest hoolitsemiseks kasvab ajaga. „Meeste ennetavate tervisekontrollidega seis on juba ajas palju paremaks muutunud. Kõige n-ö ohustatumaks grupiks peame 35–45-aastaseid mehi, kes just selles eas vajavad meeste tervise süvauuringuid. Süsteemselt pakub seda teenust täna vaid kliinikumi meestekliinik neljas Eesti keskuses,“ lausus lõpetuseks Margus Punab.
Kliinikumi Leht
Dr Marko Murruste kaitses doktoritööd
 21. novembril 2022 kaitses Tartu Ülikooli Kliinikumi kirurgiakliiniku vanemarst-õppejõud Marko Murruste filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Short- and long-term outcomes of surgical management of chronic pancreatitis“ („Prospektiivne uuring kroonilise pankreatiidi kirurgilise ravi lähi- ja kaugtulemustest“).
21. novembril 2022 kaitses Tartu Ülikooli Kliinikumi kirurgiakliiniku vanemarst-õppejõud Marko Murruste filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja “Short- and long-term outcomes of surgical management of chronic pancreatitis“ („Prospektiivne uuring kroonilise pankreatiidi kirurgilise ravi lähi- ja kaugtulemustest“).
Juhendajad: kirurgia professor Urmas Lepner (knd (meditsiin), TÜ kliinilise meditsiini instituut) ja kirurgiliste haiguste professor Peep Talving (PhD, TÜ kliinilise meditsiini instituut).
Oponent: professor Eduard Jonas (PhD), Department of Surgical Gastroenterology, University of Cape Town and Groote Schuur Hospital, Cape Town, Lõuna-Aafrika Vabariik.
Kokkuvõte
Krooniline kõhunäärme põletik e pankreatiit (KP) on harv haigus – aastas haigestub ca 10 patsienti 100 000 inimese kohta. Patsientide peamisteks probleemideks on kõhuvalu ja/või KP tüsistused.
Doktoritöös uuriti KP patsientide operatsioonijärgset elulemust, seda mõjutavaid faktoreid ja surma põhjuseid; patsiendil esinevaid KP tüsistusi ja nende kirurgilise ravi efektiivsust; võrreldi pankrease ja peensoole vahelise ühenduse lühikese ja pika variandi tulemusi. Uuring põhines Tartu Ülikooli Kliinikumi kirurgiakliinikus opereeritud 166 patsiendi andmetel.
Uuringu tulemusel selgus, et KP tõttu opereeritud patsientidel oli suremus 1,8 korda suurem kui ülejäänud elanikkonnal, seejuures jätkuva alkoholi tarvitamise korral oli see 2,7 korda suurem. Surmapõhjuste analüüsimisel selgus, et 75% patsientidest suri nende haiguste tüsistustesse, mille tekkeks on oluline roll alkoholi tarvitamisel ja/või suitsetamisel (nt maksatsirroos, mürgistused, pahaloomulised kasvajad, ateroskleroosi tüsistused). KP tüsistused olid harva surma põhjuseks (4,2%).
Lisaks alkoholi tarvitamisele ja suitsetamisele, olid elulemuse määramisel olulised: kaasuvate haiguste, pankrease puudulikkuse, töötuse ja kehakaalu languse esinemine.
Tüsistuste uuringus võeti kasutusele uuenduslik klassifikaator, mis põhines tüsistuste tekkemehhanismil. See võimaldas sarnase tekkega tüsistusi grupeerida, mis omakorda võimaldas üldistavaid analüüse. Uuring näitas, et tüsistuste peamisi tekkemehhanisme arvestav kirurgiline ravi on efektiivne olemasolevate tüsistuste kõrvaldamisel ja valdavalt ka uute tekke vältimisel.
Samas selgus, et ei ole ühte ideaalset operatsiooni meetodit kõikide situatsioonide jaoks – ühel operatsioonitüübil on ühed, teisel teised eelised. Patsiendi jaoks sobiva operatsiooni valikul tuleb lähtuda patsiendi kaebustest, pankrease anatoomilistest muutustest, tüsistuste laadist ning operatsiooni riskist.
Pankrease ja peensoolevahelise ühenduse uuring näitas, et lühike ühendus tagab ühtlaselt laienenud pankrease juha korral sama efektiivse valu taandumise kui pikk. Kuna lühikese ühenduse korral olid operatsiooni kestus ja riskid väiksemad, peaks see olema eelistatud meetod ühtlaselt laienenud pankrease juha korral.
Juhendaja, prof Urmas Lepner: Marko Murruste on väljapaistev, suure kliinilise kogemusega kirurg, kes on Eestis juurutanud praktikasse kroonilise pankreatiidi kirurgilise ravi, aga ka pankrease transplantatsiooni. Oma doktoritöös annab ta ülevaate kirurgiliselt ravitud kroonilise pankreatiidiga patsientide ravitulemustest, sealhulgas kroonilise pankreatiidi tüsistustest, elulemusest pärast kroonilise pankreatiidi kirurgilist ravi, riskifaktoritest ja surma põhjustest kirurgiliselt ravitud kohordis, aga samuti tehnilistest aspektidest pankrease dreneerivate operatsioonide korral. Dr Murruste suutis vaatamata oma suurele kliinilisele tööle doktoritöö kaitsta tähtajaliselt, mis ei ole üllatav, teades tema eesmärgile orienteeritud suhtumist, süsteemset ja struktuurset lähenemist probleemide lahendamisel. Olen veendunud, et dr Marko Murruste jätkab akadeemilisel rajal nii teadustööga ja doktorantide juhendamisega kui ka meditsiiniteaduste valdkonna üliõpilaste õpetamisega. Soovin talle selleks jõudu ja edu.
Nigul Ilves kaitses doktoritööd
 1. novembril 2022 kaitses Tartu Ülikooli Kliinikumi radioloogiakliiniku füüsik Nigul Ilves filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Brain plasticity and network reorganization in children with perinatal stroke: a functional magnetic resonance imaging study“ („Aju plastilisus ja võrgustike reorganiseerumine perinataalset insulti põdenud lastel: funktsionaalne magnetresonantstomograafiline uuring”).
1. novembril 2022 kaitses Tartu Ülikooli Kliinikumi radioloogiakliiniku füüsik Nigul Ilves filosoofiadoktori kraadi (PhD (arstiteadus)) taotlemiseks esitatud väitekirja „Brain plasticity and network reorganization in children with perinatal stroke: a functional magnetic resonance imaging study“ („Aju plastilisus ja võrgustike reorganiseerumine perinataalset insulti põdenud lastel: funktsionaalne magnetresonantstomograafiline uuring”).
Juhendajad: radioloogia kaasprofessor Pilvi Ilves (dr. med., TÜ kliinilise meditsiini instituut), lastehaiguste lektor Rael Laugesaar (dr. med. (arstiteadus), TÜ kliinilise meditsiini instituut) ja kliiniline psühholoog Mairi Männamaa (PhD (pedagoogika), SA TÜK lastekliinik).
Oponent: pediaatria kaasprofessor Helen Carlson (Ph.D), Cumming School of Medicine, University of Calgary, Alberta Children's Hospital, Calgary Alberta, Kanada.
Kokkuvõte
Viimastel aastakümnetel on arstide, aga ka elanikkonna teadlikkus tõusnud, et insult võib esineda kogu elu jooksul, ka lastel. Eriti suur insuldi tõenäosus on vastsündinueas, umbes üks tuhande elussünni kohta. Insult vastsündinueas võib kaasa tuua elukestva motoorse, kognitiivse kahjustuse ning epilepsia, lisanduda võivad käitumishäired ja sotsiaalne puue. Vastsündinuea insult mõjutab väga pika aja jooksul lisaks lastele ka nende lähedasi, tuues kaasa stressi ja depressiooni kogu perele, ning koormab majanduslikult tervet ühiskonda.
Vastsündinuea insuldi järgne ajukahjustus on olenevalt tekkemehhanismist ja suurusest erinev, ka laste areng ja oskused on sellest tulenevalt erinevad. Õnneks on laste aju arenev ja plastiline ning suudab vähemalt osa ajukahjustustest võrreldes täiskasvanutega paremini kompenseerida. Kuna insult on harvaesinev ja kahjustus varieeruv, on teadmised vastsündinuea insuldi kohta piiratud.
Uurimistöö eesmärk oli uurida vastsündinuea insuldiga laste aju võimet võrreldes tervete lastega kahjustust erinevate kahjustuse tüüpide ja ulatuste puhul kompenseerida. Me kasutasime erinevaid magnetresonantstomograafilisi (MRT) uuringuid koos pilditöötlusega, et leida tunnuseid, mille abil oleks võimalik juba esimestel eluaastatel ennustada insuldiga laste kognitiivseid ja motoorseid võimeid ja paremini planeerida taastusravi.
Uuringu tulemused näitasid vastsündinuea insuldiga laste motoorsete ja kognitiivsete võimete ning aju ümberorganiseerumise seost kahjustuse ulatuse ja tüübiga. Muutused insuldiga vastsündinu ajus aitavad kompenseerida ja vähendada kahjustuse mõju, kuid ei suuda täielikult tagada eakohast arengut.
Uuringus saadud teadmisi aju plastilisuse ja ümberorganiseerumisvõime kohta on võimalik rakendada lisaks insuldihaigetele ka teiste ajukahjustusega (nt trauma, ajukasvaja või epilepsia) laste puhul. Need teadmised täiendavad vastsündinuea insuldi laste radioloogilistest uuringutest saadavat teavet, rõhutades nende vajalikkust.
Juhendaja, dr Pilvi Ilves: Nigul Ilvese doktoritöö on oluline panus kliinikumi laste insuldi uurimisrühma töösse. Doktoritöö tulemused aitavad mõista, missugused radioloogilised uuringud aitavad hinnata insuldiga laste ajukahjustuse ulatust, prognoosida kaugtulemust ja rehabilitatsiooni vajadust.
Töö tulemusel on tekkinud arusaam, et lisaks insuldi olemasolu hindamisele, tuleb radioloogidel alati täpselt hinnata ka kahjustuse lokalisatsiooni. Tööst selgub, et lisaks ajukoore kahjustuse kirjeldamisele on insuldiga laste edasise kognitiivse, keelelise kui motoorse arengu prognoosimiseks väga oluline hinnata ka insuldiga laste basaaltuumade ja talamuse kahjustuse ulatust. Nende struktuuride, eriti talamuse, ulatuslik kahjustus näitab, et lapse motoorne areng, eriti käe funktsioon võib olla oluliselt kahjustatud. Just nendel lastel tuleb alustada varase rehabilitatioooniga.
Insuldi korral tekkinud kahjustust väiksemal või suuremal alal on näha MRT ülesvõtetel. Töö näitas, et insuldi korral kahjustuvad terved võrgustikud, mis on häiritud väga laiali alal ja oluliselt kaugemal, kui tavalise MRT pildil oleva kahjustuse alusel võiks arvata. Sellised võrgustikes toimunud muutused viivad ka funktsiooni languseni.
Niguli töö oluline panus on meetodite laienemine, millega on võimalik edaspidi uurida neuroloogilisi haigusi nii täiskasvanutel kui lastel. Juba praegu on kliinikumis käigus mitmed teadustööd, kus on sarnaseid funktsionaalse magnetresonantstomograafia uuringuid kasutatud. Hea meel on, et Eestis on nüüd võimekus selliseid keerulisi aju funktsioone hindavaid uurimistöid teha ja keerulisi ajuvõrgustikke ka analüüsida. Kasutatavad arvutused on keerulised ja nõuavad põhjalikke teadmisi andmetöötlusest ja programmeerimisest. Kogu suuremahulise andmetöötluse aitab läbi viia Tartu Ülikooli arvutuskeskus.

