Tuberkuloos
Tuberkuloos (TB) on õhk-piisknakkusena leviv kogu organismi haarav nakkushaigus, mida põhjustavad Mycobacterium tuberculosis kompleksi kuuluvad bakterid. Nakkusallikas on nakkuslikku kõri- või kopsutuberkuloosi põdev inimene.
TB paikneb peamiselt kopsudes, kuid võib kahjustada kõiki elundeid.
Nakkushaiguste ennetamise ja tõrje seaduse (NETS) kohaselt (12.02.2003) on TB koos katku, koolera ja kollapalavikuga kuulutatud Eestis eriti ohtlikuks nakkushaiguseks.
MIDA TÄHENDAB MULTIRESISTENTNE TB
Kui tuberkuloosibakter on resistentne kahe peamise tuberkuloosiravimi, isoniasiidi ja rifampitsiini suhtes, nimetatakse sellist haigusvormi multiravimiresistentseks tuberkuloosiks (MDR-TB).
MDR-TB allub raskemini ravile ning selle ravi kestab tunduvalt kauem võrreldes ravimitundliku tuberkuloosiga (kuni poolteist aastat). Ravimiresistentne haigusvorm võib tekkida erinevalt:
- inimene nakatub juba algselt ravimiresistentse bakteriga;
- ravimiresistentsus kujuneb välja ravi käigus, kui haige ei võta tuberkuloosivastaseid ravimeid õiges koguses, õige sagedusega ja piisavalt kaua.
KUIDAS TUBERKULOOS LEVIB
Nakatumine eeldab kontakti TB haigega. Tuberkuloositekitaja Mycobacterium tuberculosis levib inimeselt inimesele õhu kaudu.
Kopsutuberkuloosi põdeva haige köhimisel, aevastamisel või rääkimisel paiskuvad koos süljepiiskadega õhku tuberkuloosibaktereid.
Sekreedi piisad koos mükobakteritega võivad ruumis kuivada kiiresti, muutudes 1–5 mikromeetrise läbimõõduga piisktuumadeks. Nii võivad need jääda mitmeks tunniks õhku hõljuma. Kui samas ruumis viibijad hingavad neid koos õhuga sisse, võivad nad nakatuda tuberkuloosi.
Nakatumise oht on seda suurem, mida nakkusohtlikum on TB haige (eritab rohkem tuberkuloosibaktereid õhku) ning mida kestvam ja lähedasem on kokkupuude tuberkuloosihaigega. Seetõttu on nakkusohus kõige rohkem tuberkuloosihaige lähikontaktsed: perekonnaliikmed, sõbrad ja töökaaslased, kes viibivad haigega igapäevaselt koos.
Nakatumist mõjutab ka vastuvõtva inimese hingamisteede ja organismi immuunsüsteemi seisund
TB ei nakatuta haigega käteldes, samasid toidunõusid või tualetti kasutades.
Kõige sagedamini paikneb TB kopsudes – Eestis 90% TB juhtudest. Bakterid võivad levida vere või lümfi kaudu ka keha teistesse osadesse ja põhjustada kopsuvälist TB: näiteks kopsukelmel, luudes ja liigestes, lümfisõlmedes ning urogenitaaltraktis.
Kopsuvälise TB korral ei ole haiged nakkusohtlikud. Kopsutuberkuloos ja kopsuväline TB võivad esineda samaaegselt.
Nakkuse oht väheneb, kui tuberkuloosihaige köhib õigesti ega levita baktereid ning pöördub kiiresti uuringutele ja ravile. Regulaarne eluruumide õhutamine vähendab oluliselt õhus leiduvate bakteriosakeste hulka.
NAKATUMINE TUBERKULOOSI (LATENTNE TB)
Tuberkuloosi nakatunud inimesed on terved, tunnevad ennast tervena, neil ei ole haigussümptomeid ja nad ei levita tuberkuloosi teistele inimestele. Edaspidi immuunsüsteemi nõrgenemisel võivad nad haigestuda aktiivsesse tuberkuloosi.
Nakatumise korral satuvad tuberkuloosibakterid õhk-piisknakkusena terve inimese organismi. Seda seisundit nimetatakse latentne TB. Enamasti suudab organismi immuunsüsteem hoida ära tuberkuloosibakterite edasise paljunemise ja aktiivse TB tekkimise.
Tuberkuloosi nakatumise ehk latentset tuberkuloosi diagnoosimine:
- vere analüüs: IGRA test (Interferon-Gamma Release Assay). Eestis on kasutusel Quantiferon-TB test;
- tuberkuliinitest ehk Mantoux’ test e. tuberkuloosi nahatest, kõnekeeles kopsuproov.
KAS KÕIK NAKATUNUD INIMESED HAIGESTUVAD
Enamik nakkusohtliku tuberkuloosihaigega kokku puutunud ja nakatunud inimestest EI HAIGESTU aktiivsesse tuberkuloosi.
TB haigestumise korral tekivad TB-le omased haigussümptomid ning inimene võib levitada tuberkuloosibaktereid. Seetõttu on oluline, et TB nakatunud inimesed oskaksid ennast TB haigestumisele viitavate sümptomite osas jälgida ning pöörduksid nende sümptomite ilmnemisel arsti poole.
Vahel on vajalik tuberkuloosi nakatunule määrata ennetav ehk profülaktiline ravi, mille eesmärk on ära hoida tuberkuloosi haigestumine.
Risk haigestuda aktiivsesse tuberkuloosi on suurim nakatumisele järgneva kahe aasta jooksul. Haigestuda võib ka aastaid hiljem, kui inimese immuunsüsteem mingil põhjusel nõrgeneb ega suuda tuberkuloosibakterite paljunemist ära hoida. Haigestumisel mängib rolli inimese organismi üldseisund.
Tuberkuloosi haigestumise risk on suurem HIV-nakkusega inimestel, siirdatud organiga ja teatud tüüpi bioloogilist ravi saavatel inimestel, kroonilise neerupuudulikkusega, dialüüsiravil olevatel ja suhkurtõvega inimestel, nakkusohtlike tuberkuloosihaigete lähikontaktsetel ning alla 5 aastastel lastel
AKTIIVSE TB SÜMPTOMID
Haigusnähud kujunevad tavaliselt aeglaselt ja võivad alguses olla nõrgalt väljendunud. Haigestumisel tekkinud haigussümptomid sõltuvalt haiguse paikmest. Kopsutuberkuloosi korral võivad esineda järgnevad sümptomid:
- üle kahe nädala kestev köha,
- rögaeritus või vere sisaldumine rögas,
- valu rindkeres.
Võivad kaasneda ka üldised sümptomid:
- nõrkus, väsimus,
- kehakaalu langus,
- söögiisu puudumine,
- palavik öine higistamine,
- külmavärinad.
Mõnikord võib TB pika aja jooksul kulgeda ka ilma sümptomiteta.
MIDA TEHA, KUI ON TEKKINUD KAHTLUS TUBERKULOOSILE
Tuberkuloosile viitavate sümptomite korral peab pöörduma perearsti või kopsuarsti vastuvõtule.
- TB kahtluse korral on Tartu Ülikooli Kliinikumis võimalik pöörduda tuberkuloosiga tegeleva kopsuarsti vastuvõtule ka ilma perearsti saatekirjata (Kopsukliinik, Riia 167, Tartu). Uuringud tuberkuloosi suhtes on kõigile tasuta, ka ilma ravikindlustuseta inimestele.
- Kui tuberkuloosi kahtlustatakse lapsel, peab edasisteks uuringuteks pöörduma laste infektsioonhaiguste arsti poole (Lastekliinik, L. Puusepa 8).
TB DIAGNOOSIMINE
Tuberkuloosibakterite tuvastamine kinnitab diagnoosi ja võimaldab uurida bakterite ravimtundlikkust – see on omakorda raviskeemi koostamise aluseks.
- Aktiivse kopsutuberkuloosi kahtluse korral küsib arst inimeselt haigussümptomite kohta ning varasemate kontaktide kohta tuberkuloosihaigega.
- Tehakse rindkere radioloogilised uuringud ning palutakse anda vähemalt kaks rögaproovi tuberkuloosibakterite kindlakstegemiseks. Kui inimene ei suuda rögaproovi anda, üritatakse rögaeritust indutseerida füsioloogilise lahuse inhalatsiooni abil. Vajadusel teostatakse hingamisteede endoskoopiline uuring (bronhoskoopia).
- Tuberkuloosibaktereid uuritakse mükobakterioloogia laboris erinevate meetoditega – eesmärgiga selgitada haiguse täpne diagnoos, koostada efektiivne raviskeem vastavalt bakterite ravimtundlikkusele ja hinnata haige nakkusohtlikkust. Diagnostikameetodid täiustuvad pidevalt, kasutuses on ka molekulaarsed tehnikad, nn kiirtestid.
KAS TUBERKULOOSIHAIGE ON ALATI NAKKUSOHTLIK
TB haige nakkusohtlikkus ja selle kestvus sõltuvad haiguse vormist, mükobakterite ravimtundlikkusest ja ravi korrektsusest.
Kui tuberkuloosibakterid leitakse rögast mikroskoopilise uurimise käigus, siis on tegemist suure bakterieritusega ja selline patsient on nakkusohtlik. Kui tuberkuloosibakteri olemasolu on tuvastatud ainult külvimeetodil, siis bakterieritus ja nakkusoht on väiksemad. Raviga nakkusoht möödub, selleks võib kuluda paar nädalat kuni raskematel juhtudel paar kuud.
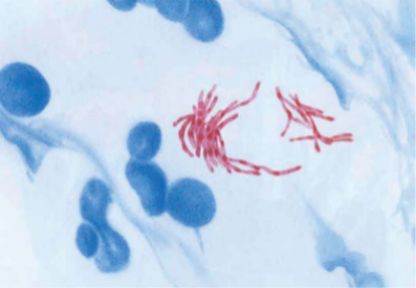
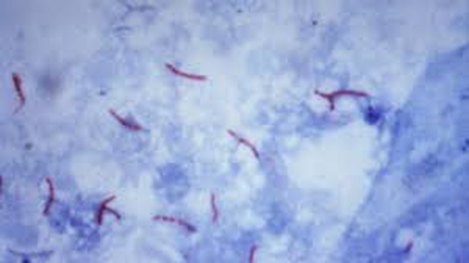
Joonis. Röga mikroskopeerimisel on nähtavad kepikesekujulised tuberkuloosibakterid
TUBERKULOOSI LEVIK
- Maailma Terviseorganisatsiooni hinnangul on tuberkuloosibakteriga nakatunud 1/3 kogu maailma täiskasvanud elanikkonnast. Nakatunutest haigestub elu jooksul aktiivsesse tuberkuloosi hinnanguliselt 5–10%.
- 2017.a haigestus maailmas tuberkuloosi 10 miljonit inimest, neist 0,9 miljonil TB koos HIV infektsiooniga.
- 2017.a. suri tuberkuloosi 1,6 miljonit inimest. TB on maailmas sagedasem surma põhjus kui HIV.
- 558 000 juhul oli tegemist resistentsusega rifampicini (oluline tuberkuloosiravim) suhtes.
- Eestis hakkas TB-i haigestumine sagenema taasiseseisvumise järgselt 1990. aastatel. 1998. a diagnoositi ligi 50 uut haigusjuhtu 100 000 inimese kohta, mis oli kümme korda sagedasem kui Põhjamaades. 2017. aastaks vähenes uute haigusjuhtude arv 11-ni 100 000 inimese kohta.
- Eestis diagnoositi 2018. aastal kopsutuberkuloos 146 inimesel, 104 mehel ja 42 naisel. 12 juhul diagnoositi samaaegselt TB ja HIV infektsioon.
- Lapsed haigestuvad Eestis tuberkuloosi harva, 2018.a. haigestus 2 last.
- Eesti probleemiks on multiresistentsete ja eriti resistentsete haigusjuhtude suur osakaal. Kuigi viimastel aastatel on Eestis multiravimresistentsete TB juhtude arv pidevalt vähenenud, oleme endiselt oma kõrge suhtarvuga Euroopas juhtpositsioonil.
Koostaja: dr Lea Pehme
2020
Kirjandus
- Kopsu- ja kopsuvälise tuberkuloosi käsitlus. Patsiendijuhend. Eesti Haigekass 2017
- Terviseinfo. Tuberkuloos. https://www.terviseinfo.ee/et/valdkonnad/tuberkuloos
- Tuberkuloos. FILHA, Soome Kopsuarstide Selts). https://tuberkuloosi.fi/wp-content/uploads/2014/03/tuberkuloosi_esite_viro.pdf
- Tuberkuloos. Juhend patsiendile. FILHA, Soome Kopsuarstide Selts. https://tuberkuloosi.fi/wp-content/uploads/2014/03/tuberkuloosi_potilasohje_viro.pdf
- Туберкулез (ТБ) – как он лечится? FILHA, Soome Kopsuarstide Selts. https://tuberkuloosi.fi/wp-content/uploads/2017/12/TB-potilasopas-venaja_netti.pdf
- Туберкулез (ТБ) – что это? https://tuberkuloosi.fi/materiaali/tb-oppaat/. FILHA, Soome Kopsurstide Selts.
- www.who.int/tb/en/
- Pehme L, Altraja A, Hollo V, Rahu M. Kopsuväline tuberkuloos Eestis. Eesti Arst 2003; 10:686–692.
- Pehme L. Tuberkuloosi ravi. Lege Artis 2008 ; 1(69), 29–33.
- Pehme L. Tuberkuloosihaigestumus Eestis. Perearst 2016; märts.