Sünnitusosakond
s
L. Puusepa 8, 51014 Tartu
G2-korpus, III korrus
Telefon: 731 9923 sünnitustoa valveämmaemand
Sünnitama tulija on oodatud sisenema aadressil L. Puusepa 8 erakorralise meditsiini osakonna (EMO) uksest.
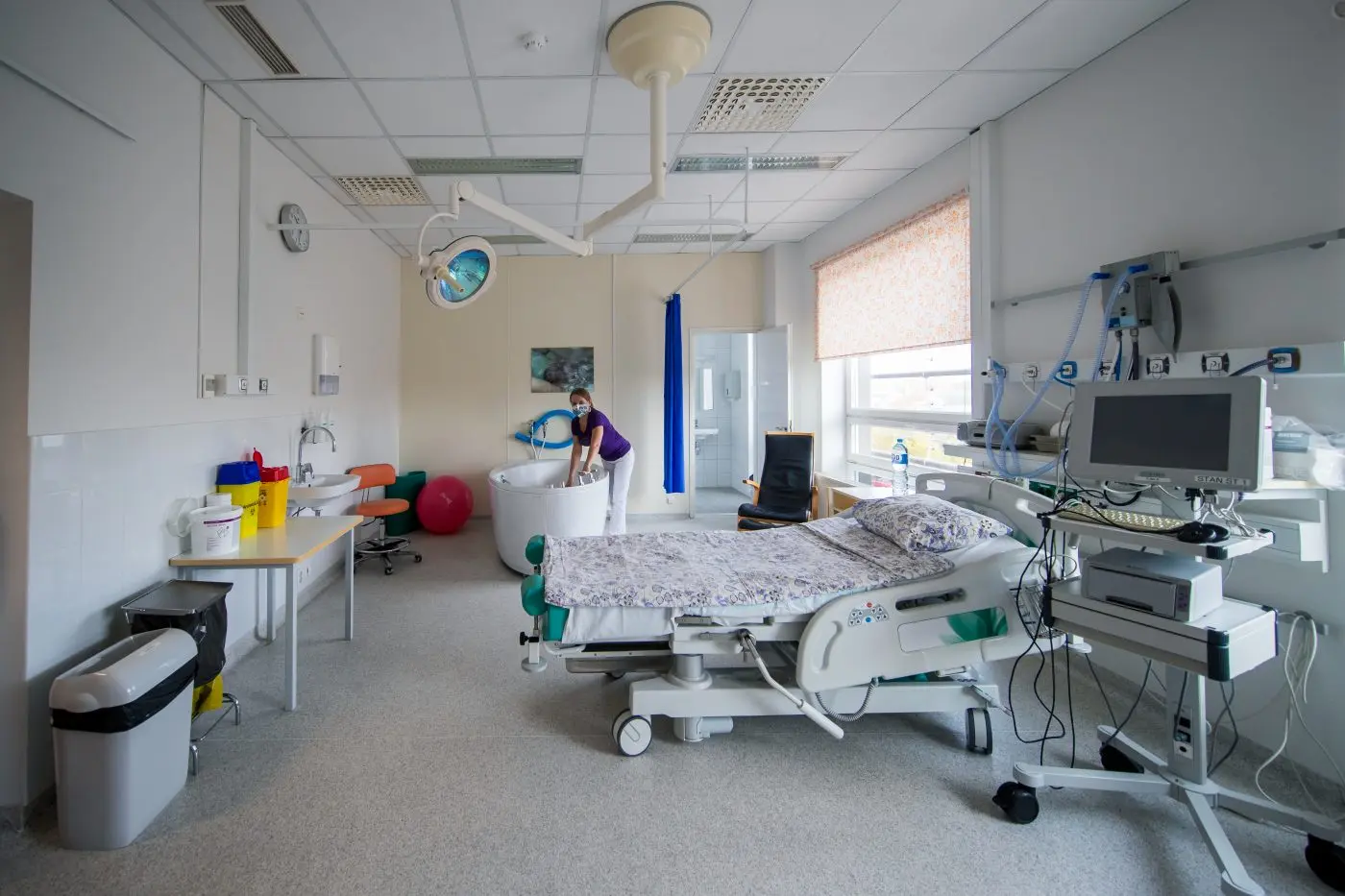
Oleme Lõuna-Eesti sünnitusabi kõrgeim etapp. Iga kuues laps Eestis sünnib meie naistekliiniku sünnitusosakonnas. Sünnituse parimaks kulgemiseks püüame luua sünnitajale mugava ja turvalise keskkonna. Sünnitusosakonnas on kaheksa sünnitustuba. Neist kolmes on võimalik vette sünnitus. Soosime tugiisiku juuresolekut sünnitusel. Meie personal on professionaalne ning püüame arvestada sünnitaja erisoovidega.
Soovitame pakkida koti vajaminevate asjadega aegsasti valmis. Nii ei pea otsustaval hetkel muretsema, et miski oluline maha jääb.
Dokumendid
Isikut tõendav dokument ja rasedakaart.
Vahetusriided
Naistekliinikus on sünnitajale kasutamiseks särk ja kittel. Kui soovite end kodusemalt tunda, võtke kaasa isiklikud vahetusriided – näiteks T-särk, hommikumantel vms. Kindlasti tuleb kaasa võtta vahetusjalatsid (sussid) endale ja tugiisikule. Sokid on asjakohased. Aluspesu tasub kaasa võtta mitu paari.
Lapsele on haiglas viibimise ajaks riided ja mähkmed olemas. Kojumineku riided lapsele võib võtta kaasa kohe, või lasta järgi tuua.
Tualett-tarbed
Pesemisvahendid, hambahari ja -pasta, vajadusel näo- ja kätekreem, suurem rätik vannis või duši all käimiseks.
Hügieenisidemed antakse ainult esimeseks päevaks. Kaasa tuleb võtta 1-2 pakki suurema imavusega sidemeid järgnevateks päevadeks.
Kaasa tuleb võtta lapse küünte lõikamiseks küünekäärid.
Söök-jook
Enamasti ei soovi naised sünnituse ajal süüa, kuid kui sünnitus on veel üsna alguses, võib süüa midagi kerget, näiteks puuvilju või jogurtit. Kaasa soovitame võtta midagi energiarikast, juhuks kui aega peaks rohkem minema, näiteks rosinaid, C-vitamiini ja glükoosi tablette. Ka tugiisikule võiks midagi kosutavat kaasa võtta. Joogiks sobib kõige paremini tavaline vesi.
- Sünnitusele võib sünnitajaga kaasa tulla kuni kaks tugiisikut. Sünnitusjärgsesse perepalatisse saab jääda üks tugiisik, teine lahkub Kliinikumist hiljemalt sünnitaja lahkumisel sünnitustoast.
- Sünnitaja tugiisikud peavad olema terved ning ei tohi ohustada sünnitaja ega sündiva lapse tervist. Kliinikum tugiisikute tervisekontrolli ei tee ning seeläbi vastutust nende terviseseisundi eest ei võta.
- Kliinikumil on õigus tugiisikud sünnituse juurest eemaldada kui nende kohalviibimine seab ohtu sünnitajale kvaliteetse tervishoiuteenuse osutamise.
- Sünnituse jäädvustamine (pildistamine, filmimine, helisalvestamine) on lubatud ainult sünnitaja privaatses ruumis (sünnitustuba, perepalat). Ühelgi juhul ei tohi jäädvustada teisi Kliinikumi patsiente ja nende külastajaid.
- Kliinikumi töötajate jäädvustamine on lubatud üksnes vastastikusel kokkuleppel.
- Sünnitaja külastajad on oodatud kõigil nädalapäevadel ajavahemikul 15:00 kuni 19:00.
-
- Külastada võib korraga 1–2 lähedast (sh lapsed).
-
- Soovitatav külastusaeg on E–P 15:00–19:00.
-
- Ühispalatis peab külastamine sobima mõlemale patsiendile, vajadusel kasutada patsientide puhkeala.
-
- Arsti/ämmaemanda/hooldustöötaja visiidil ja/või protseduuride ajal võib paluda külastajatel palatist väljuda, kui see häirib töö tegemist või rikub patsiendi privaatsust (sh terviseandmete jagamisel).
-
- Külastajad peavad üleriided jätma riidehoidu. Riidehoid on avatud E–R 07.00–19.00, L–P 09.00–18.00. Lastekliiniku garderoob on avatud E–R 7.30–18.00, L–P suletud.
-
- Enne palatisse sisenemist ja sealt lahkumist tuleb külastajatel teostada käte antiseptika.
-
- Viirushaiguste tunnuste esinemisel või patsiendi isolatsiooni rakendamisel ei ole külastamine lubatud.
INDIVIDUAALNE ÄMMAEMAND SÜNNITUSEL
Paljud sünnitajad eelistavad olla kogu sünnituse jooksul ühe ja sama ämmaemanda hoole all, kuid alati ei ole see sünnituse kestust arvestades võimalik. Valveämmaemand peab enamasti samaaegselt pühenduma mitmele sünnitajale ja sünnitaja soov enama hoolitsuse järgi võib seepärast jääda täitmata. Sünnitajate soovidele vastu tulles pakume selleks volitatud ämmaemandatelt tasulist individuaalse ämmaemanda teenust sünnitusel. See tähendab, et üks ämmaemand on Teiega sünnitama saabumisest kuni sünnituse lõpuni.
Individuaalse ämmaemanda sünnitusabi teenuse saamiseks soovitame võtta ämmaemandaga ühendust meili teel soovitavalt 2 kuud enne sünnituse tähtaega.

Mai Kangro
mai.kangro@kliinikum.ee
keeled: EST, Ru, Eng

Raina Laugamets
raina.laugamets@kliinikum.ee
keeled: EST

Tiiu Saaroja
Tiiu.saaroja@kliinikum.ee
Keeled: EST

Liina Annuk
liina.annuk@kliinikum.ee
keeled: EST, Eng

Karilin Nemsitsveridze
karilin.nemsitsveridze@kliinikum.ee
keeled: EST

Jana Meier
jana.meier@kliinikum.ee
Keeled: EST, Eng

Helle-Mai Tabo
helle-mai.tabo@kliinikum.ee
keeled: EST

Ülle Piiskoppel
ylle.piiskoppel@kliinikum.ee
keeled: EST, Ru

Merilin Karask
Merilin.Karask@kliinikum.ee
keeled: EST, Eng

Evelin Gross
evelin.gross@kliinikum.ee
Keeled: EST

Sale Liis Teesalu
sale-liis.teesalu@kliinikum.ee
Keeled: EST, Eng

Siiri Põllumaa
siiri.pollumaa@kliinikum.ee
Keeled: EST, Eng, Ru

Taissia Pahhomova
taissia.pahhomova@kliinikum.ee
Keeled: EST, Ru

Eva Kuslap
eva.kuslap@kliinikum.ee
Keeled: EST, Eng

Gertrud Saage
gertrud.saage@kliinikum.ee
Keeled: EST, Eng
-
- Alates 01.09.2024 teenuse hind 875€ (teenuse hind sisaldab riiklikke makse, kliinikumi üldkululõive ning ämmaemanda tasu)
-
- Individuaalse teenuse osutamiseks sõlmib ämmaemand Teiega lepingu.
-
- Teenuse maksumus on ühesugune, sõltumata sünnituse kestusest või sünnituse lõppest (normaalne sünnitus, keisrilõige vm).
-
- Teenuse osutamine algab teenust osutava ämmaemanda ja sünnitaja vahelise kokkuleppe algusest kuni sünnituse lõpuni (2 tundi pärast sünnitust).
-
- Tasulise raviteenuse arve esitatakse Teile sünnitusjärgses osakonnas esimesel tööpäeval pärast sünnitust.
-
- Naistekliinik jätab endale õiguse tasulise individuaalse ämmaemanda teenusest loobuda, kui töökorraldus seda ei võimalda.
Loote väline pööre on sünnitusabi protseduur, mille käigus tuharseisus olev loode pööratakse peaseisu.
Loote välist pööret soovitatakse teha raseduse lõpul 35-36. rasedusnädalal, mil õnnestumise tõenäosus on kõige suurem. Loote välist pööret võib teha ka hiljem kui eespool mainitud ajal.
Kellele soovitatakse loote välist pööret teha
Loote välist pööret soovitatakse teha kõigil komplitseerumata juhtumitel, kui on tegemist ühe lootega. Kaksikute korral võib välist pööret teha sünnituse käigus vahetult peale esimese lapse sündimist.
Loote välise pöörde sooritamine
Enne loote välise pöörde sooritamist soovitatakse tühjendada kusepõis ja patsient lamab voodis peatsiosa kergelt langetatuna, et soodustada loote tuharate tõusmist vaagnas. Sel ajal tehakse ka loote kardiogramm, et veenduda loote heaolus. Samal ajal tilgutatakse veenisiseselt emaka kokkutõmbeid ärahoidvat ravimit (tokolüüs). Vahetult enne välist pööret selgitatakse ultraheliaparaadiga loote täpne asend emakas. Väline pööre tehakse ultraheliaparaadi kontrolli all. Loote tuharaid tõstetakse peopesaga õrnalt üles ja pead suunatakse teise käe abil ettevaatlikult rinnale. Väline pööre sooritatakse jõudu liigset kasutamata umbes viie minuti jooksul. Peale välist pööret tehakse uus loote kardiogramm. Rase lahkub koju mõne tunni jooksul ja kontrollkülastus toimub reeglina rasedust jälgiva arsti juures umbes ühe nädala pärast.
Võimalikud ohud
Loote väline pööre on turvaline nii emale kui lapsele. Loote väline pööre ei tekita muutusi loote vereringes. Väga harva võib tekkida lootevee puhkemine ja seoses sellega võib laps sündida enneaegsena. Üliharva võib tekkida platsenta enneaegne irdumine, mis väljendub veritsuses või emakakokkutõmmete tekkes ning vajaduses sooritada erakorraline keisrilõige.
Protseduuri olemus
Epiduraalanalgeesia eesmärk on vaigistada sünnitusvalusid (analgeesia ehk valutustamine).
Sünnitusvalu vaigistamisega muutub sünnitus turvaliseks ning meeldivaks nii emale kui lapsele.
Epiduraalanalgeesia puhul manustatakse valuvaigistavaid ravimeid peenikese plastmass-sondi kaudu epiduraalruumi (selgroolülide sees paiknev ruum). Seeläbi pidurduvad emakast ja sünnitusteedest tulevad valuärritused.
Epiduraalsondi paigaldab ja analgeesia teostamist juhendab anestesioloog (narkoosiarst).
Epiduraalanalgeesia eelised:
- Kõige efektiivsem sünnituse valutustamise meetod.
- Võib kasutada enamiku sünnitajate puhul (vaid teatud haigusseisundite või ravimite tarvitamise korral on soovitav eelistada mõnda teist sünnitusvalu vaigistamise meetodit).
- Epiduraalanalgeesiaks kasutatavad ravimid ei oma kahjulikku toimet lootele.
- Keisrilõike, tang- või vaakumsünnituse korral on võimalik epiduraalsondi manustada suuremaid ravimikoguseid, seetõttu langeb ära narkoosi vajadus.
- Epiduraalanalgeesiat on võimalik kasutada ka raskete sünnituste korral(mitmikud, tuharseis, enneaegsus, rasedustoksikoos vms.), samuti valu vaigistamiseks sünnitusjärgsete rebendite õmblemisel või platsenta eemaldamisel.
- Epiduraalanalgeesia võimaldab sünnitajal püsida sünnituse vältel värskena, osaleda aktiivselt sünnituses ning nautida sünnitust meeldiva kogemusena.
Protseduuri kulg
Üldjuhul alustatakse sünnituse valutustamist peale regulaarse sünnitegevuse väljakujunemist.
Esmalt paigaldatakse sünnitaja veresoonde tilguti, mille kaudu on vajadusel võimalik manustada vedelikke ja ravimeid. Seejärel paigaldatakse epiduraalsond, mille jaoks tuleb sünnitajal lamada külili, painutada põlved vastu kõhtu ja pea rinnale nii, et selg oleks maksimaalselt küürus. (Võimalik on kasutada ka istuvat asendit). Nahk nimmepiirkonnas puhastatakse desinfitseeriva lahusega ja kaetakse steriilse linaga. Tuimasti süstitakse punktsioonikohta, tavaliselt III-IV nimmelüli ogajätke vahele. Tuimestatud kohast punkteeritakse epiduraalruum spetsiaalse nõelaga, mille kaudu viiakse epiduraalruumi plastmass-sond ning nõel eemaldatakse. Kuna sond kleebitakse nahale plaastriga, võib sünnitaja end vabalt liigutada, kartmata sondi väljanihkumist.
Kogu protseduur kestab umbes 30 minutit ning ei ole valus (võib kaasneda surve-või külmatunne seljas). Ravimi toime saabub umbes 20 minuti jooksul ja kestab 2-3 tundi, valu korral on võimalik manustada täiendav kogus ravimit. Seejärel võib sünnitaja küll endiselt tunda emaka kokkutõmbeid, kuid need ei ole enam valulikud. Samas püsib sünnitaja täiesti ärkvel ja saab sünnituses aktiivselt osaleda, näiteks väljutusperioodis vastavalt ämmaemanda juhendamisele aktiivselt pressida. Kui ei esine jalgade nõrkust ega pearinglust, võib tugiisiku juuresolekul ka kõndida.
Vältida tuleks selili lamamist, sest rase emakas võib selili asendis vajutada suurtele veresoontele ja sellest tingituna põhjustada vererõhu languse ning halva enesetunde.
Võimalikud tüsistused ja ohud
- Võib esineda värisemist või kehatemperatuuri tõusu.
- Võib esineda jalgade nõrkust või urineerimishäireid. Sellisel juhul on soovitav lamada, vajadusel võib panna kusepõide kateetri, ravimi toime möödudes jalgade liikuvus ja põiefunktsioon taastuvad täielikult.
- Võimalik on vererõhu langus, mistõttu sünnitaja vererõhku ja pulssi mõõdetakse pidevalt, vajadusel tilgutatakse veeni vedelikku.
- Epiduraalanalgeesia korral võib mõnevõrra pikeneda väljutusperiood.
- Väga harvadel juhtudel võib pärast epiduraalsondi kasutamist esineda pea-või seljavalu. Kui valu on väga tugev või ei möödu paari päeva jooksul, tuleb sellest teatada oma arstile, kes oskab soovitada vajalikku ravi.
- Võimalike kõrvaltoimete ennetamiseks on oluline informeerida ämmaemandat ja anestesioloogi kõigist varem esinenud terviseprobleemidest
Vaakumekstraktsioon on sünnitusabi operatsioon, mille abil sünnib umbest viis protsenti kõigist vastsündinutest.
Vaakumekstraktor on seade, mille otsik kinnitub vaakumi abil sündiva lapse pea külge. Sellega saab abistada lapse pea edasiliikumist sünnitusteedes. Kasutatakse kaht tüüpi otsikuid: pehmet silikoonist otsikut ja metallist otsikut.
Vaakumekstraktsiooni näidustused
Vaakumsünnitust kasutatakse sünnitustegevuse nõrkuse korral väljutusperioodis, loote ägeda hapnikupuuduse korral väljutusperioodis ja siis, kui väitamine (pressimine) on vastunäidustatud (ema silmahaigused, südamehaigused).
Vaakumekstraktsiooni teostamine
Enamasti kasutatakse pehmet vaakumotsikut, mille arst asetab tupe kaudu sündiva lapse pea külge. Vaakumotsiku tõmmet rakendatakse väituste ajal. Tavaliselt sünnib lapse kahe või kolme tõmbega. Peale lapse pea sündimist eemaldatakse otsik koheselt.
Vaakumekstraktsiooni tüsistused
Võimalik on otsiku irdumine, mille korral tuleb see asetada uuesti. Harva tekib verimuhk lapse peanahale vaakumotsiku piirkonda ja tavaliselt kaob see iseenesest nädala jooksul. Üliharva võib tüsistuseks tekkida koljusisene verevalu
Protseduuri olemus
Keisrilõige on operatsioon, mille käigus laps väljutatakse emakast kõhukatteid ja emakaseina läbistava lõikehaava kaudu.
Protseduuri kulg
Suur osa keisrilõigetest sooritatakse mitte üldnarkoosis vaid spinaalanesteesias ehk seljasüstiga (ema on operatsiooni ajal ärkvel), et vältida narkoosirohtude sattumist lapse organismi. Erakorraliste keisrilõigete korral, kus esineb loote ohuseisund, ei ole seljasüsti teostamine ajafaktori tõttu alati võimalik.
Kõhukatted avatakse kas horisontaalse või pikilõikega. Emakas avatakse emakalihase lõikega ja laps tõstetakse välja. Sama haava kaudu väljutatakse ka platsenta. Emakalihas ja kõhukatted suletakse õmblustega, viimasena õmmeldakse nahk. Õmblemisele kulub märgatavalt rohkem aega, kui kõhukatete ja emakalihase avamisele.
Soovi korral võib isa viibida keisrilõike juures. Isa kutsutakse operatsioonisaali peale spinaalanesteesia teostamist. Isa istub toolil patsiendi peatsis ja toetab ema oma kohalolekuga. Peale lapse sündi võib isa jääda operatsioonisaali kuni lõikuse lõppemiseni või siirduda koos ämmaemanda ja vastsündinuga sünnitusosakonda.
Erakorraliste üldnarkoosis teostatavate keisrilõigete puhul, kus tavaliselt kõigil on kiire, isa operatsioonisaalis ei viibi.
Protseduurijärgne periood
Peale operatsiooni viiakse Teid intensiivravi palatisse, kus Teid jälgitakse reeglina 6 tundi (vajadusel kauem) enne sünnitusjärgsesse palatisse viimist.
Üldjuhul lubatakse juua 6 tundi peale keisrilõiget ja voodist tõusta järgmisel päeval peale keisrilõiget. Keisrilõikele järgneval päeval eemaldatakse side operatsioonihaavalt ja ämmaemanda abil võib minna dushi alla. Sooja vee ja seebiga on soovitav pesta ka operatsioonihaava piirkonda. Keisrilõikele järgneval päeval võib süüa kõiki haiglas pakutavaid toite ja vajadusel lisatoitu, vältida tuleks gaasi tekitavate toitude ja gaasi sisaldava mineraalvee tarbimist. Valuvaigisteid manustatakse kolmel esimesel operatsioonijärgsel päeval ja vajadusel tuleb neid ämmaemandalt küsida. Valuvaigistite tarve on väga individuaalne. Vajadusel manustatakse ka antibiootikume ja emaka kokkutõmmet soodustavaid ravimeid.
Õmblused eemaldatakse operatsioonihaavalt neljandal või viiendal operatsioonijärgsel päeval ja tavaliselt lubatakse siis ka koju. Kojuminek võib lükkuda hilisemaks lapse seisundi tõttu.
Võimalikud tüsistused ja ohud
Kõige sagedamateks tüsistusteks on operatsioonihaava põletik ja emakapõletik või kuseteede põletik, mis vajavad antimikrobiaalset ravi ja mõnikord ka pikemat haiglas viibimist.
Vähem esineb operatsiooniaegset verekaotust, mis nõuab vere või selle komponentide ülekannet.
Haruldaseks tüsistuseks on operatsiooniaegsed naaberorganite vigastused, näiteks kusepõie või soolte vigastus.
Et viia tüsistuste risk võimalikult väikeseks, palume enne keisrilõiget informeerida arsti kõikidest ravimitest, mida olete kasutanud käesoleva raseduse ajal, samuti allergiast ja kaasuvatest haigustes.
LISAKS: Patsiendiinfo “Keisrilõige”
Nabaväädi sulgemine. Pärast lapse sündi kontrollitakse nabaväädi pulseerimist ja selle lõppemisel suletakse nabaväät steriilse instrumendiga ja lõigatakse läbi. Veidi hiljem asetatakse sellele veritsemise takistamiseks spetsiaalne klamber või kumm 1,5-4cm kaugusele nabarõngast ning nabaväädi könt lõigatakse lühemaks, et naba hooldus oleks mugavam. Naba kuju ei sõltu nabaväädi klemmimisest ja lõikamisest.
Apgar ehk sünnihinne. Pärast sündi hinnatakse vastsündinu seisundit Apgari skaala järgi. Hinnatakse südametegevust, hingamist, nahavärvust, lihastoonust ja reaktsiooni välisärritusele. Iga näitaja hinnatakse 0-2 palli skaalal. Punktisumma, mis saadakse viie elulise näitaja skoorist esimese ja viienda eluminuti lõpul, kajastab vastsündinu üldseisundit. Vastsündinu seisund, keda hinnatakse 7-10 palliga, on hea kuni suurepärane ja nad vajavad üldjuhul tavapärast sünnijärgset hooldust. Vastsündinud Apgari hindega 5-6 palli vajavad enam tähelepanu ja vahel ka abistamist. Apgariga 4 ja vähem sündinud lapsed vajavad abistamist hingamisel, jälgimist ravipalatis, lisauuringuid ja vajadusel ravi.
Nahk-nahaga kontakt ja esmane imetamine. Pärast sündi hakkab laps soojust kaotama naha ja hingamisteede kaudu. Ta kuivatatakse, puhastatakse ema verest ja looteveest ning pannakse paljalt ema kõhule. Selline nahk-nahaga kontakt on väga vajalik vastsündinu jahtumise vältimiseks ja turvaliseks kohanemiseks. Vastsündinu esmalt puhkab ja harjub uue keskkonnaga. Jahtumise vähendamiseks pannakse lapsele pähe müts ning kaetakse eelsoojendatud froteerätikuga. Kohanemist soodustab hämaram valgustus.
Laps teeb silmad lahti, uurib ümbrust, imeb oma sõrmi ning hakkab rinda otsima. Ta võib roomata ise ema rinna poole ja püüab haarata nibu imemise alustamiseks. Roomates stimuleerib laps jalgadega emakat, soodustades selle kokkutõmbumist, mis vähendab emal sünnitusjärgse verejooksu riski ja kiirendab platsenta irdumist ning sündimist. Tavaliselt on laps esimesel elutunnil ärkvel ja aktiivne, samas tunneb ennast turvaliselt ja nutab seetõttu ema kaisus väga vähe. Esimene elutund on väga oluline ema-lapse vahelise sideme tekkimiseks, mis paneb aluse edukaks imetamiseks, lapse eest hoolitsemiseks ning tagab lapsele vajaliku turvatunde. Esmast imetamist toetab ämmaemand, kes vanemaid vajadusel juhendab.
Vastsündinu esmane läbivaatus. Esmaselt hindab lapse terviseseisundit ämmaemand, kes kohanemishäirete, sünnitrauma või arengurikete kahtlusel kutsub lastearsti. Lapse ja ema kohanemist jälgitakse sünnitustoas paari tunni jooksul.
Mõõtmine, kaalumine, registreerimine. Lapse üsasisese arengu ja edaspidise kasvamise hindamiseks mõõdetakse vastsündinu kaal, pikkus, pea ja rinna ümbermõõt. Ajaline vastsündinu kaalub keskmiselt 3200-3800 grammi, tema pikkus on 46-54cm, mis mõõdetakse pealaest kuni väljasirutatud jala kannani. Peaümbermõõt on enamasti 34-36cm. Mõõdulint kulgeb kulmude kohalt ja kuklalt kõige väljaulatuvama koha pealt. Pea mõõdetakse üle enne kojuminekut, sest selle kuju kohaneb sünnituse käigus sünnitusteede järgi ja mõne päeva pärast võib selle kuju muutuda. Rinnaümbermõõt mõõdetakse rinnanibude kõrguselt ja on enamasti kas pea ümbermõõduga võrdne või 2-3cm väiksem.
K-vitamiini manustamine pärast sündi on vajalik lapse vere hüübimishäirete ennetamiseks. Kõige lihtsaim ja usaldusväärseim võimalus K-vitamiini puuduse profülaktikaks on ühekordne süst pärast lapse sündi. Süst tehakse ema nõusolekul vastsündinule reielihasesse. See tagab kaitse K-vitamiini defitsiidi tekkimise eest mitmeteks kuudeks. Umbes 90.aastatest on Eestis kasutatud K-vitamiini manustamist vastsündinutele lihasesisese süstina. K-vitamiini on võimalik manustada ka suukaudselt. Sellisel juhul on vajalik igakuine K-vitamiini manustamine, et tagada K-vitamiini puudulikkuse tekkimise eest piisav kaitse, kuna suukaudselt manustatuna ei pruugi K-vitamiin imenduda täielikult ja tema toime on lühiaegne.
Identifitseerimine. Turvalisuse huvides kinnitatakse ema ja lapse randmele ema nime, lapse sünnikuupäeva ja isikukoodiga randmepael.
Patsiendiinfo “Sünnituse induktsioon”
Viimati uuendatud: 17.03.2026

